鼻內鏡下Messerklinger技術在慢性鼻竇炎中的應用效果
毛志強,黎潤球,葉貝華,陳炯強
(東莞市人民醫院耳鼻喉科,廣東 東莞 523000)
慢性鼻竇炎是鼻竇黏膜的非特異性炎癥,是耳鼻喉科常見病、多發病,多因鼻黏膜受到病毒、細菌感染或其他刺激作用下而發病。鼻黏膜的炎癥刺激較易誘發鼻息肉,且患者多個鼻竇同時受累,加重呼吸道感染,嚴重者會導致眼部、肺部的并發癥,甚至死亡[1],且一旦發病,易反復發作,患者往往需要多次治療。藥物治療多難根治,手術是臨床治療慢性鼻竇炎的常用手段[2]。本研究對東莞市人民醫院采用鼻內鏡下Messerklinger技術治療慢性鼻竇炎的效果進行回顧性分析,報告如下。
1 資料與方法
1.1 一般資料
觀察組:選取2014年1月至2015年12月本院收治的80例慢性鼻竇炎患者,男49例,女31例,年齡22~71歲,平均(31.6±3.6)歲;病程2~10年,平均(4.9±1.9)年。對照組:選擇2012年1月至2013年12月本院收治的80例慢性鼻竇炎患者,男46例,女34例,年齡25~69歲,平均(31.3±3.1)歲;病程2~15年,平均 (5.5±2.3)年。2組上述一般資料比較差異無統計學意義(P>0.05),具有可比性。所有患者均表現為不同程度的流涕、鼻塞、嗅覺減退、頭痛癥狀,均經冠狀位鼻竇CT及鼻內鏡檢查確診,均符合慢性鼻竇炎的臨床診斷標準。
1.2 治療方法
對照組采用傳統根治性內鏡鼻竇手術:切除中鼻甲后部,顯露蝶竇口,切除蝶竇前壁開放蝶竇,由后向前依次開放后組篩竇、前組篩竇、額竇口,切除鼻鹵門,擴大上頜竇的自然口,術后上頜竇的腔內以碘坊紗填塞,鼻腔內以凡士林紗布填塞。24~48 h 后取出術腔填塞物,用1%麻黃堿收斂鼻腔黏膜,2 次·d-1,清除術腔中松動的痂皮以及纖維素反應膜和膿性分泌物,次日起沖洗術腔分泌物及血,沖洗上頜竇,1 次·d-1,持續5 d,全身應用抗生素及止血藥物1周。
觀察組以Messerklinger術為基本術式,行鼻內鏡下功能性內鏡鼻竇手術:采用局部麻醉。1%丁卡因腎上腺素棉片表面麻醉,收斂鼻腔鼻道黏膜。2%利多卡因加適量腎上腺素浸潤麻醉,鼻內鏡引導下發現病灶。有鼻息肉者,電動切割吸引器清除息肉,清理中鼻道的肉芽,選擇鉤突前下緣作弧形切口,將鉤突分離后切除,依次開放前組篩竇、后組篩竇、額竇口,擴大上頜竇自然口,保證竇口的鼻道通暢引流,保留黏膜與篩竇間隔。中鼻甲息肉樣變患者,采用自動切割器吸割息肉樣之中鼻甲;中鼻甲肥大者,采用自動切割器吸割中鼻甲外側肥厚組織,保留中鼻甲內側黏膜,保證術后中鼻道保持一定寬度;鼻中隔與中鼻甲緊密相貼者,輕度外移中鼻甲,保持嗅裂通暢;單純息肉者行自動切割器切除;中隔偏曲者,行鼻中隔偏曲矯正術。術后處理同對照組。
1.3 觀察指標及判定標準
1)比較2組療效。療效判定標準:治愈,膿涕、易倦、納差、鼻塞、失眠、萎靡不振、頭痛、嗅覺障礙等癥狀消失,膿液性分泌物消失,術腔黏膜上皮化;顯效,膿涕、易倦、納差、鼻塞、失眠、萎靡不振、頭痛、嗅覺障礙等癥狀明顯改善,膿性分泌物明顯減少,鏡檢后可見輕微異樣;無效,臨床癥狀及體征無改善,鼻腔內分泌物未見下降,且質濁,竇口狹窄或閉鎖,鏡檢可見粘連。總有效率=(治愈+顯效)例數/總例數×100%。
2)比較2組生活質量。采用生活質量量表(SF-36量表)[3]對患者的生活質量進行測評,該量表含5個維度,包括生理功能、軀體功能、總體健康、社會功能、精神健康。得分越高,說明生活質量越好。
3)比較2組并發癥發生率。
1.4 統計學方法

2 結果
2.1 2組療效比較
觀察組治療總有效率明顯高于對照組(P<0.05),見表1。

表1 2組療效比較 例
2.2 2組SF-36量表評分比較
觀察組SF-36量表軀體功能、社會功能、精神狀況、生理功能、總體健康因子分均較對照組明顯提高(均P<0.05),見表2。
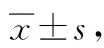
表2 SF-36量表評分比較 分
2.3 2組并發癥發生率比較
對照組80例患者中,44例出現并發癥,并發癥發生率55.0%;觀察組80例患者中8例出現并發癥,并發癥發生率10.0%,2組比較差異有統計學意義(P<0.05),見表3。

表3 2組并發癥發生率比較 例
3 討論
慢性鼻竇炎發病原因復雜,有研究[4-5]表明,慢性鼻竇炎與遺傳、鼻腔內阻塞性疾病、牙源性感染、外傷和異物、免疫因素等密切相關。慢性鼻竇炎藥物治療多難根治,手術是臨床治療慢性鼻竇炎的常用手段。手術治療的目的是為了重建鼻腔結構、清除病變、改善鼻腔通氣、保留黏膜。隨著微創技術在臨床中的廣泛應用,鼻內鏡手術越來越多的應用于鼻腔及鼻竇手術中。
功能性鼻內鏡手術是在鼻內鏡明視下,徹底清除各鼻竇病變,充分開放各鼻竇竇口,改善鼻竇引流,并盡可能保留正常組織和功能的一種微創手術。手術的整個過程在直視下操作,手術視野擴大,清晰度提高,可清楚地顯示病變的部位和范圍,減少了傳統手術的盲目性。鼻內鏡手術創傷小,可降低出血量,術中視野清晰,徹底清除病變組織和黏膜上皮增生,最大程度地保護了鼻腔的功能和結構以及正常的黏膜組織,防止鼻息肉增大造成阻塞現象,充分開放各鼻竇竇口,減少了并發癥的發生率[6-7]。本研究結果顯示,觀察組并發癥發生率明顯低于對照組。
中鼻甲是保護中鼻道和各竇口的天然屏障,內鏡下以Messerklingger為基礎術式,中鼻甲是手術時的重要解剖標志。但術中中鼻甲炎性肥大及息肉等病變會對鼻竇竇口復合體的通氣和引流造成影響,誘發鼻竇疾病,再次增加鼻腔中的分泌物,形成惡性循環。鼻內鏡手術徹底清除各鼻竇病變的同時,保留了正常組織及其功能,改善鼻竇引流,重新建立通氣引流及正常黏膜上皮清潔作用。傳統手術切除中鼻甲病變,雖然能夠在一定程度上緩解患者的鼻塞癥狀,但復發后,再次手術時缺少重要的解剖標志。因此,術中應盡可能保留中鼻甲。嚴重水腫、息肉樣病變者,術中使用收斂劑后仍水腫肥大者,對中鼻甲外側及前下緣黏膜進行切除,使其接近正常解剖關系,不僅避免了鼻腔狹窄、中鼻甲飄移,還有助于降低鼻腔外側粘連[8-9],保留再次手術的標志。因此,內鏡下以Messerklingger為基礎術式治療慢性鼻竇炎有利于恢復患者通氣功能,改善鼻竇炎-鼻息肉的癥狀。此外,手術過程中適當擴大上額竇與額竇自然口,充分暴露病變部位后行徹底切除,有利于患者竇口的鼻道通暢引流,能有效提高其生活質量[10]。本研究結果顯示,觀察組SF-36量表軀體功能、社會功能、精神狀況、生理功能、總體健康等因子分均較對照組明顯提高,說明鼻內鏡治療慢性鼻竇炎患者可獲得更好的生活質量。
本研究觀察組總有效率為92.5%,明顯高于對照組的82.5%,提示慢性鼻竇炎行功能性鼻內鏡手術治療的效果優于傳統術式,可提高治療效果。

