橫切口高位子宮下段剖腹產與改良式剖腹產的臨床應用
王紅芳
【摘要】目的:研究橫切口高位子宮下段剖腹產與改良式剖腹產在臨床上的不同應用效果和價值。方法:選取我院于2017年3月至2018年1月間收治的接受剖腹產手術的產婦76例,將其隨機分為觀察組與對照組各38例。其中對照組產婦予以橫切口高位子宮下段剖腹產術,觀察組產婦予以改良式剖腹產術。對比分析兩組患者在手術時間、術中出血量、術后并發癥等方面的差異。結果:對照組產婦手術時間(41.37±3.96)min,術中出血量(112.14±9.69)mL,觀察組產婦手術時間為(26.82±2.64)min,術中出血量(72.53±3.14)mL,二者差異顯著具有統計學意義(P<0.05);對照組產婦術后出現休克3例,產后出血3例,并發癥發生率為15.79%(6/38);觀察組產婦術后休克1例,產后出血1例,并發癥發生率為5.26%(2/38),二者差異顯著具有統計學意義(P<0.05)。結論:剖腹產產婦在臨床上予以改良式剖腹產術,能有效縮短手術時間,減少術中出血量,并有效降低術后并發癥的發生幾率,對產婦術后恢復生理健康具有重要臨床價值,值得推廣應用。
【關鍵詞】剖腹產;橫切口高位子宮下段剖腹產;改良式剖腹產
剖宮產作為臨床上常見的一種術式,有較高的應用率。而在剖腹產術中,如何探討研究更為高效、安全的剖腹產術,以更好地保障產婦與胎兒的生命安全,是產科人員的重點研究課題。近年來,改良式剖腹產術在常規剖腹產術的基礎上進行了優化改良,臨床應用效果較好。本文擬選取我院收治的剖腹產產婦76例,探討改良式剖腹產術的臨床應用效果和價值,現報道如下。
1資料與方法
1.1一般資料
選取我院于2017年3月至2018年1月間收治的接受剖腹產手術的產婦76例,將其隨機分為觀察組與對照組各38例。觀察組產婦年齡(20~33)歲,平均年齡(26.5±2.2)歲,觀察組產婦年齡(21~34)歲,平均年齡(27.5±1.9)歲。兩組患者在基礎資料方面差異較小,不具有統計學意義(P>0.05)。
1.2納入與排除標準
納入標準:胎兒顱骨雙頂徑與產婦盆骨不對稱,自然分娩困難的產婦。
患者有以下情況之一的,予以排除:精神病史或家族精神病史患者;手術不耐受患者。
1.3方法
對照組產婦予以橫切口高位子宮下段剖腹產術。具體操作如下:患者行硬膜外麻醉,將腹膜提起后,行中彎刺破腹膜,沿兩側撕開后,取距膀肌頂上6cm處,中彎提起子宮下段返折腹膜,刺破,沿兩側撕開子宮肌層起開約4cm,兩側撕開后刺破羊膜,將胎兒娩出。術后采用1號可吸收線縫合創口,給予常規抗感染治療。
觀察組產婦予以改良式剖腹產術。具體操作如下:患者行硬膜外麻醉,取患者恥骨聯合上緣三各交叉的邊緣處為切口位置,切開皮膚組織,血管鉗開腹,并逐漸擴大開口,吸取干凈產婦體內羊水,取出胎兒胎盤,以醫用紗布清理產婦宮腔,使其宮腔內保持清潔。胎兒取出后依照解剖層次縫合產婦皮膚組織,以藥物敷蓋創口。
1.4觀察指標
對比分析兩組患者在手術時間、術中出血量、術后并發癥等方面的差異。
1.5統計學方法
采用SPSS19.0統計學軟件處理數據。計量資料以均數±標準差(x+s)表示,采用t檢驗;計數資料以率(%)表示,采用X2檢驗。P<0.05表示差異顯著有統計學意義。
2結果
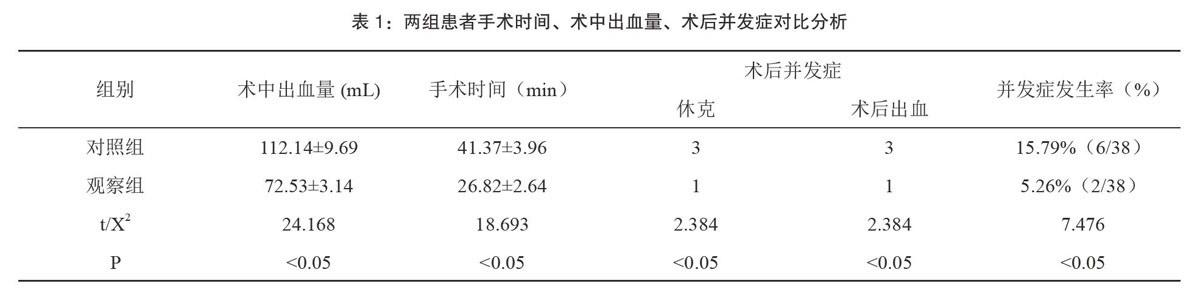
對照組產婦手術時間(41.37±3.96)min,術中出血量(112.14±9.69)mL,觀察組產婦手術時間為(26.82±2.64)min,術中出血量(72.53±3.14)mL,二者差異顯著具有統計學意義(P<0.05);對照組產婦術后出現休克3例,產后出血3例,并發癥發生率為15.79%(6/38);觀察組產婦術后休克1例,產后出血1例,并發癥發生率為5.26%(2/38),二者差異顯著具有統計學意義(P<0.05)。詳情見表l。
3討論
剖宮產作為臨床上常見的一種術式,有較高的應用率。臨床上,如果出現產婦骨盆與胎兒頭部不對稱的情況時,醫師一般都會建議采用剖腹產術。而在剖腹產術中,如何探討研究更為高效、安全的剖腹產術,以更好地保障產婦與胎兒的生命安全,是產科人員的重點研究課題。傳統剖腹產以橫切口高位子宮下段剖腹產為主,但在臨床上容易存在手術時間長、術中出血量大、術后并發癥多等問題。近年來,改良式剖腹產術在常規剖腹產術的基礎上進行了優化改良,臨床應用效果較好。
本文研究結果表明,觀察組產婦予以改良式剖腹產術后,其手術時間[(26.82±2.64)<(41.37±3.96)]、術中出血量[(72.53±3.14)<(112.14±9.69)]、術后并發癥發生率[5.26%<15.79%]均明顯低于對照組,二者差異顯著,具有統計學意義(P<0.05)。
綜上所述,剖腹產產婦在臨床上予以改良式剖腹產術,能有效縮短手術時間,減少術中出血量,并有效降低術后并發癥的發生幾率,對產婦術后恢復生理健康具有重要臨床價值,值得推廣應用。

