內鏡下視神經管減壓術治療外傷性視神經病變手術前后球后血流的改變及分析
錢振彬,魏麗清,涂云海,余波,吳文燦
(溫州醫科大學附屬眼視光醫院 眼眶眼整形專科,浙江 溫州 325027)
外傷性視神經病變(traumatic optic neuropathy,TON)能導致不可逆的視力下降甚至喪失,是眼外傷中一種視力損害嚴重的疾病,占頭部外傷患者中的0.5%~5.0%[1],其中男性中青年的受傷比例較大[2],給患者及其家屬帶來巨大的生理和心理負擔。TON的發病機制復雜,目前眼科同道較為接受的是原發性損傷和繼發性損傷理論。原發性損傷為受傷當時由于視神經的挫傷和局部缺血引起的神經損傷,繼發性損傷為受傷后由于局部缺血、炎癥引發的水腫在狹窄的視神經管內形成腔隙綜合征,導致局部微循環障礙和軸漿流改變而進一步損傷神經節細胞[3-5]。內鏡下視神經管減壓術(endoscopic transethmosphenoid optic canal decompression,ETOCD)是治療TON的重要手段,其作用機制被解釋為通過開放視神經管和切開視神經鞘膜以解除視神經管腔隙綜合征,從而改善局部微環境,改善患者視力預后[6-7]。但是,臨床上對視神經管減壓術的療效仍然充滿爭議,迄今為止尚無大樣本隨機對照研究對其作出評價,已有的研究中有部分回顧性研究表明視神經管減壓術是有效的[8-12],但也有研究認為激素治療、視神經管減壓術治療和保守治療3者之間的治療效果差異并無統計學意義[2]。目前臨床上尚無有效手段觀察視神經管內局部微循環,國外有學者通過研究TON患者球后血流的改變間接觀察視神經管內局部微循環的改變,認為球后血流是視力預后的影響因素[13],但此研究中只有5例患者接受視神經管減壓手術,對視神經管減壓手術后球后血流改變的觀察稍有欠缺。本研究通過彩色多普勒血流顯像(color Doppler imaging,CDI)技術對TON患者在ETOCD治療前后行球后血流的測量,觀察分析TON患者手術療效及其與球后血流的聯系,探索ETOCD手術的作用機制和TON的病理生理機制。
1 資料與方法
1.1 一般資料
收集2013年11月1日-2015年10月30日在我院眼鼻相關專科確診為TON并接受ETOCD的連續77例患者,完成隨訪者75例。其中,男68例,女7例,年齡16~60歲,右眼35例,左眼40例,受傷到接受ETOCD手術時間為外傷后1 d~17個月。按時間分組分為3組,具體如下:7 d內接受手術組(n=16),8~30 d接受手術組(n=36),30 d以后接受手術組(n=23)。
納入標準:通過眼底檢查、視覺誘發電位(visual evoked potential,VEP)、視野和眼眶CT等檢查的確診病例,能夠配合完成檢查及隨訪的患者。所有患者術前均簽署手術治療知情同意書,本研究通過溫州醫科大學附屬眼視光醫院倫理委員會審核。排除標準:①眼球破裂傷、角膜穿通傷、鞏膜穿通傷和視網膜脫離等眼底病變;②眶內出血,眶內積氣;③雙眼均診斷為TON;④合并有高血壓、糖尿病的患者。
1.2 研究方法
1.2.1 相關指標測量方法與賦值 所有患者均行ETOCD手術治療,測量其接受ETOCD術前1 d和術后3 d時眼動脈(ophthalmic artery,OA)和視網膜中央動脈(central retinal artery,CRA)的收縮期血流峰值速度(peak systolic velocity,PSV)、舒張末期血流速度(end diastolic velocity,EDV)和阻力指數(resistive index,RI),術前1 d和術后6個月的最佳矯正視力(best corrected visual acuity,BCVA),不能門診隨訪者電話隨訪12個月后視力,記錄術中及術后并發癥。視力提高定義為:①標準對數視力表視力提升3行;②視力由無光感至光感;③視力由光感至手動;④視力由手動至指數[14]。評價ETOCD手術前后BCVA采用LogMAR視力。對手術介入時間、患者年齡和術前BCVA分等級賦值后進行與視力好轉的影響因素分析,患眼OA術前PSV、患眼OA術后PSV、患眼OA術前EDV、患眼OA術后EDV、患眼CRA術前PSV、患眼CRA術后PSV、患眼CRA術前EDV、患眼CRA術后EDV為連續變量,不行賦值。賦值資料如下:手術介入時間:受傷7 d內接受手術=1,受傷8~30 d接受手術=2,受傷30 d以后接受手術=3;患者年齡:17歲及以下=1,18~44歲=2,45歲及以上=3;術前BCVA:無光感(no light perception,NLP)=0,光感(light perception,LP)=1,手動(hand move,HM)=2,數指(count finger,CF)=3,CF<BCVA ≤ 0.1=4,>0.1=5 ;視力預后:有提高=1,無提高=0。
1.2.2 ETOCD方法 全身麻醉,1%丁卡因加1∶1 000腎上腺素濕棉片表面麻醉鼻腔黏膜。切除鉤突,去除外側部分中鼻甲,打開篩泡、中鼻甲基板、后組篩竇,尋找上鼻甲及蝶竇自然口,打開蝶竇前壁。仔細辨認視神經管隆突和頸內動脈隆突,用帶冷卻系統的電鉆磨薄視神經管骨壁,小心去除磨薄的視神經管壁,注意避免損傷視神經,去除視神經管1/2周長的骨壁,開放的視神經管前界至總腱環,后界靠近視神經管入顱處,切開視神經鞘膜。開放的視神經表面放置明膠海綿,予地塞米松針5 mg和鼠神經生長因子30μg局部浸潤[11-12],所有患者術前和術后3 d內均未接受活血化瘀或擴血管藥物治療。
1.2.3 球后血流參數的測量 統一采用意大利百勝Mylab90彩色超聲多普勒儀測量雙眼球后血流,高頻電子線陣掃描,探頭頻率7.5 MHz。所有檢查均由一位有經驗的檢查者操作。檢查時患者取仰臥位,眼瞼輕閉,操作者將手支撐在患者的額頭處,靜臥15 min后開始進行操作。首先定位視神經,再通過視神經定位球后各條血管。OA測量點取雙眼位于鼻側球后約15~20 mm對應位置處,見圖1和2,此處血管走形較直;CRA測量點取雙眼視盤后約5~10 mm對應位置處,此處血管走形也較直[15]。睫狀后短動脈(short posterior ciliary artery,SPCA)由于分支較多,測量差異較大,未行測量觀察[16]。數據測量采用角度矯正模式,夾角不超過45°[16-17]。每條血管測量3次,每次測量有4~6個完整波形,取PSV值為中間值所在組的數據。記錄每條血管PSV、EDV和RI值。
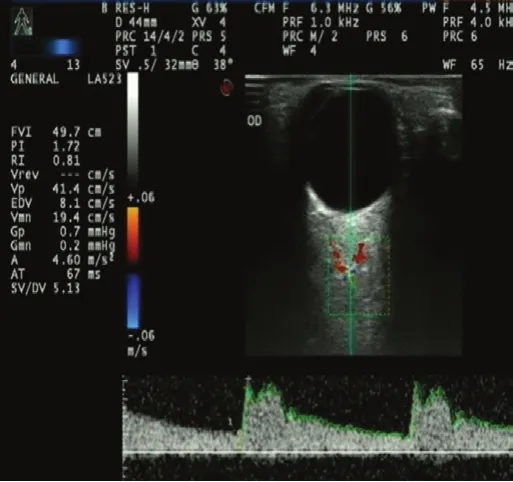
圖1 右眼眼動脈彩色超聲多普勒球后血流圖Fig.1 Color Doppler Imaging of retrobulbar flow of right ophthalmic artery

圖2 左眼眼動脈對應位置處彩色超聲多普勒球后血流圖Fig.2 Corresponding position in the left ophthalmic artery of color Doppler Imaging of retrobulbar flow
1.3 統計學方法
采用SPSS 20.0統計軟件進行統計分析,經正態性檢驗后,配對t檢驗比較患者術前健眼患眼、術前術后患眼OA和CRA的PSV、EDV、RI值的差異,符合正態分布的以均數±標準差(±s)表示,不符合正態分布的以四分位數(Q1,Q3)表示。配對t檢驗和Wilcoxon符號秩檢驗比較按手術介入時間分組的患眼術前術后BCVA的差異。χ2檢驗比較按手術介入時間分組視力提高率的兩兩比較。采用二元Logistic回歸模型分析手術介入時間、年齡、術前BCVA、患眼OA術前PSV、患眼OA術后PSV、患眼OA術前EDV、患眼OA術后EDV、患眼CRA術前PSV、患眼CRA術后PSV、患眼CRA術前EDV和患眼CRA術后EDV是否是視力好轉的影響因素。采用后退法逐步剔除P值大于0.05且OR^值最接近于1所在組的影響因素。P<0.05為差異有統計學意義。
2 結果
2.1 球后血流參數的比較
2.1.1 PSV值 術前OA患眼(35.37±12.38)較健眼(39.85±12.19)降低(P=0.030),術后OA患眼(39.82±11.18)較術前(35.37±12.38)升高(P=0.000);CRA術前患眼(8.65±2.81)較健眼(10.38±2.62)降低(P=0.000),術后患眼(9.34±2.41)較術前(8.65±2.81)升高(P=0.020)。見圖3。
2.1.2 EDV值 術后OA患眼(10.1±4.58)較術前(8.96±4.13)升高(P=0.019);CRA術前患眼(2.13±0.74)較健眼(2.39±0.87)降低(P=0.018),余各組差異無統計學意義。見圖4。
2.1.3 RI CRA術前患眼(0.74±0.06)較健眼(0.76±0.07)降低(P=0.041),余各組差異無統計學意義。見圖5。
2.2 患者術后情況

圖3 術前OA和CRA健眼患眼和術前術后患眼PSV的比較Fig.3 Comparison of PSV in injured side and healthy side before surgery and preoperative and postoperative of the injured side of OA and CRA

圖4 OA和CRA術前健眼患眼和術前術后患眼EDV的比較Fig.4 Comparison of EDV in injured side and healthy side before surgery and preoperative and postoperative of the injured side of OA and CRA

圖5 OA和CRA術前健眼患眼和術前術后患眼RI的比較Fig.5 Comparison of RI in injured side and healthy side before surgery and preoperative and postoperative of the injured side of OA and CRA
2.2.1 患者術后總體情況 患者術后無1例出現視力下降及腦脊液漏等并發癥,7 d內手術治療組視力提高56.25%(9/16),8~30 d手術治療組視力提高52.78%(19/36),30 d以后手術介入治療組視力提高34.78%(8/23)。
2.2.2 術前術后患眼BCVA的差異 如表1所示,7 d內手術治療組術后BCVA為2.70(1.40,4.70),8~30 d手術治療組術后BCVA為1.35(0.90,2.70),30 d以后接受手術組BCVA為(0.99±0.75),未分組全組患者術后BCVA為1.30(0.82,2.70),3組患眼術后BCVA均較術前提高(P=0.008,P=0.000,P=0.048),未按時間分組全組患者患眼術后BCVA較術前提高(P=0.000)。

表1 術前術后患眼BCVA的比較Table 1 Comparison of BCVA in the injured eyes before and after operation
2.2.3 按手術介入時間分組視力提高率的兩兩比較 按手術介入時間分組對視力提高率進行兩兩比較的χ2檢驗,其中7 d內手術治療組和8~30 d手術治療組較30 d以上手術介入治療組有效率高,但差異無統計學意義。見表2。
2.3 視力預后的影響因素分析
進行Logistic回歸分析得到患眼OA術后PSV值越大視力提高的可能性越高(O=1.055,P<0.05,P=0.024);患眼CRA術前PSV值越大視力提高的可能性較大(O=1.257,P<0.05,P=0.049);手術介入時間、年齡、術前BCVA對視力改善結果影響較弱,差異無統計學意義(P>0.05)。見表3。

表2 按手術介入時間分組視力提高率的兩兩比較Table 2 Comparison of visual acuity improvement rate according to operative intervention time

表3 視力預后的影響因素分析Table 3 Analysis of influencing factors of visual prognosis
3 討論
眼科臨床醫生對視神經減壓手術治療TON的療效充滿爭議,到目前為止臨床上還沒有大樣本隨機對照研究資料表明哪種治療方法更適合TON患者。本文作者[12]在2017年回顧了1 275例接受ETOCD手術治療的TON患眼,LI等[9]在2008年回顧研究了176例行視神經減壓手術的患眼,ROPPOSCH等[18]在2013年回顧了42例行接受視神經管減壓手術和激素治療的患者,認為視神經管減壓手術是一種安全、有效的治療方法。然而,LEVIN等[2]在1999年觀察了133例TON患者,認為手術治療、激素治療和未治療組差異無統計學意義,但其未進行隨機分組,各組樣本量差異較大,各組病情嚴重程度未在文中做出說明。本研究中所有病例均采用ETOCD的手術方式,ETOCD具有視野清晰、損傷小、并發癥少和恢復快等優勢[9,12,19],其中30 d內行手術治療者視力提高占53.84%(28/52),術后患者無1例出現視力下降和腦脊液漏等手術并發癥,筆者認為ETOCD是治療TON的一種安全、有效的手段。
根據視神經解剖學上的血液供應特點,本研究主要觀察了OA和CRA兩條血管的血流參數。眶內段及管內段視神經血供主要由軟腦膜血管網供應,軟腦膜血管網及其分支分別供應視神經外周部及中央部的血液。眶內段軟腦膜血管網主要由鄰近的眼動脈分支構成,視網膜中央動脈進入視神經前也發出一些小分支組成眶內段軟腦膜血管網。管內段的軟腦膜血管網是由眼動脈的返回支組成[20]。觀察眼動脈及視網膜中央動脈的血流參數改變能間接反應映軟腦膜血管網的血流情況,更好地了解TON患者疾病的病理改變和發病機制。在測量血流參數時均采用雙側對稱處,并采用角度校正模式,有效減少了測量位置及測量角度帶來的誤差[16]。
本研究發現術前患眼OA的PSV值較健眼降低,術前患眼CRA的PSV值、EDV值、RI值較健眼降低,反應了TON患眼傷后血流速度下降的趨勢,此結果與以往研究的結果是一致的[13,21]。在接受ETOCD后患眼OA和CRA的PSV值較術前升高,此結果提示ETOCD手術對OA和CRA球后血流的改善起到一定作用。NAKAMARU等[21]觀察了13例接受視神經管減壓術的TON患眼,發現術后OA的血流速度得到一定程度的改善,這與本研究中觀察到的OA的血流速度改變是一致的。這在一定程度上間接地為TON的繼發損傷理論和ETOCD手術作用理論提供了支持。
TON的發病機制復雜,其視力預后與眾多因素相關。目前較為統一的觀點是無光感眼較有光感眼視力預后差[8-9,22-24],視力進行性下降的患者接受減壓手術治療能夠得到較好的療效[1]。臨床上對于患者年齡、手術介入時間與視力預后的關系目前尚存在較大的分歧[18,22-23]。因此,本研究將患者按年齡、術前BCVA、手術介入時間和球后血流速度等因素納入Logistic回歸進行分析,發現患眼術前CRA的PSV越高術后視力改善的概率越大,提示患眼受傷后球后血流速度下降得越少可能受傷的嚴重程度越輕,視力預后可能較好;術后OA的PSV越高術后視力改善的概率越大,提示ETOCD術后球后血流的改善可能對術后視力的改善起到幫助作用。USTYMOWICZ等[13]對72例患者采用了不同的治療方案,5例行視神經管減壓手術,67例行大劑量激素沖擊治療,排除了年齡、性別、血壓、左右眼對結果的影響,發現術前CRA的血流速度與視力預后呈正相關關系,這與本研究觀察到的結果基本一致。
對于手術時機的選擇有研究認為受傷后1周內行視神經管減壓手術效果較好[8,14],但也有研究顯示手術時機的選擇對視力預后無明顯相關關系[22,25]。THAKAR等[25]觀察了26例在受傷后2周~1年的病例,并將其分為受傷后2周~2個月接受手術,受傷后2~4個月內接受手術和受傷4個月以上接受手術者,發現這3組患者的術后視力改善率差異并無統計學意義,認為有光感眼患者即使受傷時間較長,視力仍有改善可能。本研究中,受傷30 d內接受手術患者較30 d后接受手術患者視力改善率高,但兩者差異無統計學意義。Logistic回歸分析中手術介入時間并未成為影響視力改善率的主要影響因素,這可能和本研究樣本量較小而手術療效的影響因素過多相關。本研究尚不能對手術介入時間對療效的影響作出較為明確的結論,但本研究也提示受傷時間較長的患眼仍有接受手術的機會。
本研究中雖然通過得出回歸分析得出患眼術前CRA的高PSV值和術后OA的高PSV值是視力改善的保護因素,但兩者OR^值均不高,呈弱相關性,這樣的結果與該疾病的特點有關,OA和CRA的血流參數較多地反映了繼發性損傷產生的微循環障礙,但無法體現受傷當時造成的直接損傷。因此,筆者認為在實際的臨床診治中球后血流的改變可以作為一項輔助檢查幫助醫生對患者的視力預后做出一定評價,但由于TON的復雜性其預測性并不強。
綜上所述,ETOCD是治療TON安全、有效的治療方法,TON患者患眼球后血流速度較正常眼下降,ETOCD術后患眼球后血流速度較術前改善,ETOCD術后OA和術前CRA的PSV值是TON患者視力預后的保護性因素,ETOCD術后改善的球后血流對患者視力預后可能具有保護性作用。

