經(jīng)皮椎間孔鏡和椎間盤鏡治療腰椎間盤突出的對比研究
徐貞官 黃永光 楊騰衡 覃正仕
作者單位:538021 廣西防城港市中醫(yī)醫(yī)院
腰椎間盤突出所致的腰腿痛是骨科常見病、多發(fā)病,近年來發(fā)病呈上升、年輕化趨勢,大部分經(jīng)過保守治療均能緩解,但仍有一部分患者需要外科干預才能有效解除神經(jīng)壓迫、緩解神經(jīng)受損癥狀,傳統(tǒng)開放手術療效已得到公認,但傳統(tǒng)手術創(chuàng)傷大、恢復慢、并發(fā)癥多,因此尋求微創(chuàng)、安全、有效的手術方式是患者的愿望,也是醫(yī)務工作者的努力方向。隨著顯微外科手術器械的發(fā)展、麻醉方式的改變及手術操作技能的進一步提高,椎間盤手術方式逐漸向微創(chuàng)方向發(fā)展,目前內(nèi)窺鏡微創(chuàng)治療腰椎間盤突出主要有兩種方式:椎間盤鏡(MED)及椎間孔鏡(PELD)技術,MED治療本病的療效已得到認可,而椎間孔鏡技術(PELD)的安全性及有效性尚有爭議,本研究對L4~5椎間盤突出患者進行MED及PELD手術治療,并對有效性及安全性進行對比。
1 材料與方法
1.1 一般資料 選取我院2012年1月~2018年3月90例L4~5椎間盤突出癥患者(單節(jié)段、側方型突出),均有不同程度的下腰痛和單側下肢放射性疼痛,癥狀、體征與影像學檢查均相符,且經(jīng)系統(tǒng)規(guī)范保守治療后無效或反復發(fā)作,按入院順序隨機將其分為觀察組(PELD組)和對照組(MED組);45例經(jīng)椎間孔鏡治療患者中,男26例,女19例,平均年齡(43.5±15.4)歲,平均病程(9.6±5.4)個月;45例經(jīng)椎間盤鏡治療患者中,男20例,女25例,平均年齡(39.7±10.9)歲,平均病程(8.56±4.1)個月。手術均由同組醫(yī)師完成,兩組患者術前資料均經(jīng)過均衡性的檢查,兩組間性別、年齡及病程比較差異均無統(tǒng)計學意義(P>0.05)。
1.2 PELD手術方法 患者取俯臥屈髖屈膝位,用軟墊墊于胸前及兩側髂前上棘,懸空腹部,C型臂下體表透視定位,確定L4~5椎間隙位置后,向患側旁開后正中線10~12cm(視患者肥胖適度調(diào)整)處為穿刺點;將稀釋好的1%利多卡因注射液(1:1稀釋)行穿刺點局部浸潤麻醉,選18G 20cm長穿刺針,由穿刺點向L4~5患側椎間隙方向進針,邊透視邊進針,邊進針邊浸潤麻醉,并沿上關節(jié)突邊緣滑入椎間孔、抵達纖維環(huán)表面(一般正位像上針尖位于椎弓根內(nèi)緣連線或中點連線上,側位像位于椎體后緣),接著向椎間孔內(nèi)緩慢注入1%利多卡因注射液3~5ml浸潤麻醉,穿刺針進入椎間盤少許后拔出針芯,置入導絲,取出穿刺針,沿導絲切開皮膚0.7cm,經(jīng)導絲逐級置入四級擴張?zhí)坠堋⒐ぷ魈坠埽匾獣r使用環(huán)鉆磨掉部分上關節(jié)突腹內(nèi)側緣,行椎間孔成形術;再次透視確定節(jié)段準確及深度合適后,取出導絲及擴張管,連接椎間孔鏡,直視下往椎間盤內(nèi)注入亞甲藍1ml染色,髓核鉗取出盤內(nèi)藍染退變的髓核達到間接減壓神經(jīng)根的目的,邊減壓邊后退,逐漸后退工作套管至椎弓根內(nèi)緣和椎間孔,繼續(xù)摘取盤外藍染的髓核,行神經(jīng)根直接減壓,并調(diào)整通道方向,探查硬膜囊腹側或神經(jīng)根腋下是否有遺留脫出髓核;直到鏡下見到硬膜囊自由搏動、神經(jīng)根松弛后,雙極射頻刀頭止血和消融纖維環(huán)破口,抽取術野殘留液體后,拔出器械后縫合切口,無菌敷料覆蓋包扎。
1.3 MED手術方法 患者取俯臥屈髖屈膝位,用軟墊墊于胸前及兩側髂前上棘,懸空腹部,C型臂下體表透視定位,確定L4~5椎間隙位置并做好標記;手術區(qū)域常規(guī)消毒鋪巾,在L4~5椎間隙患側距后正中線旁開1cm處做一長1.8~2.0cm 的縱向切口,切開腰背筋膜,依次逐級置入擴張?zhí)坠埽詈笾萌牍ぷ魍ǖ啦⒐潭ǎ俅蜟型臂下透視確定工作通道位于正確的椎間隙位置后,用電刀燒灼,并用髓核鉗去除椎板表面、工作通道內(nèi)的軟組織,顯露椎板間隙、L4椎板下緣1/4~1/3、小關節(jié)突內(nèi)側、下位椎板上緣;清理完黃韌帶表面的軟組織和咬除部分L4椎板下緣的骨質(zhì)后,用神經(jīng)剝離子游離黃韌帶上端附著點,并將黃韌帶提起、逐步咬除,用神經(jīng)剝離器小心剝離硬膜囊、神經(jīng)根,將其推向內(nèi)側,從而充分顯露突出椎間盤;用神經(jīng)剝離器探查病變椎間隙和是否存在纖維環(huán)破口,若病變椎間盤存在纖維環(huán)破口,則直接從破口進入椎間隙,若探查見未存在纖維環(huán)破口,則用微手術刀或剝離器打開一個纖維環(huán)切口,再常規(guī)使用直髓核鉗和角度髓核鉗摘除突出椎間盤;然后處理椎間盤外區(qū),以直角剝離器探查硬膜囊腹側區(qū)和神經(jīng)根腋下區(qū),避免出現(xiàn)椎間盤組織在椎管內(nèi)遺留。
1.4 觀察指標 術中X線透視次數(shù)、手術時間、術后下地時間、術后疼痛緩解情況(采用VAS評分)和中文版 Oswestry 功能障礙指數(shù)(ODI)和改良MacNab 評價臨床療效。
1.5 術后下地活動標準 患者無腰痛及下肢放射痛,仰臥挺腹無異常后再佩戴腰圍后下地活動。
1.6 術中、術后并發(fā)癥 腰椎微創(chuàng)手術常見的并發(fā)癥有:術口感染、硬膜囊撕裂腦脊液外漏、急性硬膜外血腫、神經(jīng)損傷、感覺遲鈍等。
1.7 統(tǒng)計學方法 采用 SPSS 17.0統(tǒng)計學軟件,數(shù)據(jù)采用均數(shù)±標準差表示。符合正態(tài)分布的計量資料采用t檢驗,非正態(tài)分布的計量資料及等級資料采用秩和檢驗,P<0.05為差異有統(tǒng)計學意義。
2 結果
PELD組手術時間、射線暴露時間、術后下地時間與MED組比較,差異有統(tǒng)計學意義(P<0.05),見表1。PELD組術后1周平均VAS改善程度、ODI改善程度與MED組相比,差異均無統(tǒng)計學意義(P>0.05),見表 2。改良 MacNab 評價中,PELD 組優(yōu)良率為80.0%,MED組優(yōu)良率為84.4%,兩組比較差異無統(tǒng)計學意義(P>0.05),見表3。兩組患者均未出現(xiàn)術后感染、神經(jīng)根損傷、急性硬膜外血腫等手術相關并發(fā)癥,但兩組各有1例腦脊液外漏。
表1 兩組手術時間及射線暴露時間(±s)
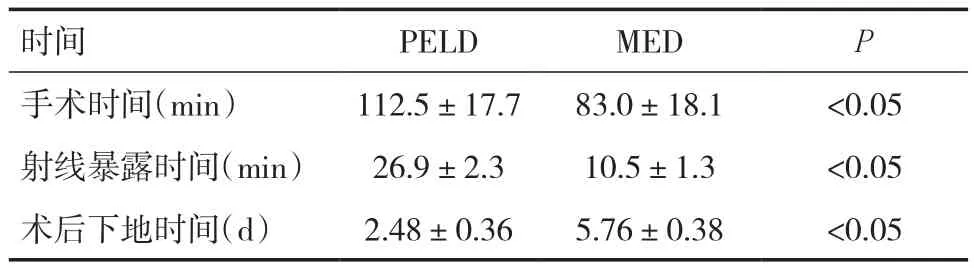
表1 兩組手術時間及射線暴露時間(±s)
時間 PELD MED P手術時間(min) 112.5±17.7 83.0±18.1 <0.05射線暴露時間(min) 26.9±2.3 10.5±1.3 <0.05術后下地時間(d) 2.48±0.36 5.76±0.38 <0.05
表 2 兩組 VAS 及 ODI改善程度(±s)
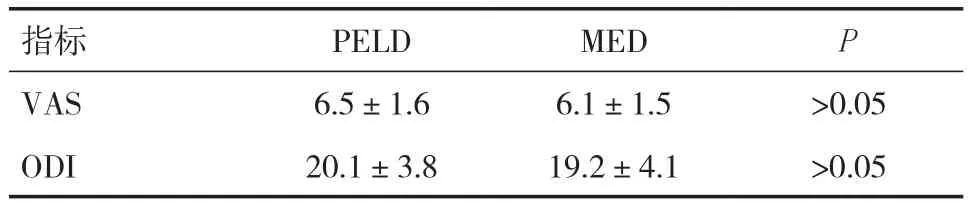
表 2 兩組 VAS 及 ODI改善程度(±s)
指標 PELD MED P VAS 6.5±1.6 6.1±1.5 >0.05 ODI 20.1±3.8 19.2±4.1 >0.05

表3 兩組改良MacNab評價比較(例)
3 討論
本研究為了探討PELD相較于MED治療腰椎間盤突出癥的安全性及有效性,以L4~5節(jié)段為例,對90例患者分別采取PELD及MED手術治療。結果顯示,兩組術后均能取得滿意療效,手術安全性較高,術后VAS評分、ODI改善程度和改良MacNab 差異均無統(tǒng)計學意義,而在手術時間和射線暴露時間上,PELD較MED手術時間較長、X線透視使用率更高,差異有統(tǒng)計學意義。本研究中共有 7 例改良 MacNab 評價為差,通過術后2周后腰椎MRI復查考慮為突出的髓核摘除不完全所致;本研究兩組各出現(xiàn)1例腦脊液漏,考慮為安裝工作通道導致硬膜囊撕裂。
PELD技術最早于1983年由Kambin和 Sampson提出,其治療腰椎間盤突出癥的安全性、有效性已得到臨床驗證,有報道[1,2]PELD 治療腰椎間盤突出癥307例,術后隨訪1年以上,優(yōu)良率為89.3%。
有報道[3]PELD工作套管的成功置入是 PELD手術成功最關鍵的步驟之一,在另一方面也表明了工作套管置入需要一定的經(jīng)驗及對局部解剖的熟悉,這在一定程度上導致在手術過程中 C 型臂透視的利用率較高,從而使醫(yī)務人員在放射線下的暴露時間增多[4],進而使手術時間隱性延長。在安裝工作套管時,應盡量將工作套管置于突出間盤的根部;同時,如果工作套管以很大的角度進入椎間盤內(nèi),則將造成突出在椎管內(nèi)的髓核難以取出,從而導致手術失敗。
PELD手術術后下地時間優(yōu)于MED手術,除了手術切口更小外,其單純通過鈍性分離肌肉來擴張通道的手術方式,對組織和肌肉的損傷也明顯小于接受盤鏡的患者。
PELD作為脊柱外科的微創(chuàng)術式,相較于傳統(tǒng)開放手術具有手術創(chuàng)傷小、對腰椎結構破壞少、術后下地時間早、康復快等獨特優(yōu)勢[5~7]。
PELD相較于MED有其獨特的優(yōu)勢:①手術在局麻下進行,與患者互動較好,能更有效地保障手術操作的安全性,減少因全麻手術引起的心腦血管意外等風險;②術中患者甚至能及時反饋患肢不適癥狀的緩解情況,能更有效地保證手術效果;③創(chuàng)傷更小、術后下地時間更早,腰椎后方復合體結構得以更好保留[8]。
綜上所述,PELD能有效解除腰椎間盤突出造成的神經(jīng)根壓迫癥狀,安全性較高,值得推廣。

