經陰道彩色多普勒超聲在子宮瘢痕妊娠診斷中的應用
劉麗萍 樊玉英
作者單位:644000 四川省宜賓市第一人民醫院婦科(劉麗萍),超聲科(樊玉英)
1978 年,世界首例剖宮產術后子宮瘢痕妊娠(caesarean scar pregnancy,CSP)由Larsen和 Solomon首次報道[1]。CSP是指既往有剖宮產史的女性再次妊娠時,胚胎種植于剖宮產子宮切口瘢痕部位,胚胎被子宮肌層及瘢痕纖維組織包繞,是一種特殊類型的異位妊娠[2]。若CSP未得到積極、有效的診斷和治療,隨著妊娠進展,可出現嚴重的陰道出血、失血性休克,甚至子宮破裂等并發癥,危及患者生命[3]。Seow等[4]研究報道,經陰道超聲檢查是子宮瘢痕妊娠早期診斷的主要方式。經陰道彩色多普勒超聲(Transvaginal color Doppler ultrasound,TVS)是一種操作簡單、準確性高、直觀、無創、可重復的檢查方法,在子宮瘢痕妊娠的診斷中具有明顯優勢,有助于提高臨床確診率,從而指導治療。
1 材料與方法
1.1 一般資料 隨機選取2016年9月~2017年9月在我科確診的34例CSP患者。患者年齡26~43歲,平均34歲,停經時間 38~65d,孕次 1~9次,本次妊娠距離末次剖宮產間隔時間為1~14年,其中有2次子宮下段剖宮產史患者4例,既往診斷為CSP再次患病者1例。回顧性分析比較患者的經腹部彩色超聲檢查結果與經陰道彩色超聲檢查結果,討論經陰道彩色多普勒超聲在CSP中的診斷價值。
1.2 儀器與方法 使用飛利浦IU22和GEE9超聲診斷儀,經腹探頭頻率3.5~5.0MHz,腔內超聲探頭頻率5.0~7.5MHz。對每位患者先行經腹部彩色多普勒超聲檢查,再行經陰道彩色多普勒超聲檢查,對比分析兩種檢查方法的診斷準確率。記錄內容包括:①妊娠囊著床位置、大小;②妊娠囊內是否有卵黃囊和胚芽及其所在位置;③妊娠囊周圍血流情況;④妊娠囊著床位置與子宮下段剖宮產瘢痕、宮腔以及宮頸關系;⑤妊娠囊與子宮下段瘢痕處漿膜層的最短距離。彩色多普勒血流顯像觀察子宮下段瘢痕處肌層內血流情況,獲取脈沖多普勒頻譜,對血流豐富者記錄阻力指數。
1.3 超聲診斷標準 采用Godin等[5]提出的CSP超聲診斷標準:①宮腔及宮頸管內無妊娠囊;②妊娠囊位于子宮峽部前壁瘢痕處;③子宮瘢痕處肌層菲薄或中斷;④妊娠囊周邊血供豐富[6]。根據超聲檢查提示的妊娠囊與子宮下段切口位置關系將CSP分為3種類型[7]:①邊緣型CSP。孕囊大部分位于宮腔,孕囊與膀胱之間肌層回聲完整;②部分型CSP。孕囊部分位于瘢痕內,部分突入宮腔內,孕囊與膀胱之間肌層菲薄。子宮較正常人有不同程度增大,瘢痕處更為明顯,可見團塊狀回聲,強弱不均,孕囊有豐富血運,來源于子宮切口瘢痕及子宮前壁下段肌層。多普勒測中速低阻型;③完全型CSP。孕囊位于切口內,突向膀胱,孕囊與膀胱之間未見明顯肌層回聲,僅見漿膜層。根據彩超提示結果和患者臨床表現進行綜合評估,對患者采取不同治療方案,觀察治療效果。
1.4 統計學分析 采用SPSS 21.0 軟件對數據進行統計學分析。兩種檢查方法對CSP的診斷準確率采用χ2檢驗進行組間比較。P<0.05表示差異有統計學意義。
2 結果
2.1 TVS下CSP的聲像結果 圖1為邊緣型CSP,宮腔內未見孕囊,前壁下段瘢痕處見變形孕囊,大小3.9cm×0.9cm,內見胚芽,無明顯心管搏動,周圍可見較豐富血流信號,距子宮漿膜層0.40cm。圖2為部分型CSP,宮腔內未見孕囊,前壁下段瘢痕處見孕囊,大小4.7cm×2.8cm×2.3cm,可見胚芽(長約0.8cm)及心管搏動,可見豐富血流信號,距子宮漿膜層0.30cm。圖3為完全型CSP,前壁下段瘢痕處見孕囊,大小1.7cm×0.6cm,可見卵黃囊,未見胚芽及原始心管搏動,可見少許血流信號,累及子宮漿膜層,未見子宮肌層。

圖1 邊緣型CSP
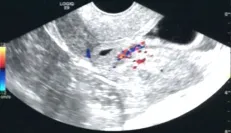
圖2 部分型CSP
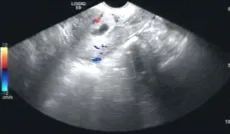
圖3 完全型CSP
2.2 TVS對 CSP 的診斷準確率 34例患者最終經手術及病理確診為CSP,其中邊緣型CSP 17例,部分型CSP 12例,完全型CSP 5例。經腹部彩色多普勒超聲檢查漏診3例,誤診3例,診斷準確率為82.4%。同時經陰道彩色多普勒超聲檢查的34例患者,漏診3例,診斷準確率為91.2%。雖然兩者在診斷準確率上無明顯差異(χ2=0.512,P=0.474),但是經陰道彩色多普勒超聲檢查對CSP的誤診率低于經腹部超聲檢查,同時對妊娠囊與子宮瘢痕位置關系,血流信號等信息具有明顯優勢,在實際應用中,其對CSP的診斷價值優于經腹部彩色多普勒超聲。
3 討論
Seow等[4]報道剖宮產術后子宮瘢痕妊娠是一種發病率較低的異位妊娠,在既往剖宮產的女性中發病率為0.15%,在既往有過剖宮產的異位妊娠女性中的發病率為6.10%,是剖宮產的遠期并發癥之一。隨著我國二胎政策的全面放開,輔助生育技術的全面提升,CSP的發病率呈上升趨勢,給臨床工作帶來巨大的挑戰。CSP病因尚未完全明確,其發病機制可能與受精卵運行過快,容易在既往剖宮產術后導致的瘢痕裂隙處著床,并且向子宮肌層入侵生長有關[8];也可能與剖宮產手術引起子宮內膜間質蛻膜缺乏、子宮絨毛組織與子宮肌層粘連、植入甚至穿透子宮壁等有關。CSP隨著病程進展,滋養葉細胞隨著生長可侵及子宮肌層,侵蝕局部血管,可出現陰道大量出血,進一步導致失血性貧血、失血性休克甚至危及患者生命的并發癥。因此,CSP的早期、準確診斷是治療的前提和保障。
超聲檢查具有直觀、無創、準確性高、經濟等優勢,在婦產科中廣泛應用。超聲檢查是目前臨床診斷CSP最常用的輔助檢查方法,包括經腹部彩色超聲多普勒檢查和經陰道彩色多普勒超聲檢查兩種方式。與經腹部彩色多普勒超聲檢查相比,經陰道彩色多普勒超聲檢查能有效減少由腸管、膀胱和肥胖因素對檢查結果帶來的干擾[9],同時能清晰顯示出妊娠囊的位置,妊娠囊與子宮瘢痕處的位置關系,與膀胱、直腸等對病情評估和治療有重要作用的周圍器官的毗鄰關系,以及妊娠囊與周圍組織的血供情況等,以上檢查結果對臨床醫師準確診斷CSP和選擇適宜的治療方案都有著重要意義。
本研究中經陰道彩色多普勒超聲檢查漏診3例,其1例為完全型CSP,2例為部分型CSP。1例部分型CSP是由于患者缺乏典型的臨床表現,檢查結果未能滿意顯示妊娠囊與子宮瘢痕位置關系而導致漏診,其余2例CSP是由于此次妊娠距離上次剖宮產手術間隔時間超過10年,超聲提示宮腔下段可見妊娠囊結構而導致漏診。經腹部彩色多普勒超聲檢查結果有3例漏診,3例誤診為稽留流產。經腹部多普勒超聲檢查提示孕囊位于子宮下段,未能滿意顯示妊娠囊與子宮下段的確切位置關系,從而導致誤診為稽留流產。1例部分型CSP經陰道彩色多普勒超聲檢查漏診,患者因“停經48d,伴少量不規律陰道流血”就診,自訴平素月經不規則,月經周期15~40d,由于與既往相比,陰道不規則流血時間明顯延長,到當地醫院查尿HCG陽性,經腹部超聲檢查提示:子宮下段可見部分混雜回聲,未見明顯血流信號,綜合考慮為不全流產并給予促宮縮,殺胚等藥物保守治療。在治療的第5天,患者出現大量陰道流血后立即轉入我院。經陰道彩色多普勒超聲提示:子宮下段宮頸內可見混雜回聲較前無明顯改變,可見少量點狀血流信號。但結合患者病史、臨床表現、婦科檢查和血HCG等相關輔助檢查,綜合考慮為CSP,立即聯合MRI檢查,提示子宮瘢痕與漿膜層距離最薄處約1mm,子宮瘢痕周圍組織可見豐富血流信號,與膀胱組織分界不清,術后證實為CSP,與MRI檢測結果符合。
盡管經陰道彩色多普勒超聲檢查有較高診斷準確率,但對無典型臨床表現的CSP患者仍有一定的漏診率。從漏診病例中分析,我們應該吸取以下經驗教訓:①利用經陰道彩色多普勒超聲檢查優勢,對妊娠女性進行檢查,必須全面、完整描述妊娠囊的位置,妊娠囊與子宮瘢痕的位置關系。有利于對妊娠的準確診斷和CSP的病情評估。②對于部分經陰道彩色多普勒超聲檢查,當結果未能清楚顯示出妊娠囊位置及其周圍組織關系時,我們應該聯合多種有效檢查方法(例如MRI檢查),協助準確判斷病情。有效降低漏診和誤診率,提高CSP診斷的準確率。③必須重視每位妊娠女性的既往手術史。由于CSP患者的臨床表現都是截然不同的,特別既往有剖宮產手術史、子宮肌瘤手術史的妊娠女性,首先必須排除CSP可能。本研究中,我們根據彩超結果和患者的臨床表現進行綜合評估,采取不同治療方案:彩色多普勒超聲監視下吸宮術、經陰道子宮瘢痕妊娠物清除手術、子宮動脈介入栓塞術聯合開腹子宮瘢痕妊娠物清除術和子宮下段修補術等多種治療方案。針對邊緣型CSP患者,在腹部彩色多普勒超聲監視引導下行宮腔鏡清宮手術,術者根據術中出血量和彩超提示的子宮瘢痕血流信號,能對患者的安全和手術效果進行綜合評價,是一種手術方式進步和多學科合作的綜合體現,對患者的治療過程和結果能提供雙重保障,彩色多普勒超聲監視下手術使彩色超聲在治療方面的價值也逐漸突顯出來。
綜上所述,彩色多普勒超聲檢查在CSP的診斷和治療中具有臨床價值。經陰道彩色多普勒超聲是輔助準確診斷CSP的有效方法,同時經腹部多普勒超聲在治療中是輔助CSP手術治療的有效措施。在臨床工作中,經陰道彩色多普勒超聲對CSP的診斷具有明顯優勢,值得廣泛推廣與應用。

