小兒肥胖與阻塞性睡眠呼吸暫停低通氣綜合征關系分析
陳冬梅 魏萍 楊文慶 李淑閩
(福建中醫藥大學附屬第二人民醫院,福州,350003)
兒童阻塞性睡眠呼吸暫停低通氣綜合征(Obstructive Sleep Apnea Hypopnea Syndrome,OSAHS)屬于多發疾病,患兒多因為肥胖、神經功能缺損以及組織解剖功能異常引起[1]。其中肥胖是OASHA的一個重要危險因素,肥胖會增加咽喉部脂肪、舌頭脂肪,增加上氣道狹窄嚴重程度,導致腹部與胸廓脂肪堆積,降低縱向氣管牽張力與咽壁張力,減弱胸壁順應性,進一步導致肺容量下降,加重了OSAHS嚴重程度。本次研究主要是為了探討肥胖與睡眠呼吸暫停綜合征疾病之間的關系,選取我院兒科門診收治的單純性肥胖患兒與同期健康體檢兒童進行比較研究。現報道如下。
1 資料與方法
1.1 一般資料 選取2015年6月至2018年6月福建中醫藥大學附屬第二人民醫院兒科門診收治的單純性肥胖患兒130例作為觀察組,其中男72例,女58例,年齡3~11歲,平均年齡(6.55±1.27)歲;選擇同期在我院進行健康體檢的兒童130例作為對照組,其中男69例,女61例,年齡3~12歲,平均年齡(6.47±1.35)歲。2組兒童在一般資料比較,差異無統計學意義(P>0.05),具有可比性。
1.2 納入標準 均為單純性肥胖。
1.3 排除標準 鼻中隔偏曲、鼻息肉、先開畸形等引發的鼻道畸形或狹窄;呼吸系統疾病、病理性肥胖、神經系統疾病及其他疾病所引發的呼吸道狹窄;內分泌紊亂、代謝障礙性疾病、其他疾病等導致的病理性肥胖。
1.4 檢測方法
1.4.1 體格檢查與影像學檢查 所有受檢兒童均由同一位醫師測量其身高與體重,根據性別與年齡分別計算其BMI標準值,計算公式為(實測BMI-標準BMI均值)/標準差。耳鼻喉科醫師檢測2組兒童扁桃體情況。CT檢查腺樣體組織情況,計算腺樣體與鼻咽腔比。詢問患兒睡眠表現及白天、夜間癥狀。
1.4.2 多導睡眠監測(PSG) 在睡眠監測門診采用飛利普ALICE 5多導睡眠監測儀監測睡眠情況,監測前不得飲食咖啡、茶或鎮靜劑等對睡眠有影響的食物、藥物,被監測患兒自然入睡后,記錄其AHI、OAI、最低血氧飽和度(LSaO2)、平均血氧飽和度(MSaO2)、中樞性呼吸暫停指數(CAI)及睡眠效率。
1.5 觀察指標 比較2組兒童的OSAHS發生率、BMI、AHI、OAI、MSaO2、LSaO2、CAI、睡眠效率,扁桃體肥大與腺樣體肥大情況。OSAHS診斷標準,AHI>5次/h,OAI>1次/h,LSaO2<92%,滿足以上任意2條即可[2]。肥胖診斷標準,≤7歲:BMI 95百分位(+2SD);>7歲,BMI≥28 kg/m2。扁桃體肥大診斷標準:Ⅰ度:扁桃體未超過咽腭弓;Ⅱ度:扁桃體有明顯腫大,且超過咽腭弓游離緣;Ⅲ度:扁桃體有明顯腫大,且接近或達到咽后壁中線;Ⅱ度及以上為扁桃體肥大。腺樣體肥大診斷標準:腺樣體/鼻咽腔(A/N)>0.67。
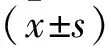
2 結果
2.1 2組兒童OSAHS、BMI與PSG檢查結果比較 觀察組OSAHS發生率為59.23%(77/130),顯著高于對照組的26.15%(34/130)(P<0.05);觀察組BMI、AHI、OAI、CAI均顯著高于對照組,LSaO2、MSaO2、睡眠效率均顯著低于對照組(P<0.05)。見表1。
2.2 OSAHS發病原因單因素分析 OSAHS組與非OSAHS組在性別分布、年齡等差異無統計學意義(P>0.05),OSAHS組BMI、肥胖數、扁桃體肥大數與腺樣體肥大數均高于非OSAHS組(P<0.05)。見表2。
2.3 兒童OSAHS發病原因相關性分析 相關性分析顯示,肥胖、扁桃體肥大、腺樣體肥大與兒童OSAHS的發生、AHI均有顯著的正相關性,與LSaO2有顯著的負相關性(P<0.01)。見表3。
3 討論
兒童OSAHS是在睡眠過程中,患兒出現了呼吸困難或者呼吸障礙等,常見的有低通氣綜合征、上氣道阻力綜合征或者慢性肺部及神經肌肉疾,引起患兒睡眠呼吸障礙。多發生于2~8歲的兒童。該疾病的致病機制十分復雜,與很多相關的因素存在關聯,如,頜面上氣道解剖結構異常、腺樣體、扁桃體腺肥大,或因胃食管反流、肥胖等存在關聯。疾病常見的臨床癥狀表現為持續打鼾、身體功能發育受阻,并發心血管疾病或呼吸系統等,嚴重影響了患兒的身心健康發育,為了有效控制或減少疾病的發生,必須全面分析疾病的誘發因子,對風險因素進行剖析,為臨床盡早采取救治措施,提供重要的信息依據,并且降低疾病對患兒的傷害[3-5]。
目前,有學者認為,該疾病發生與兒童過于肥胖有著明顯的關聯,肥胖會導致咽腔氣道狹窄,還會引起上氣道椎前軟組織增生,氣道閉合阻力增大;肥胖兒童的心肺功能也比較差,心功能下降,造成兒童過重的心肺等負荷,胸腹部脂肪過度沉重,兒童呼吸時,胸廓運動存在明顯限制,兒童的肺功能顯著降低,肺功能水平也明顯降低,最終無法維持上氣道正常的換氣功能,造成呼吸困難或者阻塞。肥胖患兒還可能在咽喉部肌肉松弛劑神經調節功能障礙等。關于兒童睡眠呼吸暫停綜合征,與肥胖之間的相關性,成為目前臨床研究的重點。為了提升該疾病臨床治療的有效性和針對性,并且為疾病預防提供重要的信息和依據,開展本次研究具有重要的意義。

表2 BMI自變量單因素回歸分析結果

表3 兒童OSAHS、AHI、OAI、LSaO2相關性分析
本研究表明,觀察組OSAHS發生率為59.23%(77/130),顯著高于對照組的26.15%(34/130)(P<0.05);觀察組BMI標準值、AHI、OAI、CAI均顯著高于對照組,LSaO2、MSaO2、睡眠效率均顯著低于對照組(P<0.05);表明肥胖兒童的OSAHS發生率更高,且PSG監測指標值異常性更強。OSAHS組與非OSAHS組在性別分布、年齡等差異無統計學意義(P>0.05),OSAHS組BMI Z值、肥胖數、扁桃體肥大數與腺樣體肥大數均顯著高于非OSAHS組(P<0.05);表明肥胖、扁桃體肥大與腺樣體肥大在OSAHS患兒中占更高比例。相關性分析顯示,肥胖、扁桃體肥大、腺樣體肥大與兒童OSAHS的發生、AHI均有顯著的正相關性,與LSaO2有顯著的負相關性(P<0.01),表明肥胖、扁桃體肥大與腺樣體肥大是OSAHS的重要危險因素,對AHI、OAI、LSaO2的異常有顯著的影響。OSANS患兒容易出現向心性肥胖,患肥胖癥的概率明顯改與其他兒童。主要是因為肥胖患兒在夜間睡眠過程中,容易缺氧,反復被憋醒后,睡眠質量降低,睡眠結構紊亂,導致脂肪代謝功能障礙,從而加劇病情進展,也會增加肥胖疾病的風險。肥胖患者咽喉脂肪組織過多,也會增加氣道的負荷,容易引起缺氧現象,尤其是在夜間,容易兒童嗜睡、活動減少等,進一步導致兒童體重的增長。
綜上所述,肥胖合并兒童OSAHS,是引發心血管疾病的重大危害因子,對兒童的身心健康發育,甚至生命健康與安全,均會產生嚴重的不利影響,需要積極的控制和預防。

