血清miR-21對結直腸癌肝轉移預測價值的評價
肖 霞,馬 慧,王 欣
(吉林大學第二醫院 檢驗科,吉林 長春130041)
結直腸癌是我國常見的惡性腫瘤之一,已成為我國第五大癌癥殺手,其發病率和死亡率呈逐年上升趨勢,臨床上大約40%的結直腸癌患者死于肝臟的轉移[1]。 大約15%-25%的結直腸癌患者在確診時即有肝轉移,如不采取有效治療,中位生存時間僅為5-10 個月。因此,結直腸癌肝轉移的早期預測及診斷在臨床上尤為重要。目前,臨床上常用的結直腸癌肝轉移的診斷指標價值有限[2]。 因此,微創、準確和可重復的檢測指標迫切需要,血清或血漿作為臨床樣品為結直腸癌肝轉移的早期預測提供了可能。
血清或血漿中微小RNA(micro RNAs,miRNAs)可以在不同的環境條件下,例如,pH、溫度和多次反復凍融后仍能長時間穩定的存在,被認為是一種理想的血液標志物[3]。研究發現miR-21在多種腫瘤的發生發展過程中起重要作用,參與腫瘤的發生、發展和侵襲過程[4]。因此,在本研究中,我們以期通過單獨及聯合評價血清中miR-21對結直腸癌肝轉移的預測價值,以期為臨床的結直腸癌肝轉移的預測提供一種潛在的輔助診斷方法。
1 對象與方法
1.1 研究對象
病例組:簽署患者知情同意書,募集2014年1月-2015年12月在本院就診的晚期結直腸癌無肝轉移患者146例,其中女性62例,男性84例,平均年齡為56.2±10.7歲。同期納入晚期結直腸癌伴肝轉移患者124例,其中女性58例,男性66例,平均年齡為57.1±12.1歲。兩組比較后,年齡與性別均無統計學差異。
1.2 miR-21的提取及檢測
采集患者清晨空腹血,離心后分離抽提上清得到血清。 miR-21的提取按照操作說明使用mirVana PARIS kit (AM1556,Ambion)試劑盒,提取200 μl血清的total RNA,Dnase I降解殘余的DNA,然后按照操作說明,使用TaqMan microRNA RT kit (4366596,Ambion)試劑盒進行miR-21的反轉錄。反轉錄體系包括2.5 μl的total RNA、0.75 μl的10×Reverse Transcription Buffer、 2.08 μl的DEPC水、0.075 μl的dNTPs、0.095 μL的反轉錄抑制酶、0.5 μl的反轉錄酶和1.5 μl的20×miRNA-specific primer),發轉錄程序為16℃ 30 min,42℃ 30 min,85℃ 5 min。得到反轉錄產物后,按照操作說明,對反轉錄產物進行擴增,miRNA-21的擴增體系包括5.0 μl的TaqMan Gene Expression Master Mix、4.5 μl 的反轉錄產物和 0.5 μl的 5×TaqMan MicroRNA Assay。擴增程序為95℃ 5min,然后40個cycel的95℃,15 sec,60℃ 1 min。內參為U6 miRNA,使用ABI PRISM 7500進行miR-21和U6的檢測,2-ΔΔCt法計算miR-21的相對表達量。
1.3 統計分析
本研究數據采用SPSS21.0軟件分析,CEA的濃度以中位數表示,miR-21的相對表達值以均數±標準差表示。miR-21和CEA聯合診斷采用二元Logistic回歸分析。受試者工作特征曲線下面積(Area under curve,AUC),靈敏度和特異度評價指標的預測價值。AUC的統計學比較采用z-score檢驗[5]。P<0.05代表差異具有統計學價值。
2 結果
2.1 CEA和miR-21在兩組之間的比較
與結直腸癌無肝轉移組相比,結直腸癌伴隨肝轉移組的CEA和miR-21均顯著升高(P<0.05)。
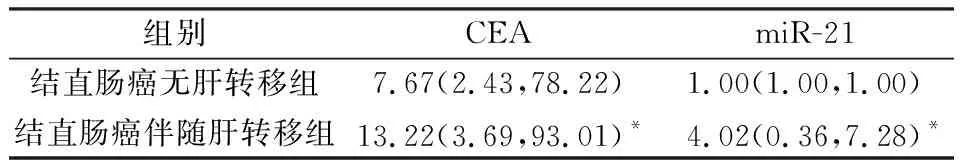
表1 CEA和miR-21在結直腸癌無肝轉移組相比,結直腸癌伴隨肝轉移組的比較
2.2 CEA和miR-21單獨區分結直腸癌無肝轉移組和結直腸癌伴隨肝轉移組的診斷價值評價
當CEA和miR-21單獨區分結直腸癌無肝轉移組和結直腸癌伴隨肝轉移組的診斷價值時,CEA的敏感性和特異性分別為54.84%和58.22%,miR-21的敏感性和特異性分別為69.35%和85.62%。

表2 CEA和miR-21單獨區分結直腸癌無肝轉移組和結直腸癌伴隨肝轉移組的診斷價值評價
2.3 CEA和miR-21聯合區分結直腸癌無肝轉移組和結直腸癌伴隨肝轉移組的診斷價值評價
當CEA和miR-21聯合區分結直腸癌無肝轉移組和結直腸癌伴隨肝轉移組的診斷價值評價,其曲線下面積為0.86,置信區間為0.82至0.91。兩者聯合檢測后其敏感性和特異性分別為91.94%和51.23%,其AUC與CEA和miR-21的AUC相比較,均顯著提高(P<0.05)。
3 討論
結直腸癌的肝臟轉移是一個多因素及多基因參與、多步驟和多階段進展的過程。 經過多年的研究,其可能的機制目前主要表現在以下幾方面:(1) 細胞外基質的降解過程,由于腫瘤發生轉移涉及到細胞外基質的降解,通過與其表面的受體相結合形成腫瘤轉移的通道; (2) 調控血管生成類因子的生成。腫瘤可持續性生長的基礎是新生的血管,與此同時,新生血管形成引發的細胞粘附系統崩潰,使腫瘤癌細胞脫離原發組織,這是啟動腫瘤侵襲轉移的關鍵; (3) 細胞粘附的改變。腫瘤細胞間的同質粘附力較弱,容易從原發灶中脫離從而發生轉移過程;(4) 趨化因子及其受體等其他相關因素[5,6]。雖然有大量的研究,然而,目前,臨床上尚缺乏有效的結直腸癌肝轉移預測標志物。
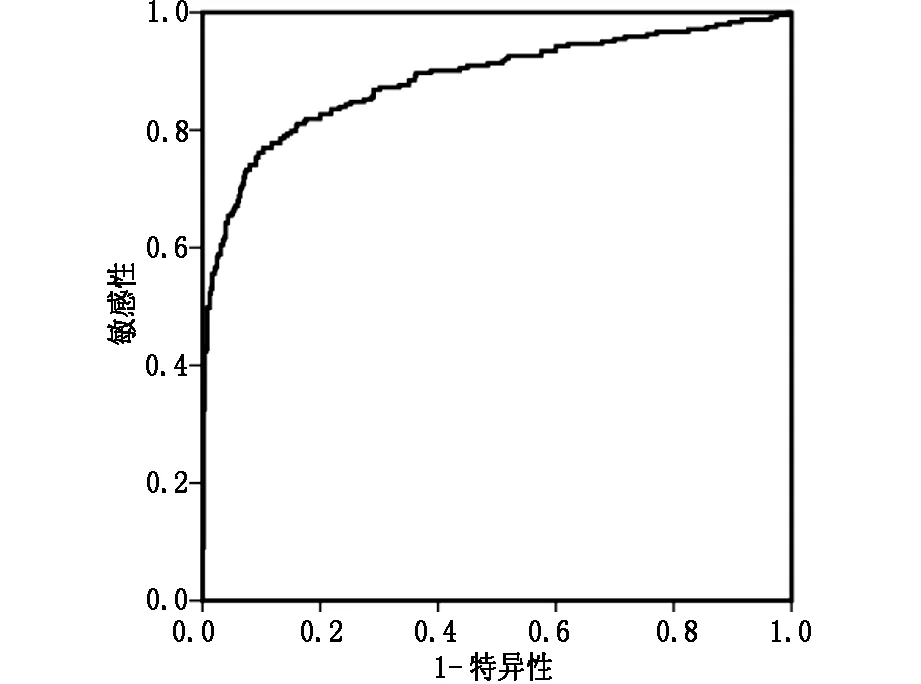
圖1 CEA和miR-21聯合區分結直腸癌無肝轉移組和結直腸癌伴隨肝轉移組的診斷價值評價
CEA作為診斷和監測結直腸癌預后的有效標志物,作為結直腸癌術后的監控指標已作為標準檢測進入治療指南[7]。同時,CEA也可以用于判斷結直腸癌患者生存率及與肝轉移的關系[8],大量的研究證實CEA參與結腸癌的肝臟轉移,且可以通過抵抗腫瘤細胞的凋亡來延長腫瘤細胞的生存期,還可以刺激并促進抗炎細胞因子進而抑制體內對腫瘤細胞的殺傷。目前,有研究結果顯示CEA術前水平與患者的預后相關,但臨床診斷中利用術前CEA水平來評估結直腸癌肝臟轉移尚且存在一定的爭論。在本研究中,其用于區分結直腸癌肝轉移與否的診斷敏感性和特異性分別為54.84%和58.22%。這與之前的研究結果不同,可能由于本研究納入的樣本量較少及不同分期的標本量有關。
miR-21基因作為最早被檢測到的miRNA基因之一,在腫瘤的增殖、凋亡、侵襲和轉移過程中起重要作用,有報道發現,在一些腫瘤細胞系中均發現miR-21基因表達上調。PDCD4作為miR-21的靶基因之一,是細胞凋亡的關鍵因子,通過下調癌基因的來抑制腫瘤的發生發展和轉移[9],因此 miR-21-PDCD4可能是一個重要的腫瘤發生發展的通路。PTEN也是miR-21的靶點之一,PTEN的抑癌作用主要通過調節PI3K/AKT信號通路實現,miR-21通過調節PTEN,進而調節細胞的增殖、凋亡和血管生成等生物學功能[10]。在本研究中,miR-21作為區分結直腸癌肝轉移與否的診斷敏感性和特異性分別為69.35%和85.62%,具有一定的診斷價值。
本研究通過探討血清中miR-21對結直腸癌肝轉移的預測價值,評價其單獨檢測和聯合CEA檢測對于結直腸癌肝轉移的輔助診斷價值。證明miR-21對于結直腸癌肝轉移具有一定的輔助診斷價值,與CEA聯合檢測可以為臨床結直腸癌肝轉移的預測提供輔助診斷。

