腹腔鏡下輸卵管妊娠切除端端吻合術對妊娠的影響
謝曉光,顏小慧
(江西省吉安市永新縣人民醫院婦產科,江西 吉安 343400)
異位妊娠指妊娠囊著床于宮腔以外的部位,其中輸卵管妊娠的發生率最高,約占95%[1]。目前輸卵管妊娠有手術指征的患者,基本以腹腔鏡手術作為首選。手術方式主要有輸卵管切除、輸卵管開窗取胚這兩種術式,均對患者以后的正常妊娠率有一定的影響。是否有更有優勢的術式?本文探討腹腔鏡下輸卵管妊娠切除端端吻合術,旨在提高患者的生育能力,與傳統的兩種手術比較如何,現報道如下。
1 資料與方法
1.1 臨床資料 回顧分析2013年3月~2016年3月,腹腔鏡探查術中診斷90例輸卵管壺腹部妊娠患者作為研究對象,術前患者及家屬均簽署知情同意書。排除標準:術后3個月始1年內無生育要求的患者。其中輸卵管妊娠切除端端吻合術(A組)30例,輸卵管切除術(B組)30例,輸卵管切開取胚術(C組)30例。3組患者術前臨床資料比較差異無統計學意義,具有可比性,見表1。術后3個月開始計劃妊娠。
表1 3組患者術前臨床資料比較(±s)Table 1 Comparison of preoperative clinical data in three groups(±s)
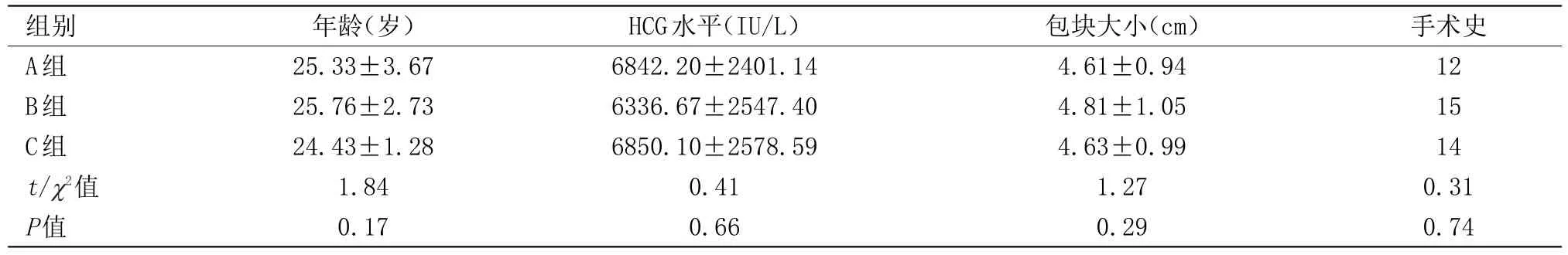
表1 3組患者術前臨床資料比較(±s)Table 1 Comparison of preoperative clinical data in three groups(±s)
組別A組B組C組t/χ2值P值年齡(歲)25.33±3.67 25.76±2.73 24.43±1.28 1.84 0.17 HCG水平(IU/L)6842.20±2401.14 6336.67±2547.40 6850.10±2578.59 0.41 0.66包塊大小(cm)4.61±0.94 4.81±1.05 4.63±0.99 1.27 0.29手術史12 15 14 0.31 0.74
1.2 手術方法 3組患者均采用氣管插管全身麻醉
1.2.1 輸卵管妊娠切除端端吻合術 A組行輸卵管妊娠切除端端吻合術:①將輸卵管妊娠段切除,注意切緣整齊;②6-0縫線分別在12點、6點處將輸卵管管芯縫合;③間斷縫合漿膜層數針。
1.2.2 輸卵管切除術 B組行輸卵管切除術:提起患側輸卵管傘端,采用雙極電凝、剪刀剪斷患側輸卵管,創面電凝止血。
1.2.3 輸卵管切開取胚術 C組行輸卵管切開取胚術:①在輸卵管妊娠最凸出的部位做一電凝帶,沿電凝帶做一切口,盡量與輸卵管妊娠部位等長;②提起輸卵管邊緣,使用生理鹽水緩慢沿輸卵管芯與妊娠組織物間隙水壓分離,將妊娠物完整沖出,著床較牢固著,鉗子輕輕夾出;③妊娠著床位置,予雙極電凝充分止血,邊電凝止血邊沖水,觀察無滲血及活動性出血。
1.3 觀察指標 觀察比較3組患者持續性異位妊娠發生率、再次輸卵管妊娠發生率、宮內妊娠發生率、繼發不孕發生率。持續性異位妊娠(persistent ectopic pregnancy,PEP)是指輸卵管妊娠行保守治療后,因各種原因導致絨毛未清理干凈,殘余滋養細胞繼續生長并侵蝕輸卵管壁或腹腔其他部位,人絨毛膜促性腺激素(hCG)繼續分泌,再次發生出血,引起腹痛,肛門墜脹感等[2]。
1.4 統計學方法 本研究數據均用SPSS 18.0統計軟件處理,計量資料采用“±s”表示,組間比較采用t檢驗;計數資料用例數(n)表示,計數資料組間率(%)的比較采用χ2檢驗。P<0.05為差異有統計學意義。
2 結果
C組術后發生持續性異位妊娠1例,予甲氨蝶呤保守治療后好轉,另外兩組患者術后均無發生持續性異位妊娠。C組術后再次輸卵管妊娠率明顯高于B組和A組差異有統計學意義(P<0.05),而B組與A組比較差異無統計學意義。A組宮內妊娠率高于B組和C組,差異有統計學意義(P<0.05),而B組和C組比較差異無統計學意義。3組繼發不孕發生率比較差異無統計學意義,見表2。
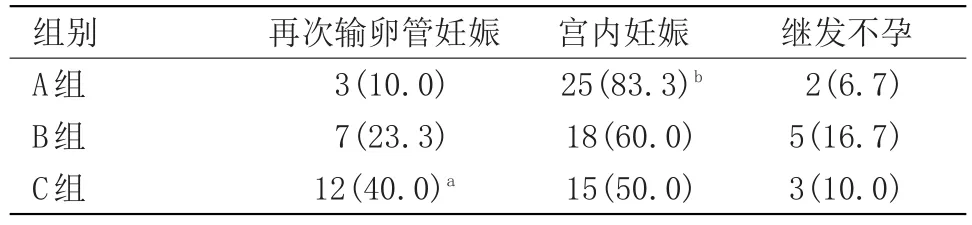
表2 3組患者術后情況比較[n(%)]Table 2 Comparison of postoperative conditions in three groups[n(%)]
3 討論
近年來輸卵管妊娠數量逐年增加,且年輕化,大多數患者有生育要求,患者對保留輸卵管的欲望強烈,而手術是治療輸卵管妊娠的主要方式,隨著腹腔鏡技術的推廣,腹腔鏡輸卵管妊娠保守性手術在臨床的應用也日益增多[3-4]。目前對于采用何種手術方式最有利于提高患者再妊娠率仍是臨床探討的方向。本研究回顧性分析既往3年在本院采用腹腔鏡下3種不同術式治療輸卵管妊娠的再孕情況,結果顯示,輸卵管妊娠切除端端吻合術后1年內妊娠率為93.3%,妊娠率包括宮內妊娠率及再次輸卵管妊娠率,輸卵管切開取胚組術后1年內妊娠率為90.0%,輸卵管切除組術后1年內妊娠率為83.3%。而輸卵管妊娠切除端端吻合術宮內妊娠率明顯高于腹腔鏡下輸卵管切除術和腹腔鏡下輸卵管切開取胚術,差異有統計學意義(P<0.05),輸卵管切除組和輸卵管切開取胚組比較差別無統計學意義。輸卵管妊娠切除端端吻合術在臨床的使用率逐漸增加[5-6],這與腹腔鏡下手術視野一般放大4~10倍,在鏡下縫合輸卵管已不是困難的技術,借助吻合支架的幫助,端端吻合操作更加容易,且術中通液即可判斷吻合是否成功[7-8]。患者再次孕前可行通液術判斷輸卵管通暢程度。本研究腹腔鏡下輸卵管妊娠切除端端吻合術術后宮內妊娠率83.3%。與文獻報道相符[9]。輸卵管切開取胚術的宮內妊娠率50%,輸卵管切除術后宮內妊娠率60.0%,明顯低于端端吻合術。端端吻合術的手術效果也受多個因素的影響,其中主要包括吻合術前輸卵管的基本情況和手術者的技術。影響手術效果的輸卵管因素有:輸卵管吻合的部位、輸卵管的長度、吻合前輸卵管的病變程度(病灶的范圍、大小)。國內輸卵管吻合術較大樣本研究表明,輸卵管峽部-峽部吻合、壺腹部-壺腹部吻合效果較好,峽部-壺腹部吻合效果較差,吻合術后輸卵管的長度<5 cm時效果較差[10]。其次是術者的腹腔鏡操作水平,術者技術嫻熟,術中縫合得當,出血少,對輸卵管的損傷越小,術后輸卵管的通暢率高[11-12]。對于符合保守性手術的輸卵管妊娠患者,可優先選擇腹腔鏡下輸卵管妊娠切除端端吻合術。
腹腔鏡下輸卵管切開取胚術和輸卵管切除術術后宮內妊娠率爭議較大,Fernandez等[13]研究顯示輸卵管切開取胚術和輸卵管切除術術后宮內妊娠率分別為56.2%和60.7%,比較差異無統計學意義。Mol等[14]的研究中輸卵管切開取胚術和輸卵管切除術的術后宮內妊娠率分別為70%和64%,比較差異無統計學意義。本研究結果顯示輸卵管切開取胚術和輸卵管切除術術后宮內妊娠率無統計學差異,但輸卵管切開取胚術后再次出現輸卵管妊娠率明顯高于輸卵管切除術(P<0.05)。而輸卵管妊娠切除端端吻合術與輸卵管切除術術后再次輸卵管妊娠比較差異無痛繼續意義。Alkatout等[15]研究認為輸卵管切開取胚術并未增加患者術后宮內妊娠率、反而增加了持續性異位妊娠的風險,且術后易并發持續異位妊娠,本研究切開取胚組出現1例持續性異位妊娠,予甲氨蝶呤保守治療后好轉,另外兩組患者術后均無發生持續性異位妊娠,這與取胚術中易致絨毛殘留關系密切。3組患者術后1年內繼發不孕的發生率比較差異無統計學意義。
綜上所述,輸卵管異位妊娠有保守性手術指征,首先考慮使用腹腔鏡下輸卵管妊娠切除端端吻合術,術中嚴禁鉗夾正常部位輸卵管,尤其輸卵管傘端,術中精細操作,避免牽拉撕扯輸卵管,術中充分止血,手術結束時清洗凈盆腔,減少術后盆腔粘連,以提高術后宮內妊娠率,降低術后再次輸卵管妊娠率,提高宮內妊娠率。

