210例抗菌藥物不良反應報告分析
楊 瓊,李 麗 (寧波市第六醫院藥劑科,浙江 寧波 315040)
藥品不良反應(adverse drug reaction,ADR)是指合格藥品在正常用法用量下出現的與用藥目的無關的有害反應。對ADR進行實時監測并進行綜合分析,有助于藥學人員對藥品提前警戒,提高對ADR的應對解決能力,確保有效用藥,保障公眾用藥安全[1]。為進一步探討我院抗菌藥物致ADR發生的規律和特點、促進抗菌藥物安全合理使用,對我院2015年1月- 2017年12月收集的抗菌藥物致ADR進行回顧性分析。
1 資料與方法
選取我院2015年1月- 2017年12月向國家不良反應監測中心上報的ADR報告共計688份,其中抗菌藥物引起的ADR報告共210份(30.52%),位居首位。對收集到的抗菌藥物致ADR報告中患者的性別及年齡、給藥途徑、抗菌藥物種類、ADR累及系統/器官及臨床表現、報告類型、新的ADR分布情況和患者轉歸情況進行統計分析。入選患者均排除藥物聯用導致的ADR。采用Excel表對本研究的數據進行統計分析。ADR嚴重程度分級根據衛生部《藥品不良反應報告和監測管理辦法》中的標準進行評定。ADR因果關系根據國家ADR監測中心的ADR判斷標準進行評價。
2 結果
2.1 發生ADR患者的年齡及性別分布
210例ADR報告中,男性114例(54.29%),女性96例(45.71%)。患者年齡4 ~ 95歲,各年齡段均有ADR發生,30 ~ 59歲患者比例最高,共132例(62.86%);19 ~ 29歲患者比例較高,共36例(17.14%);90歲以上的患者有8例。發生ADR患者的年齡與性別分布見表1。
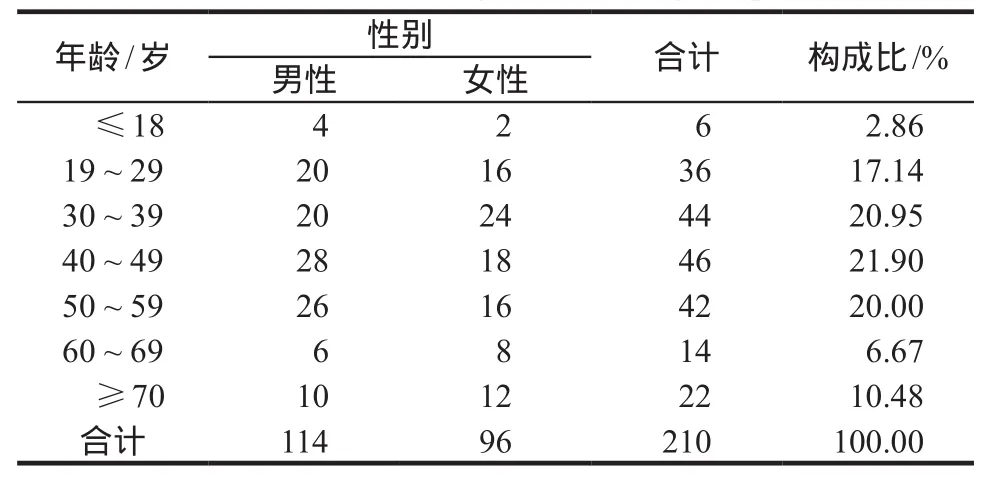
表1 發生ADR患者的年齡與性別分布Tab 1 Distribution of gender and age of patients
2.2 引發ADR的給藥途徑分布
本研究結果表明,在引發ADR的給藥途徑中,僅涉及兩種給藥途徑:靜脈滴注和口服。靜脈滴注引起的ADR最多,共計206例(98.10%)。
2.3 引發ADR的抗菌藥物種類分布
按照《實用抗感染治療學》第二版抗菌藥物分類方法[2],對我院發生的抗菌藥物所致ADR進行分類。210份ADR報告中共涉及22個品規,排名前3位分別為青霉素類(27.62%),頭孢菌素類(25.71%),喹諾酮類(18.10%)。其中,青霉素類藥物中的阿洛西林引起的不良反應最多(19.05%),喹諾酮類藥物中的左氧氟沙星引起的不良反應(14.28%)位居抗菌藥物品規第二位。引發ADR的抗菌藥物種類分布見表2。
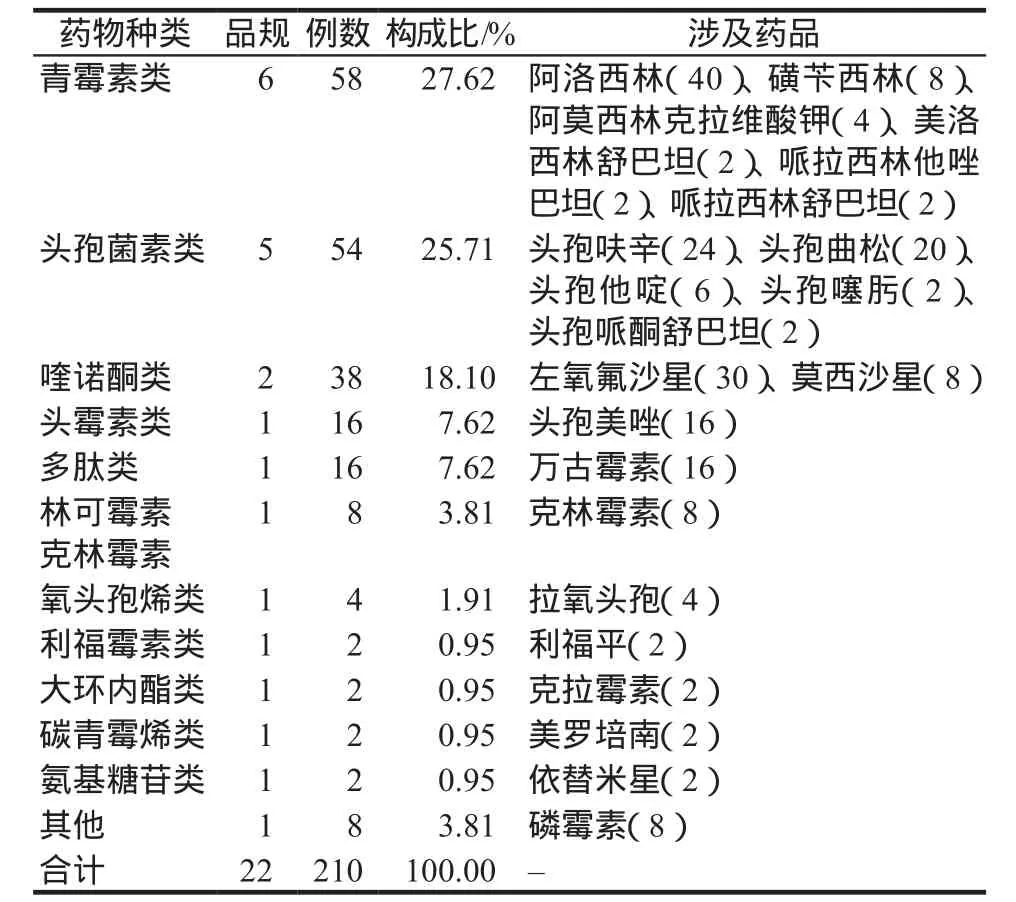
表2 引發ADR的抗菌藥物種類分布Tab 2 Distribution of types of antibiotics that caused ADR
2.4 ADR累及系統/器官及臨床表現
我院ADR報告中以皮膚及其附件損害最常見共136例次(54.40%),主要臨床表現為瘙癢、皮疹、斑丘疹、皮膚潮紅等;其次為心血管系統和循環系統損害(17.60%),主要臨床表現為胸悶、心悸、發熱、寒戰、靜脈炎等。ADR累及系統/器官及臨床表現見表3(同一ADR可累及多個系統/器官,故表中合計250例次>實際210例數)。
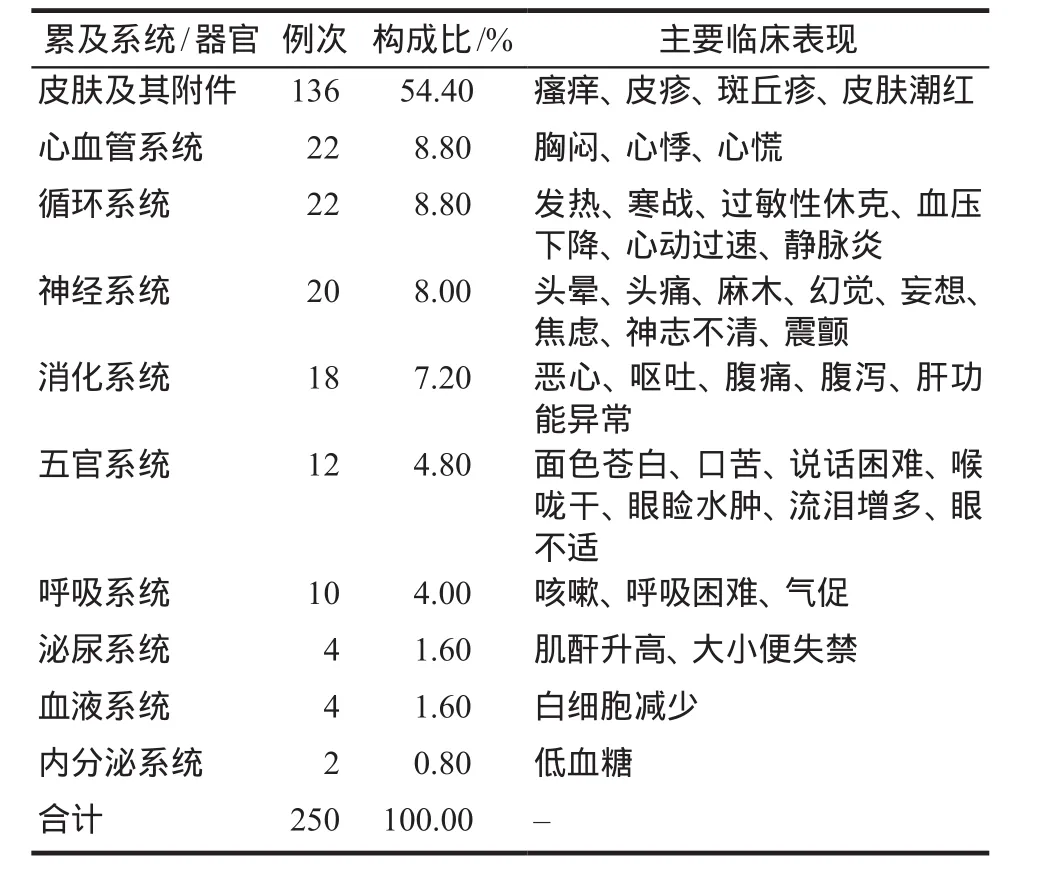
表3 ADR累及系統/器官及臨床表現Tab 3 ADR-involving systems/organs and clinical manifestations
2.5 ADR報告類型分布
210例ADR報告中,嚴重的ADR有42例(20.00%),新的并且嚴重的ADR有12例(5.71%)。嚴重的ADR多以嚴重皮疹為主(28例)。12例患者因嚴重ADR導致住院時間延長,其中包含克林霉素磷酸酯注射液致過敏性休克、鹽酸莫西沙星氯化鈉注射液致幻覺各1例。ADR類型分布見表4。

表4 ADR類型分布及構成比Tab 4 Type and constituent ratio of ADR reports
2.6 新的ADR分布情況
46例新的ADR報告中,54例頭孢菌素類藥物共發生18例新的ADR(39.13%);16例頭孢美唑不良反應包含9例新的ADR(56.25%);4例拉氧頭孢不良反應包含2例新的ADR(50.00%)。主要原因拉氧頭孢和頭孢美唑說明書對不良反應的描述較簡單。新的ADR分布情況見表5。
2.7 患者轉歸情況
210例患者及時治療后痊愈208例,2患者因自動出院轉歸情況不詳,未出現死亡或致永久的人體傷殘或器官功能損傷的病例。

表5 新的ADR分布情況Tab 5 Distribution of new ADRs
3 討論
3.1 ADR與性別年齡關系
30 ~ 59歲患者不良反應發生比例最高,與目前多數報道不同[3-5]。這是由于我院是骨科專科醫院,病人群體以寧波及周邊工廠員工為主,且青壯年男性勞動力居多。210例不良反應中男女比例為1.18 : 1.00,男性ADR發生率略高于女性;同期我院出院患者男女比例為1.19 : 1。在超過60歲的老年患者中,男女比例為0.80 : 1,女性的ADR發生率略高于男性,與目前多數報道結果相同[6-8]。不良反應發生的年齡跨度較大,從4 ~ 95歲。由于中年人器官功能開始衰退,可影響藥物代謝動力學,以致出現不良反應或毒性[9];老年人因身體各器官功能衰退導致血藥濃度過高或藥物作用時間延長而易引發ADR[3],在臨床治療中醫護人員會給中老年患者加強監護。從我院患者群體特殊性考慮,臨床藥師建議在臨床用藥過程中,不僅要從患者的年齡、肝腎功能、代謝、排泄等方面考慮,加強對中老年患者的用藥監測;而且對于病情復雜、用藥較多、住院時間較長的青壯年患者要盡量做到個體化給藥,加強藥學監護,以保證用藥安全有效。
3.2 引起ADR的給藥途徑
引發ADR病例僅涉及兩種給藥途徑:靜脈滴注和口服。靜脈滴注給藥方式引發ADR最常見,共計206例(98.10%)。靜脈給藥方式致ADR發生比例很高與藥物直接進入血管內無肝腎首過效應和藥物濃度高有關;與劑型(pH值、滲透壓、微粒、內毒素)和人為因素(藥物配伍不當、藥物濃度高、給藥速度快、溶劑不適宜)等也有關[6]。口服給藥所致ADR上報例數僅為4例(1.90%),分析原因如下:1)2016年4月1日起我院門診已經取消抗菌藥物輸液(兒科除外),目前以口服給藥為主;2)門診上報不良反應總體數量較病區上報不良反應數量明顯較少,且存在許多漏報現象。臨床藥師建議病區醫護人員選擇合理的給藥方式,遵循“能口服不靜脈”的給藥原則,減少靜脈滴注。藥劑科要繼續加強對醫護人員和患者的宣教,發揮藥師在配伍禁忌、溶媒選擇、給藥途徑、給藥速度和用藥時間等方面的專業優勢。
3.3 ADR涉及的抗菌藥物種類及ADR累及系統/器官及臨床表現
青霉素類和頭孢菌素類藥物導致ADR發生率較高(53.33%),青霉素類藥物中的阿洛西林引起的不良反應(19.04%)位居抗菌藥物品規第一位,喹諾酮類藥物中的左氧氟沙星引起的不良反應(14.29%)位居抗菌藥物品規第二位,分析原因與這兩類藥物在我院使用頻率較高有一定關系。我院抗菌藥物ADR累及系統/器官及臨床表現以皮膚及其附件損害最常見(共計136例次,54.40%),主要臨床表現為瘙癢、皮疹、斑丘疹、皮膚潮紅等;其次為心血管系統和循環系統損害44 例次(占17.60%),主要臨床表現為胸悶、心悸、發熱、寒戰、靜脈炎等。臨床藥師建議:醫護人員應加強對抗菌藥物學習,藥師對本年度高發的抗菌藥物藥品品種及常見的ADR進行匯總、分析和匯報,盡量做到盡早發現,盡快采取措施。
3.4 嚴重ADR及新的ADR分析
210例ADR報告中,嚴重的ADR有42例(20.00%),新的并且嚴重的ADR有12例(5.71%)。一些嚴重ADR主要是由變態反應引起,較難通過實驗室檢查篩選早期發現和預測,其發生率雖然不高但有時會有嚴重后果,并增加了患者的額外醫療費用。頭孢菌素類藥物所致新的ADR最多(39.13%);這與我院頭孢菌素類藥物使用量較大有一定關系。頭孢美唑、拉氧頭孢所致新的ADR發生率較高。臨床藥師建議:雖然拉氧頭孢和頭孢美唑說明書對不良反應的描述較簡單,但在使用過程中不能忽視或認為頭霉素類藥物和氧頭孢烯類藥物相關的ADR發生較少,在平時的臨床用藥過程中應對上述兩類藥物加強關注,尤其是新的ADR。
1例39歲男性患者,既往有藥物過敏史具體不詳。因開放性骨折在我院行急診手術“清創+指關節骨折復位內固定”。術前使用克林霉素磷酸酯注射液(0.6 g,ivgtt)抗感染治療;術后第二次輸注克林霉素磷酸酯注射液約1 min后,立即出現過敏性休克,全身發麻、胸悶、氣促、大汗淋漓,血壓43/27 mm Hg(1 mm Hg = 0.133 kPa),予以地塞米松5 mg靜推、乳酸鈉林格注射液500 mL靜滴、注射用甲潑尼龍琥珀酸鈉40 mg靜推、鹽酸腎上腺素注射液1 mg皮下注射、氯化鈉40 mL +重酒石酸去甲腎上腺素注射液10 mg微泵泵入、鹽酸異丙嗪注射液25 mg肌注。半小時后,血壓上升至114/71 mm Hg,患者大汗淋漓、胸悶癥狀明顯改善。2009年7月國家食品藥品監督管理局發布修訂克林霉素注射劑說明書不良反應的通知:克林霉素磷酸酯可能有極少數嚴重病例出現不良反應包括呼吸困難、過敏性休克、急性腎功能衰竭等。文獻[10]報道:對346例過敏性休克的發生時間進行統計,發生在用藥后5 min內的過敏性休克報告最多(113例,32.66%),本例患者的ADR發生時間與該文獻報道結果相一致。另有文獻[11]報道:有過敏史的患者發生過敏反應的概率較無過敏史的患者高4 ~ 10倍,且克林霉素致過敏性休克不一定在首次用藥時發生。臨床藥師建議醫護人員提高對克林霉素的重視,用藥前仔細詢問過敏史,如果第一次輸注沒有發生不良反應,其后的輸注也應該引起高度重視。
1例76歲男性患者,因肺部感染并腎功能不全給予鹽酸莫西沙星氯化鈉注射液(0.4 g,qd,ivgtt)抗感染治療。輸注第4劑莫西沙星氯化鈉注射液時患者出現幻覺,不斷訴天花板上有動物出現,躁動不安,自行去除心電監護袖布和氧氣管數次。立即停用莫西沙星氯化鈉注射液,給予注射用頭孢哌酮舒巴坦鈉(1 g,q 8 h)繼續抗感染治療。12 h后患者上述不良反應完全消失。莫西沙星注射液說明書指出該藥會出現神經系統的不良反應,其發生率為0.0l% ~ 0.1%。近年來,臨床報道莫西沙星引起的神經系統不良反應逐漸增多,老年人更為多見。其引起精神異常不良反應的發生機制為該類藥物親脂性較強,易透過血腦屏障進入腦組織,可抑制γ-氨基丁酸(GABA)與受體結合,使中樞神經系統興奮性增高,另外R7位上氨基吡咯烷或哌嗪基,與GABA的A型受體部分結構相似,競爭性結合GABA,抑制GABA的活性,從而使患者產生神經精神癥狀[12-13]。老年人是喹諾酮類藥物導致精神異常的高危人群,一方面老年人腎血流量是年輕人的40% ~ 50%,對藥物的排泄相應減少,若按常規劑量給藥,易發生藥物體內蓄積,組織中藥物濃度增加而出現ADR;另一方面老年人腦血管阻力增加,腦血流量減少,腦內膽堿受體的數目相應減少,老年人對中樞抑制藥物的反應較敏感,故易發生神經系統ADR[12]。臨床藥師建議醫護人員要重視喹諾酮類藥物引起精神系統的不良反應,特別是老年患者一定要慎重使用,密切觀察患者的精神異常癥狀,一旦發生異常應立即給予停藥等處理。
綜上所述,我院發生ADR的患者年齡跨度較大、抗菌藥物品種復雜、不良反應臨床表現多樣。目前,我院每年舉辦一次不良反應監測培訓和抗菌藥物合理使用培訓。通過全院不良反應培訓加強醫務人員對ADR監測敏感性;臨床藥學人員每月在醫院內網發布不良反應安全性因果分析;每季度總結各科室及病區上報的不良反應并在醫院內網發布分析報告。隨著我院對抗菌藥物使用的管理力度不斷加大,臨床應用抗菌藥物要嚴格掌握適應證,規范抗菌藥物使用,以促進抗菌藥物安全、合理用藥。

