奧卡西平致癲癇患兒皮疹12例臨床分析及藥學監護建議
李紅健,王婷婷,鮑思臣,孫巖,于魯海
(新疆維吾爾自治區人民醫院藥學部,新疆 烏魯木齊 830001)
奧卡西平(OXC)是一種新型抗癲癇藥物,主要通過OXC的代謝物10-羥基卡馬西平(MHD)發揮抗癲癇活性。該藥由于具有良好的療效、安全性和耐受性,目前被廣泛用于小兒部分性癲癇發作的一線用藥[1]。隨著OXC臨床應用越來越廣泛,OXC導致皮疹不良反應的危害也逐漸被認識和報道。文獻[2]曾報道,OXC引起的不良反應主要累積皮膚器官,該藥的皮膚不良反應也是導致癲癇治療臨床換藥的主要原因。筆者對服用OXC發生皮疹的癲癇患兒的臨床資料進行了回顧性分析,把相關藥疹發生情況進行歸納整理并提出了藥學監護建議。
1 資料與方法
1.1資料來源通過醫院智能病案管理系統,調取新疆維吾爾自治區人民醫院兒科2014年1月至2017年1月使用OXC引起皮疹的癲癇患兒共12例。
1.2方法回顧性調查分析收集12例患兒的年齡、性別、族別、既往藥物過敏史、奧卡西平的用法用量、皮疹的臨床表現、藥疹發生時間、嚴重程度、人類白細胞抗原(HLA)基因(例如HLA*B1502)檢測情況以及轉歸等資料,按照患兒的上述資料填寫Excel表,利用Excel表的統計功能進行統計,并對相關數據進行分析。本研究經新疆維吾爾自治區人民醫院倫理委員會批準,所有受試者(患兒家長)均簽署知情同意書。
2 結果
2.1一般資料比較應用OXC出現皮疹的癲癇患兒12例,其中男性8例,女性4例;維吾爾族8例,漢族3例,哈薩克族1例;患兒年齡(7.89±4.20)歲,年齡范圍為6個月~14歲。
2.2臨床表現12例OXC所致藥疹癲癇患兒中,2例診斷為繼發性癲癇,10例診斷為癲癇部分性發作。使用OXC的患兒中僅有1例既往有藥物過敏史,11例明確無藥物過敏史。
2.3用藥情況12例患兒均為口服給藥,4例服用OXC溶液,8例服用OXC片劑。按照常規起始劑量(8~10 mg·kg-1·d-1)給藥的患兒有4例,大于常規劑量的有8例;患兒出皮疹時,最大的給藥劑量為37.52 mg·kg-1·d-1,平均給藥劑量為(22.33±8.58)mg·kg-1·d-1。患兒中使用單一抗癲癇藥物的6例,同時使用兩種及以上者6例,其中有1例患兒同時使用4種抗癲癇藥物。
2.4皮疹發生類型及時間芳香族抗癲癇藥物導致的藥疹可分為輕度斑丘疹(MPE)以及嚴重的皮膚不良反應(SCARs),包括史蒂文斯—約翰遜綜合征(SJS)、中毒性表皮壞死松解癥(TEN)、藥物超敏綜合征(DHS)[3]。根據《藥品不良反應報告和監測管理辦法》[4],分析所收集的12例OXC致皮疹病例,這些出皮疹的癲癇患兒均請皮膚科會診,診斷為輕微的MPE有10例,診斷為相對嚴重一些的DHS有2例,極為嚴重的SJS和TEN未收集到,皮疹情況見表1。OXC引起藥疹的時間為1~90 d,平均起疹時間為16 d,均為首次使用OXC引起藥疹;其中4例起皮疹時間>10 d,5例起皮疹時間5~10 d,3例起皮疹時間<5 d。
2.5HLA*B1502藥物基因檢測情況留取12例發生皮疹患兒靜脈血,采用熒光染色原位雜交技術,按照HLA*B1502試劑盒操作規程從血液樣本中提取白細胞,根據檢測的基因位點,將相應位點的測序反應試劑盒中加入樣本,在熒光檢測儀中檢測,11例為陰性,1例為陽性。
2.6治療及轉歸12例患兒發生皮疹后立即停用OXC,對于輕癥患兒給予口服抗組胺藥物(西替利嗪、氯雷他定),靜滴維生素C及鈣劑,外用爐甘石洗劑等;對于重癥患兒及時靜滴糖皮質激素(甲潑尼龍),必要時給予人免疫球蛋白沖擊治療;經過積極的救治和精心護理,1周內有9例患兒好轉,>1周好轉的患兒3例。
3 討論
3.1發生皮疹的類型奧卡西平是卡馬西平(CBZ)的10-酮基衍生物,兩者結構十分相似,但在藥動學特性及不良反應方面存在較大差異;OXC致皮疹的發生率明顯少于CBZ,OXC說明書報道皮疹發生率為1%~10%,文獻[5]報道OXC皮疹發生率為3%;OXC導致的皮疹大多數癥狀較輕,多為斑丘疹樣皮疹,且為一過性的;少數患者可出現DHS,目前關于OXC誘發的SJS/TEN病例報道很少。本研究收集到的12例皮疹患兒中,10例為MPE,2例為DHS,未收到SJS /TEN病例。
3.2皮疹與HLA相關基因的多態性研究表明[2],HLA基因與皮膚型藥物不良反應間存在一定的相關性,且有種族特異性[6]。也有相關文獻報道HLA*B1502等位基因與OXC-SJS/TEN的發生存在強相關性[7],而與臨床表型為非水皰型的MPE的發生無相關性;OXC-MPE可能與HLA-B其他基因位點相關(如HLA-B*40:02、DRB1*04:03等)[8]。藥物基因組學研究表明,易感基因分布頻率高的種族中,該皮疹類型的發生率就會更高[9]。
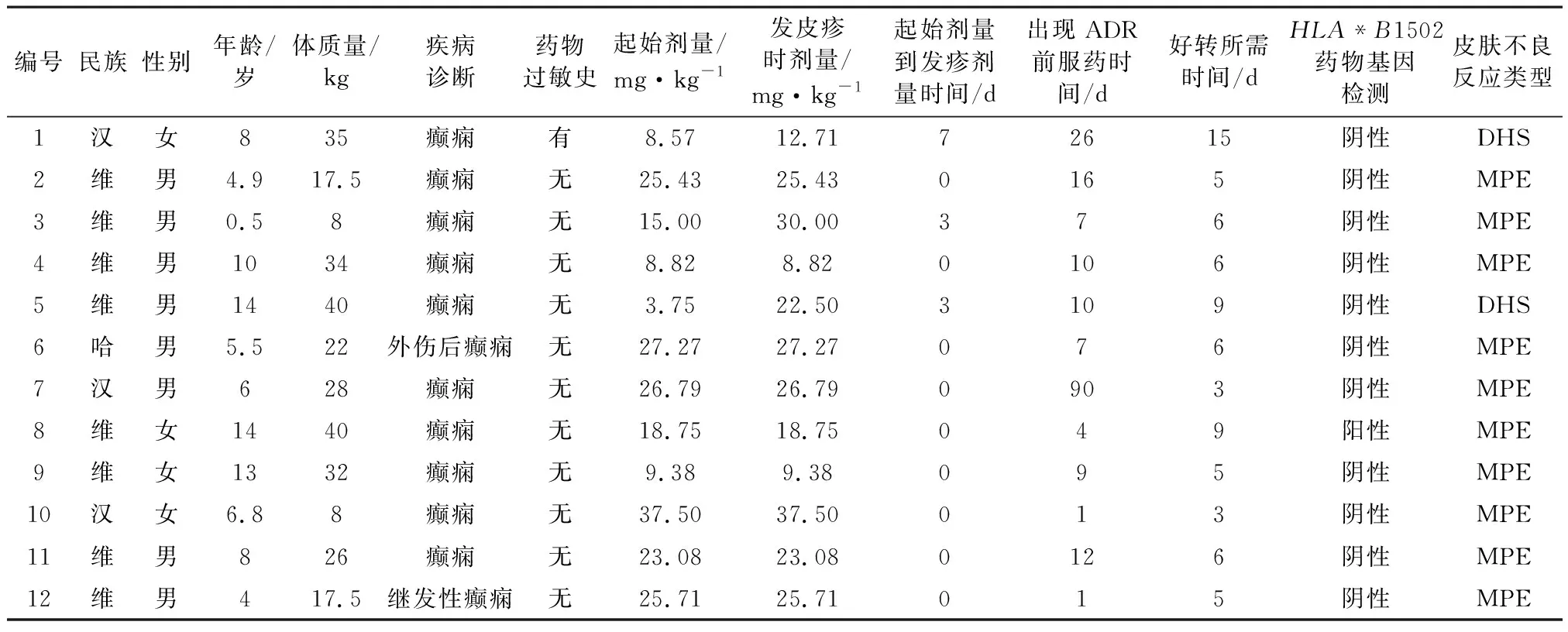
表1 12例服用OXC出現皮疹的癲癇患兒情況表
OXC導致的MPE和SJS病例中中國較多[2],可能與種族差異性有關。本文12例皮疹患兒中,維吾爾族8例,漢族3例,哈薩克族1例,有1例MPE維吾爾族癲癇患兒HLA*B1502藥物基因檢測結果為陽性,其余患兒MPE和DHSHLA*B1502藥物基因檢測結果為陰性。
3.3藥物間的交叉過敏反應文獻報道[10]顯示,OXC與其他芳香族抗癲癇藥物由于都含有苯環結構,OXC、CBZ與拉莫三嗪等芳香族抗癲癇藥物交叉過敏發生率為27%~35%,由于結構相似,對使用OXC 發生皮膚過敏的患兒,換用其他芳香族抗癲癇藥物發生皮疹概率也較高,如果發生OXC-SJS/TEN,在臨床治療過程中應避免選擇其他芳香族抗癲癇藥物。因此,在選擇一種芳香族抗癲癇藥物治療時,應提前詢問是否有芳香族抗癲癇藥物過敏史。
3.4皮疹發生時間OXC引起的皮疹屬于變態反應,主要發生在治療初始階段,使用常規劑量的OXC通常可在1~8周內出現皮疹[2]。出現皮疹的潛伏期與患者肝臟內CYP3A4酶的活性密切相關,酶活性強,藥物經過肝臟代謝產生的濃度較高,藥疹出現的潛伏期就短[11]。本研究中OXC引起藥疹的時間最早為1 d,最遲為90 d,平均起疹時間約為16 d。
3.5皮疹與給藥劑量劉寧等[12]認為奧卡西平引起皮疹與起始劑量過大或加量速度過快有關,OXC 不良反應的發生呈劑量相關性。本研究中12例OXC所致藥疹癲癇患兒中,起始劑量大于常規起始劑量(8~10 mg·kg-1·d-1)的有8例。
4 藥學監護建議
美國諾華公司OXC 說明書上警告:強調了成人和兒童使用該藥的嚴重的皮膚ADR,包括史蒂文斯—約翰遜綜合征,應要防范其引起的多器官過敏反應[13],因此OXC在臨床使用過程中,醫務工作人員應了解其不良反應發生的情況、易感人群、發生時間及預防和干預措施,臨床藥師應加強患者用藥教育,提出監護建議,避免嚴重不良反應的發生。
4.1詳細詢問患兒家族史和藥物過敏史對首次使用 OXC的患兒,用藥前應詳細詢問患兒家長,患兒是否有過敏體質或有無藥物過敏史,對于有其他芳香族抗癲癇藥物過敏史的患兒,建議盡量避免選擇使用OXC類的藥物,以免增加用藥后的風險。在用藥期間密切觀察,注意藥疹的前期表現,如發熱、瘙癢、面部或身上的輕度紅斑、胸悶及全身不適等,早發現,及時停藥,避免嚴重不良反應的發生。
4.2服藥前進行HLA相關易感基因的篩查HLA基因與芳香族抗癲癇藥物致SJS/TEN與漢族華人、泰國及東南亞后裔有強相關性,在歐洲人群則不存在此關聯,因此對于國內不同民族患者在服用芳香族抗癲癇藥物前最好進行HLA易感基因的篩查,這對預防SCARs具有重要的臨床意義。隨著越來越多的皮疹HLA易感基因的確定,將為癲癇患兒預防芳香族AED的發生提供了可能。有條件的患者在使用前最好進行HLA*B1502基因檢測;如果HLA*B1502基因結果為陽性,提示發生皮疹的風險增高,建議最好選擇其他類的抗癲癇藥物或加強用藥后的監測。
4.3控制患兒給藥劑量與加藥速度OXC導致的皮疹大多數是輕中度的,呈劑量相關性。OXC藥動學受年齡、性別、合并用藥等因素的影響,成人和兒童個體差異大[14]。為達到同等的血藥濃度水平,5歲以下兒童比5歲以上兒童需要投入更大的體質量藥量;因此臨床在OXC的用藥過程中應充分考慮不同年齡段兒童的個體差異,嚴格按照藥品說明書推薦的起始劑量給藥,可適度延長加藥的時間周期;盡量減少合并用藥,OXC可升高苯妥英鈉、苯巴比妥和丙戊酸鈉的血藥濃度20%~30%,降低拉莫三嗪、CBZ和托吡酯的谷濃度[11];用藥期間定期密切觀察患兒用藥后的反應情況,監測患者各項生理指標,有條件的患兒進行OXC血藥濃度監測。
4.4加強對患兒家長及醫、護人員的宣教使用OXC前,應加強對患兒家長及醫、護人員的宣教;由于OXC的不良反應主要發生在治療開始階段,因此在給藥后1~8周內應做好用藥期間的密切觀察,尤其要注意藥疹的前期表現,如發熱、瘙癢、面部或身上的輕度紅斑、胸悶及全身不適等;當患兒服用OXC出現皮疹樣癥狀時,應引起高度重視,建議立即停藥并及時就診治療,否則有可能演變為罕見的重癥藥疹。
4.5重視患兒皮疹的治療OXC所致的皮疹,臨床表型多以非水皰型皮膚損傷的斑丘疹為主,部分可發展為SJS甚至TEN。如若患兒用藥后發生皮疹后,病情變化快,因此診治要及時,防止演變為罕見的重癥藥疹。藥師在查房時就發現1例由MPE轉變為DHS的患兒病例。
此外,應根據發生皮疹的嚴重程度分層治療;對于MPE患兒,給予H1受體拮抗藥和外用藥對癥治療,藥師在臨床中也發現含有芳香環結構H1受體拮抗藥可能會加重皮疹反應,因此在選擇H1受體拮抗藥時,應引起高度關注;對于SCARs的DHS,應及時靜滴糖皮質激素治療,對于更嚴重的患者可給與丙種球蛋白沖擊治療。此外,合理有效的支持療法及皮膚的護理對防止及減少并發癥的發生也是極為重要的。

