豨薟草方加減治療缺血性中風風痰瘀阻證的臨床觀察
王彥紅 何威 李艷秋


doi:10.3969/j .issn.1007-614x.2018.3.54
摘要:目的:評價豨薟草方加減治療缺血性中風風痰瘀阻證的療效。方法:72例患者隨機平分兩組,均給予常規治療,治療組加用豨薟草方治療。兩組均治療14 d,觀察相關指標。結果:治療組總有效率83.33%,對照組72.22%,差異有統計學意義(P<0.05)。與治療前比,治療后兩組中醫癥狀積分及神經功能缺損評分均降低(P<0.05),且治療組改善程度均優于對照組(P<0.05)。兩組治療后日常生活能力評分均升高(均P < 0.05),兩組用藥期間均未出現嚴重不良反應。結論:豨薟草方治療缺血性中風風痰瘀阻證有較好的療效。
關鍵詞:豨薟草方;缺血性中風;風痰瘀阻證
缺血性中風的發病率出現逐年上升的趨勢,且并發癥多,給患者及家庭造成嚴重的影響[1]。研究發現對缺血性中風進行治療時,加用中藥可使患者臨床癥狀較快改善,對神經功能恢復所起的作用是積極的[2]。本科將名老中醫趙繼福教授自擬驗方豨薟草方用于缺血中風風痰瘀阻證患者的治療,取得的療效較好,現報告如下。
資料與方法
2016年5月-2017年2月收治缺血性中風患者72例,隨機分兩組。治療組36例,男22例,女14例;年齡40~ 70歲,平均(59.5±6.o)歲;病程6—48 h,平均(12.4±4.5)h。對照組36例,男19例,女17例;年齡40~ 70歲,平均(60.7±6.1)歲;病程3~ 64 h,平均(15.8±4.6)h。兩組一般資料比較,差異均無統計學意義(P>0.05),具有可比性。
診斷標準:病例選擇中醫診斷標準參照的是國家中醫藥管理局腦病急癥科研協作組1996年通過的《中風病診斷與療效評定標準》(試行),且證類診斷標準符合風痰瘀阻證。西醫診斷標準參照動脈粥樣硬化性血栓性腦梗死的診斷,來源于中華醫學會第4次全國腦血管病學術會議在1995年修訂的《各類腦血管疾病診斷要點》。
治療方法:均給予常規基礎治療,如降脂、降壓、降糖、抗血小板聚集及活血通絡等。治療組在常規治療基礎上加用豨薟草方,具體方藥:豨薟草20g,秦艽20 g,天麻15 g,膽南星10 g,半夏10 g,川芎15 g,黃連10 g,石菖蒲15 g,遠志15 g,生蒲黃10 g,桂枝10g,當歸10 g,桃仁10 g,絲瓜絡10 g。均采用北京康仁堂藥業的顆粒劑型,加入100 mL水中,2次/d沖服。
觀察指標:治療后,觀察兩組臨床總療效,對比神經功能缺損評分(NIHSS評分)、中醫證候積分及日常生活能力評分(ADL評分)在治療后的改善情況,觀察用藥期間兩組不良反應情況。
療效判定標準:參考《中藥新藥臨床研究指導原則》評分標準對中醫癥狀積分進行評定[3]。采用NIHSS評分對神經功能缺損程度進行評定[4]:①基本痊愈:減少> 90%的NIHSS評分;②顯效:上述評分減少46%~ 90%;③有效:減少18%~ 45%的NIHSS評分;④無效:NIHSS評分<18%或甚至反而加重。總有效率=(基本痊愈+顯效+有效)例數/總例數×100%。使用Barthel Index(BI)評分(滿分100分)評估日常生活活動能力,得分與生活能力呈正相關[5]。
統計學方法:用SPSS 13.0統計軟件進行分析,以(x±s)表示計量資料,用t檢驗;采用X 2檢驗標書計數資料,P<0.05為差異有統計學意義。
結果
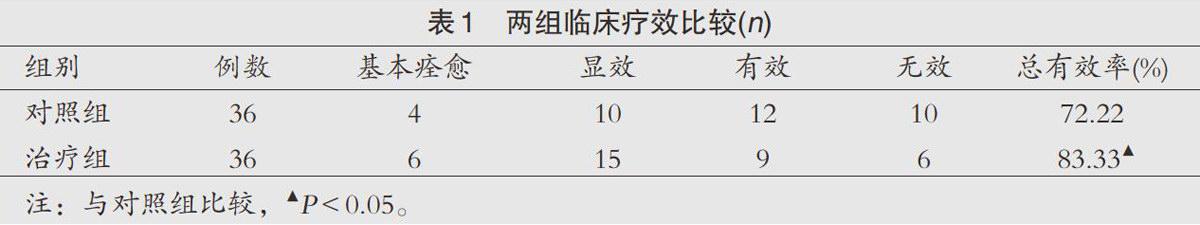
兩組臨床療效比較:治療組總有效率83.33%,對照組總有效率72.22%,差異有統計學意義(P<0.05),見表1。
兩組中醫癥狀積分治療前差異無統計學意義(P>0.05)。治療后均較治療前降低(均P < 0.05),且改善程度治療組較對照組優(P<0.05),見表2。
兩組治療前NIHSS評分比較,差異無統計學意義(P>0.05)。與治療前相比,兩組治療后NIHSS評分均降低(P均<0.05),改善程度方面治療組較對照組更優(P<0.05),見表3。
兩組治療前日常生活能力評分比較,差異無統計學意義(P>0.05)。兩組治療后日常生活能力評分均升高(P均<0.05),但兩組比較差異無統計學意義(P>0.05),見表4。
討論
中醫認為津液異常所形成的病理產物即痰,而病理產物由血液運行不暢溢出脈外而形成則是瘀[6],因此急性期缺血性中風的病理關鍵是痰瘀[7]。在治療急性腦血管疾病方面,目前多采用對癥支持治療,如改善循環、抑制血小板聚集、營養神經等,但臨床研究發現在缺血性中風的輔助治療方面,目前中醫藥取得了顯著的效果[8]。趙繼福教授行醫40余載,臨床經驗豐富,療效顯著。他認為缺血性中風以“風痰瘀血、腦脈瘀阻”為主要病機特點,以“祛風、化痰、活血”為主要治療原則,據此自擬豨薟草方。方中豨薟草與秦艽配伍,具有祛風濕、利關節、解毒的功效。用于治療腰膝酸軟、四肢麻痹、半身不遂,兩藥合用,共奏祛風通絡、利關節的功效。天麻、半夏、膽南星配伍,三者合用,走經絡,善祛風痰而止痙,主治風痰留滯經絡、半身不遂、手足頑麻、口眼喁斜等。當歸與川芎配伍,兩藥合用,互補為用,活血、養血、行氣三者并舉,潤燥相濟,當歸之潤可制川芎之燥,川芎之燥又可制當歸之膩,使祛瘀而不傷氣血,補血而不氣滯血瘀,從而起到活血通絡、養血和血的功效。加之丹參、紅花、地龍、丹皮、赤芍等活血通絡藥物,共奏祛風化痰、活血通絡之效。
參考文獻
[1]羅銀河,葛金文,劉林.補陽還五湯治療缺血性中風臨床應用進展[J]中西醫結合心腦血管病雜志,2016,14(3):278-281.
[2]耿贇,方邦江,馬智慧,等.復元醒腦湯治療急性缺血性中風的臨床研究[J]中國中醫急癥,2014,23(11):1970-1972.
[3]梁茂新,高天舒.《中藥新藥臨床研究指導原則》臟腑諸證考察與分析[J].中國中醫基礎醫學雜志,2008,14(5):330-331.
[4]全國第四屆腦血管病學術會議.腦卒中患者神經功能缺損程度評分標準(1995)[J]。中華神經科雜志,1996,29(6):381-383.
[5] 閔瑜,吳媛媛,燕鐵斌,等.改良Barthel指數(簡體中文版)量表評定腦卒中患者日常生活活動能力的效度和信度研究[J]中華物理醫學與康復雜志,2008,30(3):185-188.
[6]辛文佳.加昧溫膽湯治療腦梗死恢復期(痰瘀阻絡型中風)54例臨床觀察[D].武漢:湖北中醫藥大學,2012.
[7]王國媛.活血化痰法治療缺血性中風的機制研究[D].南京:南京中醫藥大學,2013.
[8]周穎,郭淑艷,籍明智,等.化痰祛瘀法治療急性缺血性中風40例療效觀察[J]實用中西醫結合臨床,2015,15(4):47-48.

