安脫達?特異性免疫治療兒童變應性鼻炎伴/不伴哮喘的臨床效果觀察
楊雅琪,楊永仕,汪 茵,祝戎飛
(華中科技大學同濟醫學院附屬同濟醫院過敏反應科,武漢 430030)
特異性免疫治療(SIT)俗稱脫敏治療,是目前唯一一個針對過敏性疾病病因,能改變過敏反應自然進程,預防新變應原產生的治療方法[1]。其中,皮下特異性免疫治療(SCIT)采用標準化的變應原疫苗局部皮下注射方式,逐步增加劑量,誘導機體免疫耐受形成,最終達到再次接觸相應變應原時癥狀明顯減輕或不發生,藥物用量減少,預防新的過敏原和過敏性疾病發生的目的[2]。變應性鼻炎伴/不伴哮喘是兒童呼吸道常見疾病,塵螨過敏是其最主要的病因[3]。近年來兒童發病率逐年上升,患兒的治療需求也逐步上升,SCIT的有效性及安全性是患兒家長和醫務工作者關注的要點。為進一步了解本院過敏反應科患兒SCIT的有效性及安全性,本研究對2013年1月1日至2017年12月31日在本院過敏反應科進行安脫達?SCIT的71例5~15歲兒童的相關資料進行回顧性分析,分析其療效及安全性,現報道如下。
1 資料與方法
1.1一般資料 收集2013年1月1日至2017年12月31日本院過敏反應科診治的呼吸道過敏性疾病患兒71例,男55例,女16例,平均(9.11±2.60)歲,平均病程(3.00±2.58)年。納入標準:(1)符合變應性鼻炎伴/不伴哮喘的診斷標準;(2)塵螨皮膚點刺陽性,且皮內試驗顯示陽性;(3)病史顯示其過敏癥狀與塵螨有關;(4)在本院過敏反應科進行安脫達?SCIT至少3年;(5)年齡為5~15歲;(6)相關資料完整。排除標準:(1)年齡不在規定范圍;(2)合并除塵螨外對其他變應原過敏;(3)治療不滿3年;(4)自然脫落、臨床資料不全者。
1.2方法 所有患兒均行安脫達?SCIT,包括起始期與維持期兩階段。起始期每周皮下注射1次,劑量按1~3號藥0.2、0.4、0.8 mL,4號藥0.1、0.2、0.4、0.6、0.8、1.0 mL逐漸遞增。維持期2周注射1次,4周注射1次,后期每4~6周注射1次。注射4號藥前30 min,要求患兒口服抗過敏藥。對所有患兒就診檔案進行查詢、統計分析,包括患兒年齡、性別、病程、治療前視覺模擬(VAS)評分。
1.3觀察指標 對患兒治療前,治療0.5、1.0、2.0、3.0年后進行VAS評分,評分范圍為0~10分,0分表示無,10分表示最嚴重,分數越高表明越嚴重。觀察治療期間患兒能否耐受4號藥1.0 mL,發生不良反應情況,包括發生不良反應的次數、級別,首次發生不良反應時的劑量等。SCIT局部不良反應是指注射部位出現包括局部瘙癢、紅暈、腫脹、硬結、壞死等現象。全身不良反應分級見表1[4]。

表1 全身不良反應分級
1.4療效判定標準 VAS評分改善率=(治療前VAS評分-治療后VAS評分)/治療前VAS評分×100%。顯效:VAS評分改善率>50%;好轉:VAS評分改善率為20%~50%;無效:VAS評分改善率<20%。總有效率=(顯效例數+好轉例數)/每組總例數×100%。
2 結 果
2.1臨床療效 治療前,以及安脫達?SCIT后0.5、1.0、2.0、3.0年患兒VAS評分分別為(7.69±1.65)、(5.99±1.45)、(5.69±1.00)、(3.45±1.70)、(2.41±1.67)分,SCIT后較治療前明顯下降,差異均有統計學意義(P<0.05)。治療0.5、1.0、2.0、3.0年后有效率分別為42.25%、61.97%、98.59%、91.55%,見表2。
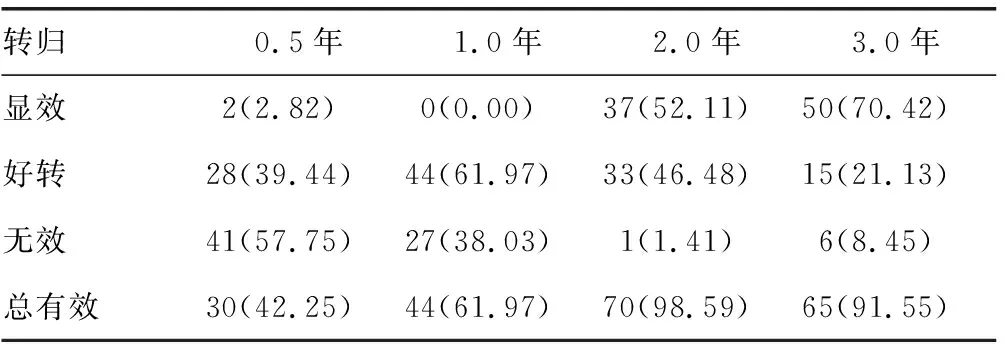
表2 治療不同時間段有效率[n(%)]
2.2兒童耐受劑量分析 71例患兒中僅6例患兒維持劑量未到4號藥1.0 mL,且均為過敏性鼻炎伴哮喘患兒。
2.3發生不良反應情況
2.3.1出現不良反應的人數情況 71例患兒中,5.63%(4/71)患兒未出現局部或全身不良反應,94.37%(67/71)患兒出現過局部不良反應。39.44%(28/71)患兒出現過1級不良反應,8.45%(6/71)患兒出現過1級和2級,或1級和3級不良反應;18.31%(13/71)患兒出現過2級不良反應,且均為過敏性鼻炎伴哮喘患兒,11.27%(8/71)患兒出現過不止一次2級不良反應;5.63%(4/71)患兒出現過3級不良反應,且均為過敏性鼻炎伴哮喘患兒,2.82%(2/71)患兒出現過不止一次3級不良反應,且出現過2級不良反應。無4級不良反應發生。
2.3.2出現不良反應次數情況 2013年1月1日至2017年12月31日,71例患兒共注射3 059次,局部不良反應出現646次,次均局部不良反應(發生不良反應次數/總注射次數)發生率為21.12%;1級不良反應出現49次,次均1級反應發生率為1.6%;2級不良反應出現38次,次均2級不良反應發生率為1.24%;3級不良反應出現25次,次均不良反應發生率為0.82%。
2.3.3發生不良反應時的注射劑量分析 64例患兒首次出現不良反應時為局部不良反應,注射劑量見圖1,有3例患兒首次出現不良反應為2級不良反應,均在注射4號藥期間發生,2例在劑量遞增期,1例在維持期。2級和3級不良反應均發生于注射4號藥期間。
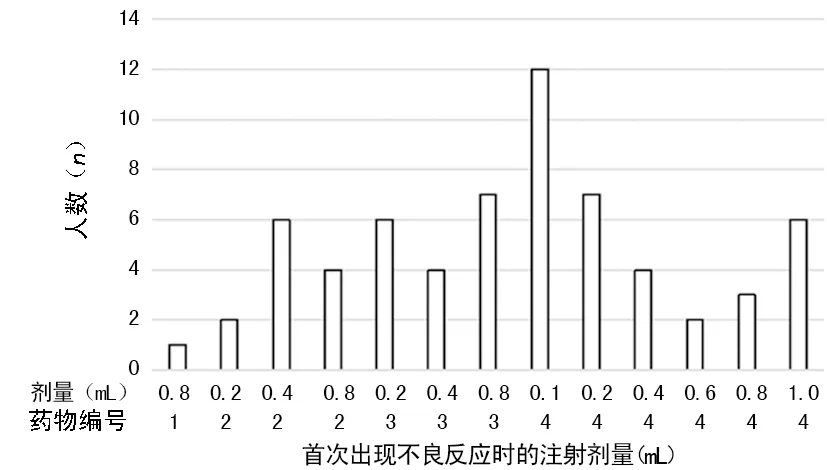
圖1 首次出現不良反應時注射劑量分布
3 討 論
自1911年SIT用于治療變應性鼻炎開始,大量基礎和臨床研究均證實了SCIT對過敏性疾病的治療有效且安全[5-6]。SCIT可預防新生變應原,其干預過敏性疾病自然進程由其長期療效來支撐[7]。歐洲變態反應和臨床免疫學會(EAACI)建議SCIT需3~5年,停藥后其療效可維持至少2年[8]。
分析本院過敏反應科治療的71例患兒的有效率,可見在前2年,有效率有明顯上升,在第2、3年,由于患兒病情會有反復,故有效率會出現波動,但仍維持在90%以上。有研究顯示,在SCIT的前1年,脫失率是最高的,主要原因是患兒對短期療效期望過高,以及擔心不良反應[9]。而本研究觀察到患兒在前半年及1年的有效率均在70%以下,這或許能從側面解釋SCIT在第1年脫失率較高的原因。由于本研究納入的研究對象均為治療滿3年的患兒,未計算脫失患兒,且VAS評分僅代表患兒主觀癥狀評分,故后期需要更大樣本,更多評價臨床療效的臨床數據研究,以便觀察分析SCIT在我國患兒中的療效水平。
盡管SCIT嚴重的不良反應發生率很低,但嚴重的全身反應可能危及生命,這是SCIT有效,但未能在更多過敏性疾病患兒中推廣的主要障礙之一[10]。SCIT局部反應表現為注射部位出現皮膚瘙癢、腫脹、紅暈、硬結等,紅腫反應一般24 h內可自行消退,不影響治療。局部反應發生率較高,且多為速發型反應(70%以上),80%以上的患兒幾乎不受其影響[11]。本研究顯示,71例患兒中有67例(94.37%)患兒出現過局部不良反應,可發生在SCIT的遞增期和維持期,24 h內采用局部冷敷處理能較好緩解癥狀,部分患兒局部瘙癢感明顯,采用口服抗過敏藥可得到控制。
全身不良反應指在注射部位以外的器官出現的體征或全身癥狀,包括蕁麻疹、鼻炎、咳喘、血管性水腫、低血壓等。接受常規免疫治療的患兒全身不良反應發生率為0.84%~46.70%,接受集群免疫治療的患兒全身不良反應發生率為0%~79%,而70%以上患兒的癥狀較輕(1~2級),均發生于注射后30 min以內[12]。SCIT發展早期有致死病例的報道,在一項美國的調查中,估計每2 500 000次注射中有1次致死性反應發生,主要原因是由于醫師開具不專業過敏原治療處方及SCIT后缺乏醫學監督[13]。另一項為期30年的研究系統性分析了SCIT引起的局部及全身不良反應的風險,結果顯示SCIT的次均全身不良反應發生率為0.078%,每例患兒9.000%[14]。以上數據說明,嚴格按照標準流程進行SCIT,并由有經驗的專業醫護人員進行管理可保證SCIT的安全性。
本研究顯示,71例患兒中39.44%患兒出現過1級不良反應,18.31%患兒出現過2級不良反應,5.63%(4/71)患兒出現過3級不良反應,無4級不良反應發生。出現2、3級不良反應的患兒均為過敏性鼻炎伴哮喘的患兒,且均在SCIT注射4號藥的30 min以內發生,經過醫護人員急救處理,均及時得到控制。這也再次說明,在醫護人員專業監督下進行SCIT是安全的。
有研究顯示,疾病的嚴重程度、治療的有效性是患兒是否繼續接受SCIT的關鍵[7]。癥狀改善不佳的原因可能是:(1)臨床相關過敏原的診斷與治療不恰當;(2)治療劑量選擇不當;(3)治療時間過短;(4)依從性差。患兒需要持續至少3年的SCIT,才有可能保證治療的有效性,而治療時間的長短取決于患兒的臨床癥狀[15]。很多患兒能夠在結束治療后獲得長期療效,而部分患兒會出現癥狀復發。目前沒有特異性的實驗室檢查指標用于區分哪些患兒容易復發[16]。因此,醫師需要從治療效果、可能的風險、患兒家庭經濟條件、患兒及其家屬配合度等多方面來決定SCIT的持續時間。同時,注重對患兒及其家屬的宣教有利于提高患兒依從性。本研究納入治療滿3年的患兒71例為研究對象,樣本量不大與早期患兒較高的脫失率息息相關,而相反地,本研究治療3年后的有效率高于90%,高有效率與納入患兒的高依從性相關。故如何對患兒進行科學宣教,提高患兒依從性是日后工作的重要任務。
綜上所述,在醫護人員嚴格指導下,安脫達?SCIT治療兒童變應性鼻炎伴/不伴哮喘是安全有效的。

