急性淋巴細胞白血病患者治療期血清乳酸脫氫酶及維生素D水平的變化
李 璇,劉 超,竇元元,趙麗婷△
(1.寶雞市中醫院檢驗科,陜西寶雞 721000; 2.美康生物科技股份有限公司,浙江寧波 315104; 3.寶雞市中醫院急診科,陜西寶雞 721000)
急性淋巴細胞白血病(ALL)是起源于造血干/祖細胞的一種惡性克隆性疾病,近年來隨著不斷突出的環境問題及人們的生活習慣改變,其發病率有逐步升高的趨勢[1]。ALL患者因骨髓中大量白血病細胞聚集增生,從而對正常造血功能產生抑制作用,并浸潤髓外組織器官,增加了腫瘤細胞無氧糖酵解,抑制了線粒體有氧氧化[2]。而作為糖酵解及糖異生途徑中最重要的酶之一——乳酸脫氫酶(LDH),在上述轉換過程中具有重要的調節作用。目前,已有文獻報道,血清LDH表達水平與ALL病情的發生、發展密切相關[3-4]。但血清LDH及25-羥維生素D[25(OH)D]聯合檢測診斷ALL的靈敏度及特異度,以及對判斷患者預后的作用目前鮮有報道。本研究詳細分析了ALL患者血清LDH和25(OH)D單獨檢測及聯合檢測對ALL的診斷性能,以期為臨床診治提供參考。
1 資料與方法
1.1一般資料 將2012年12月至2016年12月寶雞市中醫院收治的初診未治ALL患者126例納入觀察組,其中男65例,女61例;年齡16~78歲,平均(43.9±13.8)歲。所有患者均經骨髓細胞遺傳學、形態學及流式細胞免疫學分型確診。排除標準:(1)有造成貧血的其他疾病;(2)合并其他種類者;(3)合并肺、腎、肝功能損害者;(4)合并內分泌系統、神經系統疾病者。另選取同期寶雞市中醫院體檢健康者60例納入對照組,其中男34例,女26例;年齡19~70歲,平均(41.7±12.6)歲。2組研究對象性別比例及年齡比較,差異無統計學意義(P>0.05),具有可比性。所有研究對象均自愿參與本研究,并簽署知情同意書,本研究獲寶雞市中醫院倫理委員會批準后進行。
1.2方法 檢測對照組體檢當日,以及觀察組治療前、治療3 d后和治療1個月后的血清LDH、25(OH)D水平及急性生理和慢性健康評分(APACHEⅡ評分),并同時進行相關性分析,以及血清LDH、25(OH)D的單項及聯合檢測的診斷效能評估。檢測當日所有研究對象均空腹抽取4 mL靜脈血,血清LDH和25(OH)D水平的檢測均采用貝克曼庫爾特AU5800自動生化分析儀及其配套試劑盒,所有操作均嚴格按照試劑說明書進行。觀察組患者采用長春新堿、柔紅霉素、左旋門冬酰胺酶/門冬酰胺酶及潑尼松(VDLP)方案治療1~3個療程,依據患者個人具體情況增減藥物用量及用法,每個療程28 d。
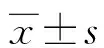
2 結 果
2.12組研究對象血清25(OH)D、LDH水平及APACHEⅡ評分比較 觀察組治療前血清25(OH)D水平低于對照組,且血清LDH水平及APACHEⅡ評分均高于對照組,差異均有統計學意義(P<0.05)。觀察組治療3 d及1個月后血清25(OH)D水平升高,血清LDH水平及APACHEⅡ評分降低,與治療前比較差異均有統計學意義(P<0.05),且與對照組比較差異有統計學意義(P<0.05)。見表1。

表1 2組研究對象血清25(OH)D、LDH水平及APACHEⅡ評分比較
注:與對照組比較,*P<0.05;與治療前比較,#P<0.05
2.2觀察組患者血清25(OH)D、LDH水平與APACHEⅡ評分相關性及效能研究 Spearman等級相關分析結果顯示,觀察組血清LDH水平與APACHEⅡ評分呈顯著正相關(r=0.868,P<0.05),而與1年生存率呈顯著負相關(r=-0.892,P<0.05);血清25(OH)D水平與APACHEⅡ評分呈顯著負相關(r=-0.705,P<0.05),而與1年生存率呈顯著正相關(r=0.826,P<0.05)。
ROC曲線分析顯示,血清LDH及25(OH)D聯合診斷觀察組患者治療前、治療3 d后及治療1個月后的1年生存預后的準確度分別為88.9%、95.2%和98.4%。見表2。

表2 觀察組患者血清25(OH)D與LDH聯合檢測對ALL 1年生存預后的診斷效能
3 討 論
作為人體代謝最重要酶之一,LDH廣泛存在于機體各種組織及紅細胞中,但其異常升高也可見于各種臟器疾病、血液病、惡性腫瘤等。有數據顯示,正常細胞組織中的LDH水平比血漿中高1 000倍左右,因而一旦發生組織壞死,細胞中的LDH便可釋放入血,使血漿中LDH水平明顯升高[5]。有研究認為,ALL由于感染、貧血及釋放炎性因子等因素可影響細胞能量供應,使糖代謝由有氧代謝轉化為無氧酵解,最終導致機體能量不足及代謝紊亂,從而使細胞內LDH入血加速[6]。還有研究認為,ALL患者的腫瘤細胞基因控制失調,也可使LDH合成升高,從而使血清LDH相應增多[7]。而作為維生素D在體內的重要代謝產物之一,血清25(OH)D也廣泛存在于腸道、骨骼及腎臟等組織細胞中,目前的研究普遍認為其與白血病的發生、發展及預后關系密切[8]。倪漸鳳等[9]指出,部分ALL患者存在脊柱壓縮性骨折,這可能與維生素D缺乏關系密切。也有文獻報道,維生素D受體與25(OH)D結合可對腫瘤細胞的生長、轉移產生抑制作用,其機制可能與靶基因上游維生素D反應元件有關,從而達到抑制腫瘤細胞的目的[10]。
本研究分析發現,觀察組治療前血清25(OH)D水平低于對照組,且血清LDH水平及APACHEⅡ評分均高于對照組,差異均有統計學意義(P<0.05)。觀察組治療3 d及1個月后血清25(OH)D水平升高,血清LDH水平及APACHEⅡ評分降低,與治療前比較,差異均有統計學意義(P<0.05),且與對照組比較差異也有統計學意義(P<0.05)。維生素D存在基因多態性分布,且與漢族人群ALL的發生、發展密切相關[4]。文獻[6]報道,體內血清25(OH)D水平降低的ALL患者易發生心血管疾病、低骨密度及繼發惡性腫瘤等。也有文獻[10]報道,ALL初診患者血清LDH及25(OH)D水平與健康體檢者比較變化不明顯,這可能一方面與疾病早期就診及各醫院檢驗技術及操作水平有關,另一方面還可能與25(OH)D在體內可經2種不同的羥化酶轉化成2種不同的形式有關。血清LDH及25(OH)D與ALL發生、發展及預后關系密切,建議用于輔助診斷、判定療效及預后評估等[7-8]。
Spearman等級相關分析結果顯示,觀察組APACHEⅡ評分與血清LDH水平呈顯著正相關(r=0.868,P<0.05),而與1年生存率呈顯著負相關(r=-0.892,P<0.05);APACHEⅡ評分與血清25(OH)D水平呈顯著負相關(r=-0.705,P<0.05),而與 1 年生存率呈顯著正相關(r=0.826,P<0.05)。說明患者血清LDH及25(OH)D變化均可揭示患者不良預后風險。ROC曲線分析顯示,血清LDH及25(OH)D聯合檢測對預測觀察組患者治療前、治療3 d后及治療1個月后的1年生存預后的準確度分別為88.9%、95.2%和98.4%。說明聯合診斷具有最佳的準確度,且值得注意的是,ALL患者治療1個月后發現部分患者血清25(OH)D水平低于21.72 nmol/L,且LDH水平仍高于213.36 U/L,因此進一步研究可納入更長時間的隨訪或進行個體差異化分析[9-10]。
綜上所述,ALL患者血清LDH及25(OH)D均變化明顯,可用于判斷病情及評估預后。

