短時(shí)受精聯(lián)合R-ICSI、half-ICSI、過夜受精在不同不孕情況中的應(yīng)用
史鴻志,張楠,秦妍,李偉偉,李麗瑋
(秦皇島市婦幼保健院,秦皇島 066000)
在常規(guī)體外受精-胚胎移植(IVF-ET)過程中仍然有10%~25%發(fā)生低受精或完全受精失敗的風(fēng)險(xiǎn)[1],這種情況一旦發(fā)生,將會(huì)給醫(yī)生和患者帶來沉重的打擊。其原因是多方面的,具體機(jī)制尚不清楚。目前用于預(yù)防IVF受精失敗發(fā)生的方法,主要是部分卵胞漿內(nèi)單精子注射(half-ICSI)[2]和短時(shí)受精聯(lián)合早期補(bǔ)救ICSI(R-ICSI)[3]。而在IVF的受精方式中,短時(shí)受精、過夜受精、half-ICSI受精的選擇還存在爭議。為了盡量降低初次IVF助孕周期受精失敗(包括完全受精失敗和受精率<30%,以下總稱受精失敗)的發(fā)生,同時(shí)盡可能根據(jù)患者的不同情況選擇對患者更有利的受精方式,我中心根據(jù)患者原發(fā)及繼發(fā)不孕類型的不同,制定了個(gè)體化的受精方案,并對臨床結(jié)局進(jìn)行比較分析,以期更好地指導(dǎo)臨床工作。
資料和方法
一、研究對象及分組
回顧性分析2016年1月至2017年12月在我院行首次IVF助孕的周期的臨床資料,共計(jì)466個(gè)周期。除外獲卵數(shù)<4枚、卵母細(xì)胞成熟障礙者。所有患者在醫(yī)師充分告知后簽署知情同意書。
將納入對象按照不孕類型的不同進(jìn)行區(qū)分,原發(fā)不孕和繼發(fā)不孕無生育史的患者分為2組,分別行短時(shí)受精聯(lián)合早期R-ICSI(A組,n=123)和half-ICSI(B組,n=45);對單純繼發(fā)不孕患者也分為2組,分別采用短時(shí)受精聯(lián)合早期R-ICSI(C組,n=94)和過夜受精(D組,n=204)。分別比較各組患者的一般資料、受精情況、胚胎質(zhì)量及妊娠結(jié)局。
二、研究方法
1.促排卵和取卵:為了減少促排卵方案帶來的差異,選擇長方案、拮抗劑方案的病例進(jìn)行統(tǒng)計(jì)分析。促排卵藥物有注射用重組人卵泡刺激素(果納芬,默克,瑞士,75 U/支),當(dāng)1個(gè)主導(dǎo)卵泡直徑≥18 mm或2個(gè)≥17 mm或3個(gè)≥16 mm時(shí),皮下注射重組人絨毛膜促性腺激素(HCG,艾澤,默克,瑞士,250 μg/支),36 h取卵。
2.精液收集及處理:男方禁欲2~7 d,手淫法獲取精液。采用密度梯度離心法結(jié)合上游法處理精液,處理方法如下:將1 ml 80%的高濃度梯度液加入15 ml尖底離心管的底部,在上面輕輕加入1 ml 40%低濃度梯度液,在最上層輕輕加入液化后的精液,100g離心20 min;去上層液體,將沉淀轉(zhuǎn)移至含3 ml受精培養(yǎng)液的新離心管里充分混勻,300g離心5 min;去上清將沉淀混勻后加入圓底離心管的底部上游備用,圓底離心管的上游液體量視回收沉淀的多少調(diào)節(jié),一般采用0.5 ml受精液作為上游液,放入6%的CO2培養(yǎng)箱中孵育。
3.不同授精方式及培養(yǎng):(1)A組:HCG后39~40 h將卵-冠-丘復(fù)合體與精子混合,授精后5 h去除顆粒細(xì)胞,并置于新培養(yǎng)皿中觀察第二極體,若出現(xiàn)第二極體的卵母細(xì)胞占成熟卵母細(xì)胞比率(2PB率)<30%,記為低受精周期,并于1 h后再次觀察,確認(rèn)第二極體排出的卵母細(xì)胞比率沒有明顯變化后,對明確1個(gè)極體的卵母細(xì)胞行R-ICSI。(2)B組:將患者的卵母細(xì)胞分為2組,分別采用常規(guī)IVF和ICSI方法授精。IVF授精:HCG后39~40 h將卵-冠-丘復(fù)合體與精子混合,培養(yǎng)過夜后去除顆粒細(xì)胞,觀察卵母細(xì)胞受精情況。ICSI授精:HCG后39~41 h行ICSI授精。(3)C組:方法與A組相同。D組:HCG后39~40 h將卵-冠-丘復(fù)合體與精子混合,采用中央井皿混合受精,培養(yǎng)過夜后去除顆粒細(xì)胞,觀察卵母細(xì)胞受精情況。
4.體外培養(yǎng)及胚胎發(fā)育評級:授精后18~20 h觀察原核,出現(xiàn)雙原核(2PN)記為正常受精,繼續(xù)體外培養(yǎng)至取卵后第3天對胚胎進(jìn)行質(zhì)量評估:根據(jù)胚胎卵裂球數(shù)目、形態(tài)、大小是否均勻及有無碎片等將胚胎分為Ⅰ、Ⅱ、Ⅲ、Ⅳ級,其中7~9細(xì)胞的Ⅰ、Ⅱ級胚胎評為優(yōu)質(zhì)胚胎。
5.胚胎移植:取卵后第3天,選擇相對優(yōu)質(zhì)胚胎(R-ICSI及half-ICSI周期優(yōu)先選擇IVF受精胚胎)進(jìn)行移植。經(jīng)患者充分知情同意后,新鮮移植患者剩余可用胚胎較多時(shí),可適當(dāng)冷凍2~4枚卵裂期胚胎,全胚冷凍患者一般冷凍4枚相對優(yōu)質(zhì)胚胎,對其余胚胎行囊胚培養(yǎng)。將胚胎繼續(xù)體外培養(yǎng)至第5~6天,對于形成的可用囊胚進(jìn)行冷凍。
6.黃體支持及妊娠結(jié)局判斷:胚胎移植后予肌內(nèi)注射黃體酮注射液(浙江仙琚)60 mg/d或陰道內(nèi)塞黃體酮陰道緩釋凝膠(雪諾同,默克,瑞士,90 mg/支)90 mg/d,同時(shí)聯(lián)合口服黃體酮軟膠囊(浙江仙琚)100 mg/次、2次/d支持黃體功能。移植后14 d檢測血HCG水平,陽性為生化妊娠;移植后35 d超聲監(jiān)測到宮內(nèi)妊娠囊為臨床妊娠。
7.觀察指標(biāo):由于R-ICSI和half-ICSI周期同時(shí)存在IVF和ICSI的卵母細(xì)胞,為了便于統(tǒng)計(jì)計(jì)算,全部采用成熟卵母細(xì)胞作為分母。2PN率=2PN卵母細(xì)胞數(shù)/成熟卵母細(xì)胞數(shù);2PN卵裂率=2PN卵裂數(shù)/2PN卵母細(xì)胞數(shù);多PN率=多PN卵母細(xì)胞數(shù)/成熟卵母細(xì)胞數(shù);ICSI卵母細(xì)胞率=ICSI助孕卵母細(xì)胞總數(shù)/成熟卵母細(xì)胞總數(shù);優(yōu)質(zhì)胚胎率=優(yōu)質(zhì)胚胎數(shù)/2PN卵裂數(shù);囊胚形成率=囊胚數(shù)/養(yǎng)囊胚胎數(shù);臨床妊娠率=臨床妊娠周期數(shù)/移植周期數(shù);胚胎種植率=著床胚胎數(shù)/移植胚胎數(shù)。
三、統(tǒng)計(jì)學(xué)處理
采用SPSS 20.0軟件進(jìn)行統(tǒng)計(jì)學(xué)分析。計(jì)數(shù)資料采用百分?jǐn)?shù)表示,組間比較采用χ2檢驗(yàn);符合正態(tài)分布的計(jì)量資料用(±s)表示,組間比較采用t檢驗(yàn),檢驗(yàn)水準(zhǔn)(α)為0.05。P<0.05為差異具有統(tǒng)計(jì)學(xué)意義。
結(jié) 果
一、各組一般情況比較
A組和B組的女方年齡、不孕年限、基礎(chǔ)FSH、體重指數(shù)(BMI)、內(nèi)膜厚度、移植胚胎數(shù)、男方精子濃度、前向運(yùn)動(dòng)精子百分率等比較,均無顯著性差異(P>0.05),但B組的獲卵數(shù)顯著高于A組(P<0.05);C組和D組的各項(xiàng)指標(biāo)比較均無顯著性差異(P>0.05)(表1)。
二、各組受精情況、胚胎質(zhì)量及妊娠結(jié)局比較
A組低受精率、完全受精失敗率及總受精失敗率均顯著高于B組(P<0.05),ICSI卵母細(xì)胞率顯著低于B組(P<0.05);A、B兩組的MⅡ卵受精率、2PN率比較無顯著性差異(P>0.05)。C組的正常受精率、優(yōu)質(zhì)胚胎率、囊胚形成率略低于D組,多PN率略高于D組,但尚無顯著性差異(P>0.05)(表2)。
三、A組中原發(fā)不孕和繼發(fā)不孕無生育史患者的受精失敗率比較
原發(fā)不孕和繼發(fā)不孕無生育史兩個(gè)亞組間比較,完全受精失敗率、低受精率和總受精失敗率均無顯著性差異(P>0.05)(表3)。
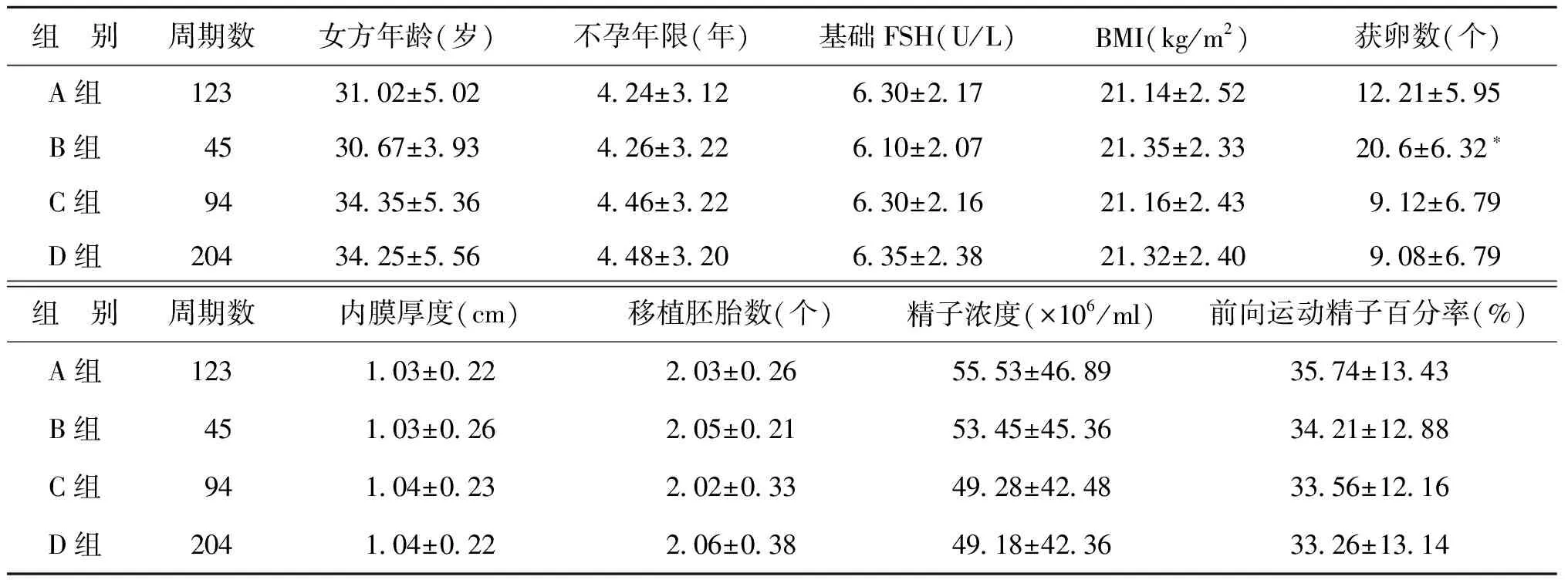
表1 各組一般情況比較 (x-±s)
注:與A組比較,*P<0.05
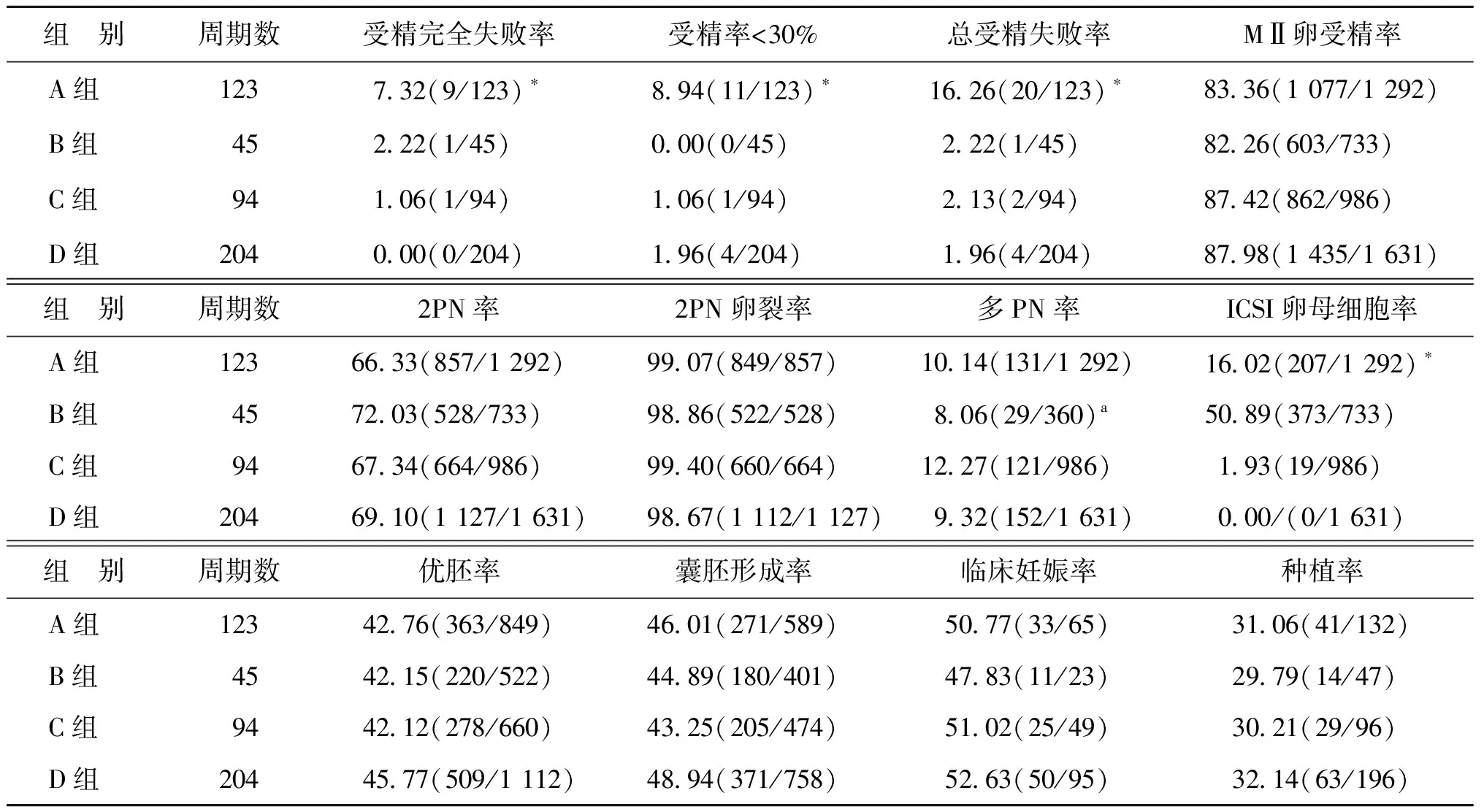
表2 各組受精情況、胚胎質(zhì)量及妊娠結(jié)局比較 (%)
注:與B組比較,*P<0.05;a只計(jì)算IVF授精部分卵母細(xì)胞的多PN率
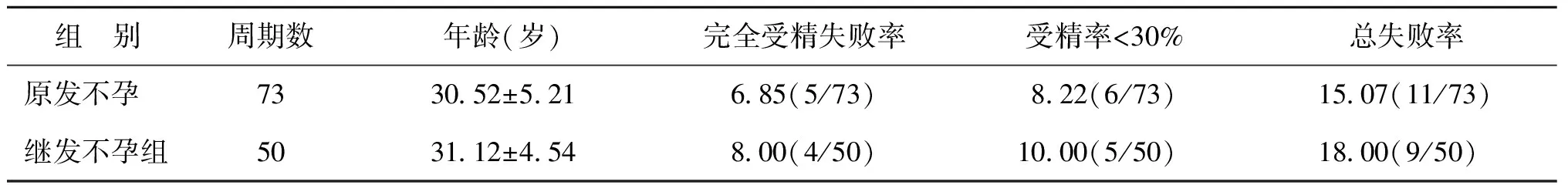
表3 A組中原發(fā)不孕和繼發(fā)不孕無生育史患者受精失敗率比較 [(x-±s),%]
討 論
原發(fā)不孕、男方精液臨界水平一般認(rèn)為是受精失敗的高危因素[4-5]。在選擇受精方式時(shí),除原發(fā)不孕外,我們將繼發(fā)不孕無生育史也列為高危因素,對這部分病人行短時(shí)受精聯(lián)合早期R-ICSI,對于獲卵數(shù)大于12枚的部分周期行half-ICSI,而對于單純繼發(fā)不孕患者行過夜受精。我們的研究中,A組總的受精失敗率顯著高于B組(P<0.05)。短時(shí)受精聯(lián)合R-ICSI避免了如此高比例的受精失敗的發(fā)生,由此可見,對原發(fā)不孕及繼發(fā)不孕無生育史的患者實(shí)施短時(shí)受精聯(lián)合R-ICSI預(yù)防受精失敗發(fā)生的作用是明顯的,與劉蘭蘭等[6]學(xué)者的研究一致。同時(shí)我們比較了短時(shí)受精聯(lián)合R-ICSI組中原發(fā)不孕和繼發(fā)不孕無生育史的患者兩組間受精失敗的發(fā)生率(表3),發(fā)現(xiàn)兩組間受精失敗的發(fā)生率無統(tǒng)計(jì)學(xué)差異,可見在我們的研究中繼發(fā)不孕無生育史的不孕患者也是受精失敗發(fā)生的高危人群,這類患者對A組中受精失敗的發(fā)生沒有產(chǎn)生影響。
與劉苡萱等[7]、朱琴等[8]的研究不盡相同,我們發(fā)現(xiàn)原發(fā)不孕和繼發(fā)不孕無生育史的患者中half-ICSI預(yù)防初次IVF助孕周期受精失敗發(fā)生的作用并不明顯,受精失敗的發(fā)生率較低,45個(gè)周期只發(fā)生1例IVF完全受精失敗,無低受精的發(fā)生。但half-ICSI增加了過度ICSI的風(fēng)險(xiǎn),ICSI卵母細(xì)胞率遠(yuǎn)高于短時(shí)受精聯(lián)合R-ICSI組(50.89% vs.16.02%,P<0.05),兩組間受精率、胚胎質(zhì)量及妊娠結(jié)局方面比較則沒有顯著性差異。出現(xiàn)這種結(jié)果的原因我們考慮可能與half-ICSI的周期普遍取卵較多,卵巢功能較好,取到的卵母細(xì)胞質(zhì)量較好有關(guān)。然而half-ICSI組中樣本數(shù)較少,具有一定的局限性,且由于是回顧性研究,研究結(jié)果可能存在偏倚,后續(xù)還需要大數(shù)據(jù)的支持論證。此外,有學(xué)者回顧性分析half-ICSI中常規(guī)IVF完全受精失敗的周期與短時(shí)IVF聯(lián)合R-ICSI兩種授精方式的助孕結(jié)局,發(fā)現(xiàn)兩組ICSI部分受精率、優(yōu)質(zhì)胚胎率及妊娠率差異無統(tǒng)計(jì)學(xué)意義[9],提示half-ICSI中IVF卵母細(xì)胞受精失敗與R-ICSI相比降低了卵母細(xì)胞利用率。因此,建議在初次IVF助孕周期選擇half-ICSI時(shí)需要慎重考慮,或者直接采用短時(shí)聯(lián)合R-ICSI更為合適,這與劉琨等[10]的研究一致。
單純繼發(fā)不孕患者短時(shí)受精和過夜受精兩種授精方式在受精情況、胚胎質(zhì)量及妊娠結(jié)局上沒有顯著性差異。兩種受精方式發(fā)生受精失敗的比率很低,短時(shí)受精聯(lián)合R-ICSI組94個(gè)周期發(fā)生2例受精失敗,受精失敗率2.13%;過夜受精組204周期無1例完全受精失敗發(fā)生,低受精發(fā)生4例,受精失敗率1.96%,組間比較無統(tǒng)計(jì)學(xué)差異。值得注意的是,過夜受精組沒有因?yàn)樵黾泳优c卵母細(xì)胞的作用時(shí)間導(dǎo)致細(xì)胞代謝產(chǎn)物及過氧化物增加,而對胚胎后續(xù)發(fā)育產(chǎn)生明顯影響[11-12],反而在2PN受精率、優(yōu)質(zhì)胚胎率、囊胚形成率、多PN受精率等指標(biāo)上有優(yōu)于短時(shí)受精聯(lián)合R-ICSI組的趨勢,但尚無統(tǒng)計(jì)學(xué)差異(P>0.05),與之前一些研究報(bào)道[13-14]相似。其可能因?yàn)檫^夜受精減少了體外操作和暴露時(shí)間,一些卵母細(xì)胞在過夜培養(yǎng)過程中胞質(zhì)和細(xì)胞核達(dá)到了更好的成熟狀態(tài),且在一個(gè)合適的受精濃度范圍內(nèi),精卵作用時(shí)間的延長并不產(chǎn)生負(fù)面的影響,反而為卵母細(xì)胞提供了更多的優(yōu)質(zhì)精子選擇。因此對單純繼發(fā)不孕的患者首次行IVF助孕時(shí),在患者充分知情同意并理解的前提下,采用過夜受精仍是值得肯定的方法之一。
本研究中,466個(gè)周期總受精失敗周期為27個(gè),發(fā)生率為5.79%,略低于之前學(xué)者報(bào)道的10%~25%[1],與Liu等[15]研究相近,可能是因?yàn)槲覀兘y(tǒng)計(jì)時(shí)去掉了獲卵數(shù)少于4個(gè)和卵母細(xì)胞發(fā)育障礙的周期,而這些周期是受精失敗的高發(fā)周期。由此可見,IVF過程中,發(fā)生受精失敗的比率還是較高的,如何權(quán)衡預(yù)防受精失敗和獲得更好的受精結(jié)局就需要生殖醫(yī)學(xué)科的醫(yī)生綜合評估后做出有利決定。
綜上所述,對于原發(fā)不孕及繼發(fā)不孕無生育史的患者,短時(shí)IVF聯(lián)合R-ICSI能很好地預(yù)防受精失敗的發(fā)生,提高了本周期卵母細(xì)胞的利用率。對于單純繼發(fā)不孕患者,過夜受精的結(jié)局似乎比短時(shí)受精更有優(yōu)勢,仍然是值得肯定的授精方式之一。生殖醫(yī)生應(yīng)在盡可能避免受精失敗的同時(shí),使患者獲得更好的妊娠結(jié)局,實(shí)行個(gè)體化的受精方式也正是基于此點(diǎn)考慮。

