肺康復+無創通氣對慢阻肺急性加重患者運動耐力及生活質量的影響分析
萬程偉 李銀
慢阻肺是以氣流受限為基本特點的呼吸系統疾病, 氣流受限并不完全可逆, 呈進行性發展[1,2]。自上世紀60年代開始進行肺康復治療的研究后, 近年來越來越多的臨床醫生發現系統的肺康復治療有助于提高患者的運動耐力[3], 改善其生活質量, 現報告如下。
1 資料與方法
1.1 一般資料 選擇2016年1月~2017年12月本院呼吸科收治的96例慢阻肺急性加重期患者, 根據治療意愿分為對照組和觀察組, 每組48例。對照組患者中男21例, 女27例;年齡43~84歲, 平均年齡(62.2±7.9)歲;病程4~24年, 平均病程(11.2±4.5)年。觀察組患者中男24例, 女24例;年齡47~84歲, 平均年齡(62.6±8.4)歲;病程4~23年, 平均病程(11.2±4.5)年。兩組患者的一般資料對比差異無統計學意義(P>0.05), 具有可比性。
1.2 方法 對照組患者給予常規對癥支持治療和無創通氣治療, 主要包括:鎮靜解痙、抗感染、霧化吸入糖皮質激素、長期氧療等, 無創通氣治療為選擇S/T模式, 初始設定吸氣壓為12 cm H2O(1 cm H2O=0.098 kPa), 呼氣壓為4 cm H2O, 逐步自低到高, 根據患者的反應調節最舒適的壓力參數, 使潮氣量為8~12 ml/kg, 備用頻率12~16次/min, 氧流量4 L/min,2 h/次, 2次/d。觀察組在對照組基礎上給予肺康復治療, 內容如下。①呼吸肌訓練, 主要包括腹式呼吸和縮唇呼吸訓練。腹式呼吸:患者可自由選擇站立位、平臥位或坐位訓練, 管床醫生指導患者右手置于腹部, 左手置于胸前, 指導患者閉嘴用鼻深吸氣, 吸氣時腹部肌肉放松, 右手隨著腹部輕輕抬起, 左手盡量無起伏;然后緩慢呼氣, 呼氣時右手隨著腹肌收縮而下降, 稍稍用力壓腹部配合呼氣, 直到腹部內陷, 將氣體完全呼出, 保持7~8次/min, 指導患者反復練習, 直到逐漸將其形成自覺的呼吸習慣。縮唇呼吸:鼻吸氣嘴呼氣, 吸氣2 s, 呼氣2~3 s, 在呼氣時嘴唇呈吹口哨狀, 緩慢呼氣;訓練時指導患者放松肩頸部肌肉, 降低呼氣流速。②下肢運動訓練, 主要包括耐力訓練和力量訓練, 耐力訓練以快走、騎腳踏車、劃船等為主, 力量訓練主要為運動平板、有功率自行車等。訓練的強度以患者的癥狀受限為標準, 或是根據患者的最大攝氧量的50%為標準。③上肢訓練。指導患者進行雙手上舉、手搖車、手提重物訓練等, 訓練2~3 min/次,休息2 min繼續, 訓練20~30 min/次。④上下肢聯合訓練。主要采取太極拳、八段錦等全身運動性活動, 10~30 min/次,依照患者的耐力進行, 2~3次/周。
1.3 觀察指標及判定標準 ①運動耐力:于兩組治療前和治療1周后進行6 min步行訓練評測運動耐力, 記錄并比較。②肺功能:于治療前和治療1周后進行肺功能檢測, 包括:FEV1、FEV1%pred、FVC和FEV1/FVC。③生活質量評分:于治療前和治療1周后使用圣喬治呼吸問卷(SGRQ)評測兩組患者的生活質量, 分成癥狀、生活能力和疾病對日常生活的影響3個部分, 采用百分制, 根據各個條目的權重賦分,得分越高表示生活質量越低。
1.4 統計學方法 采用SPSS18.0統計學軟件對數據進行處理。計量資料以均數±標準差(±s)表示, 采用t檢驗;計數資料以率(%)表示, 采用χ2檢驗。P<0.05表示差異有統計學意義。
2 結果
2.1 兩組治療前后6 min步行距離比較 治療1周后, 兩組患者的6 min步行距離長于治療前, 差異具有統計學意義(P<0.05);觀察組患者6 min步行距離(291.1±26.7)m長于對照組的(269.6±29.5)m, 差異具有統計學意義(P<0.05)。見表1。
表1 兩組治療前后6 min步行距離比較( ±s, m)
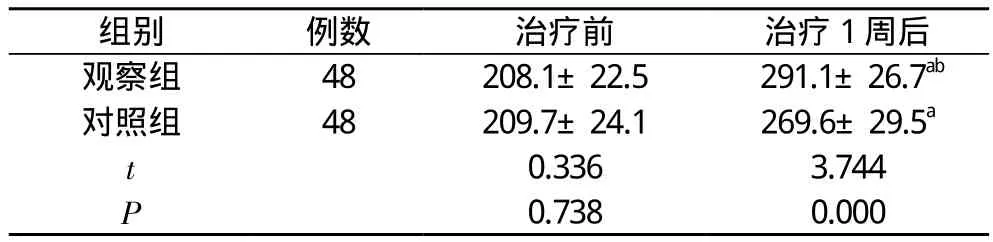
表1 兩組治療前后6 min步行距離比較( ±s, m)
注:與同組治療前比較, aP<0.05;與對照組比較, bP<0.05
組別 例數 治療前 治療1周后觀察組 48 208.1±22.5 291.1±26.7ab對照組 48 209.7±24.1 269.6±29.5a t 0.336 3.744 P 0.738 0.000
2.2 兩組治療前后肺功能指標比較 治療1周后, 兩組患者的FEV1、FEV1%perd、FVC和FEV1/FVC均明顯高于治療前, 且觀察組患者的FEV1、FEV1%perd、FVC和FEV1/FVC均明顯高于對照組, 差異具有統計學意義(P<0.05)。見表2。
表2 兩組治療前后肺功能指標比較( ±s)

表2 兩組治療前后肺功能指標比較( ±s)
注:與同組治療前比較, aP<0.05;與對照組比較, bP<0.05
組別 例數 時間 FEV1(L) FEV1%pred(%) FVC(L) FEV1/FVC(%)觀察組 48 治療前 1.10±0.19 49.1±3.8 2.11±0.25 52.9±5.5治療1周后 1.49±0.15ab 55.1±3.1ab 2.67±0.21ab 63.4±4.3ab對照組 48 治療前 1.13±0.21 49.4±4.0 2.15±0.22 53.2±5.7治療1周后 1.34±0.20a 52.1±3.4a 2.41±0.26a 58.5±5.1a
2.3 兩組治療前后生活質量評分比較 治療1周后, 兩組患者的生活質量評分均低于治療前, 且觀察組生活質量評分明顯低于對照組, 差異具有統計學意義(P<0.05)。見表3。
表3 兩組治療前后生活質量評分比較( ±s, 分)
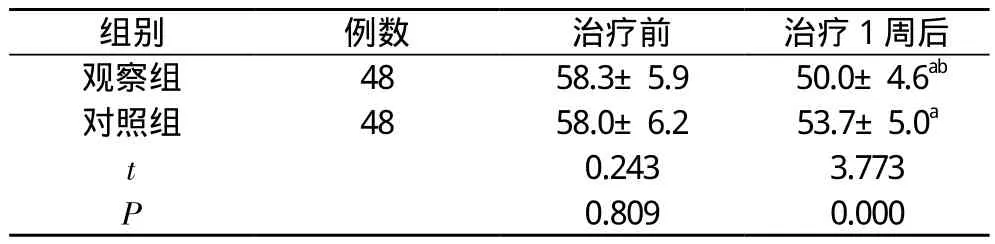
表3 兩組治療前后生活質量評分比較( ±s, 分)
注:與同組治療前比較, aP<0.05;與對照組比較, bP<0.05
組別 例數 治療前 治療1周后觀察組 48 58.3±5.9 50.0±4.6ab對照組 48 58.0±6.2 53.7±5.0a t 0.243 3.773 P 0.809 0.000
3 討論
慢阻肺急性加重期的治療原則是長期氧療、抗感染、平喘、止咳等對癥支持治療。無創通氣療法在慢阻肺急性加重期的搶救治療中效果顯著, 尤其是對于合并呼吸衰竭的患者,已作為A級證據納入到診療指南中[4,5]。經大量臨床實踐研究證實, 無創通氣治療有助于改善患者的通氣狀況和氧合指數, 緩解呼吸肌疲勞, 減少肺過度通氣, 促進患者康復。
過去臨床上多重視藥物治療, 忽視肺康復治療, 隨著醫學研究的深入, 越來越多的學者發現肺康復治療在慢阻肺患者治療中的療效, 推動了肺康復治療的推廣普及。對于慢阻肺急性加重期患者, 肺康復治療主要包括呼吸訓練、運動訓練、營養支持等。本次研究結果顯示:治療1周后, 兩組患者的6 min步行距離長于治療前, 差異具有統計學意義(P<0.05);觀察組患者6 min步行距離(291.1±26.7)m長于對照組的(269.6±29.5)m, 差異具有統計學意義(P<0.05)。治療1周后, 兩組患者的FEV1、FEV1%perd、FVC和FEV1/FVC均明顯高于治療前, 且觀察組患者的FEV1、FEV1%perd、FVC和FEV1/FVC均明顯高于對照組, 差異具有統計學意義(P<0.05)。治療1周后, 兩組患者的生活質量評分均低于治療前, 且觀察組生活質量評分明顯低于對照組, 差異具有統計學意義(P<0.05)。上述研究結果表明肺康復治療的推廣應用有助于促進患者病情的控制, 提高生活質量。呼吸肌訓練改善患者的呼吸肌功能, 其中縮唇呼吸使肺泡的通氣以較大潮氣量和較低頻率完成, 減少呼吸無用功, 避免呼吸肌疲勞癥狀, 提高呼吸的有效性, 緩解氣促、氣喘等臨床癥狀[6-10]。通過有效的運動干預逐步提高患者的心肺耐力, 改善患者的肺功能[10-12]。例如:通過上下肢聯合運動的太極拳改善患者的運動耐力、平衡力、體能活動性能、股四頭肌肌力等,提高患者的生活質量。當然, 肺康復治療是一個需要長期堅持的治療方法, 要求患者長期遵醫囑規范化、科學化的肺康復治療, 從而獲益[13]。因此醫護人員應重視對患者的心理管理、健康教育和延續性護理, 根據患者的個體化特點制定肺康復治療處方, 提高患者的肺康復治療依從性和有效性, 盡量提高治療效果[14,15]。
綜上所述, 肺康復治療聯合無創通氣治療慢阻肺急性加重期患者的療效確切, 能夠穩定病情, 改善患者的運動耐力,提高其生活質量, 值得推廣應用。

