急性缺血性卒中睡眠障礙與執行功能障礙的相關性分析
胥學梅,譚華
急性缺血性卒中是危害中老年人身體健康和生命的重要疾病,具有較高的致殘率及致死率,存在多種難以治愈的并發癥[1]。近年來,卒中后認知功能障礙、睡眠障礙、焦慮、抑郁、情感淡漠等精神障礙引起了臨床醫師的重視。卒中后睡眠障礙是卒中患者常見的一種并發癥,若不及時治療,會導致患者的認知功能障礙[2]。目前國內外針對卒中后睡眠障礙與認知功能關系的研究較多,但單獨針對與執行功能關系的研究較少,故本研究旨在探討急性缺血性卒中睡眠障礙與執行功能障礙的相關性,為早期識別卒中后認知功能障礙提供參考依據。
1 研究對象與方法
1.1 研究對象 連續收集2017年5-11月在西南醫科大學附屬醫院神經內科住院治療的急性缺血性卒中患者105例為研究對象。其中,睡眠障礙組55例,男32例,女23例;非睡眠障礙組50例,男29例,女21例。納入標準:①卒中的診斷參考《急性缺血性腦卒中診治指南2014》的診斷標準[3],并經頭顱計算機斷層掃描或磁共振成像證實;②首次發生急性缺血性卒中患者;③發病時間在7 d內;④自愿參加,患者無精神障礙、智力障礙、嚴重肢體障礙及語言功能障礙等,能配合完成整個試驗過程;⑤通過醫院倫理委員會的審查,所有患者均簽署知情同意書。排除標準:①發病前有睡眠障礙、認知障礙的患者;②患有嚴重的內科系統疾病;③存在神經、精神藥物使用史,毒品接觸史;④存在嚴重言語、視力、聽力障礙,文化程度低下以致無法完成量表評估及計算機輔助心理測試者;⑤既往有卒中史;⑥研究人員認為其不適合參加臨床研究者。
1.2 研究方法
1.2.1 臨床資料收集 對患者的一般情況進行詳細調查,包括性別、年齡、受教育年限、吸煙史、飲酒史、高血壓病史、糖尿病病史等。
1.2.2 神經心理學檢查 使用匹茲堡睡眠質量指數量表(Pittsburgh sleep quality index,PSQI),評定受試者近1個月的睡眠質量[4]。該表由19個自評項目和5個他評項目組成,總分21分,得分越高,表示睡眠質量越差。PSQI≥8分定義為睡眠障礙。
畫鐘試驗(clock-drawing test,CDT):徒手畫鐘表涉及抗干擾能力、注意、設計等執行功能,以“0~4分法”最為簡便易行,評分<4分表明執行功能下降[5]。
連線測驗(trail making test,TMT):用于執行功能的任務轉換能力測試,觀察指標為TMT-A和TMT-B的耗時數和干擾量(TMT-B耗時數-TMT-A耗時數)[6]。
1.2.3 計算機輔助神經心理學測試(E-Prime軟件編程) stroop實驗:評價受試者的抑制控制能力[7]。屏幕中央出現“+”符號后隨機出現用紅、黃、藍、綠四色書寫的“紅、黃、藍、綠”四字和上述4種顏色的色塊,包括沖突(字色不一致)、一致(字色一致)和色塊(中性條件)各40個,要求受試者忽視字本身的意義盡快對字的顏色和色塊顏色做出反應。主要記錄反應時、正確數、錯誤數。沖突條件下與中性條件下反應時延長和沖突條件下與中性條件下正確數減少形成干擾量,主要測驗指標為反應時和干擾量。
2-back任務:本實驗主要反映工作記憶[8]。先向被試者呈現一個“+”符號作為注視點,然后立即呈現實驗刺激(0~9數字隨機出現),要求受試者按先后順序記住連續呈現的2個數字,判斷下一個出現的數字(即第3個數字)與它前面倒數第2個數字(即第1個數字)是否相同,本實驗主要觀察指標為錯誤率。
1.2.4 分組及資料分析 對所有患者在發病2周時進行PSQI評分,根據評分結果將患者分為睡眠障礙組與非睡眠障礙組,統計受試者的stroop實驗、2-back任務、CDT、TMT結果,評價全部患者的執行功能情況。
1.3 統計學處理 本次研究應用SPSS 17.0軟件進行數據分析,其中計量資料若符合正態分布則采用表示,進行t檢驗;計數資料用率(%)表示,使用χ2檢驗;不符合正態分布的用中位數(四分位間距)表示,使用秩和檢驗。Spearman相關系數用于描述不同資料之間的相關性,當P<0.05時為差異具有統計學意義。
對于大多數求到難以快速解決的含e或lnx的函數最值問題,可利用ex≥x+1及其變式快速高效解題。而當題中原式較復雜時,靈活地運用“套路”就顯得尤為重要,但此時的“套路”之中就應該蘊含一些必要的變通。對于含ex或lnx的函數最值問題,可利用ex≥x+1的變式快速高效解題。
2 結果
2.1 睡眠障礙組與非睡眠障礙組患者一般資料比較 兩組間患者的性別、年齡、受教育年限、高血壓及糖尿病病史、吸煙史、飲酒史比較,差異均無統計學意義(表1)。
2.2 睡眠障礙組與非睡眠障礙組執行功能比較
2.2.1 stroop實驗 睡眠障礙組在沖突條件下的反應時明顯長于非睡眠障礙組,反應時干擾量較后者亦明顯延長,正確數干擾量較后者降低,差異均具有統計學意義(P<0.05),干擾量越大,反應抑制越弱,說明睡眠障礙患者有反應抑制功能障礙(表2、表3)。
2.2.2 2-back任務 睡眠障礙組錯誤率為50%(46%~52%),較非睡眠障礙組的19%(17%~20%)明顯增加,差異具有統計學意義(Z=8.771,P<0.001),說明睡眠障礙患者有工作記憶刷新障礙。
2.2.3 連線測驗 睡眠障礙組連線A測驗和B測驗的完成時間明顯長于非睡眠障礙組,干擾量明顯長于非睡眠障礙組,差異均具有統計學意義(P<0.001),說明睡眠障礙患者存在任務轉換功能的障礙(表4)。
2.2.4 畫鐘試驗 睡眠障礙組CDT時間為3.00(3.00~3.00)s,長于非睡眠障礙組的2.00(2.00~3.00)s,差異具有統計學意義(Z=6.260,P<0.001)。
2.3 睡眠障礙與執行功能相關性分析Spearman相關性分析顯示:PSQI得分與stroop實驗反應時干擾量無明顯相關,與正確數干擾量呈負相關(r=-0.424,P<0.001),與2-back任務錯誤率呈顯著正相關(r=0.750,P<0.001),與TMT干擾量呈正相關(r=0.503,P<0.001),與CDT時間呈正相關(r=0.503,P<0.001)(表5)。
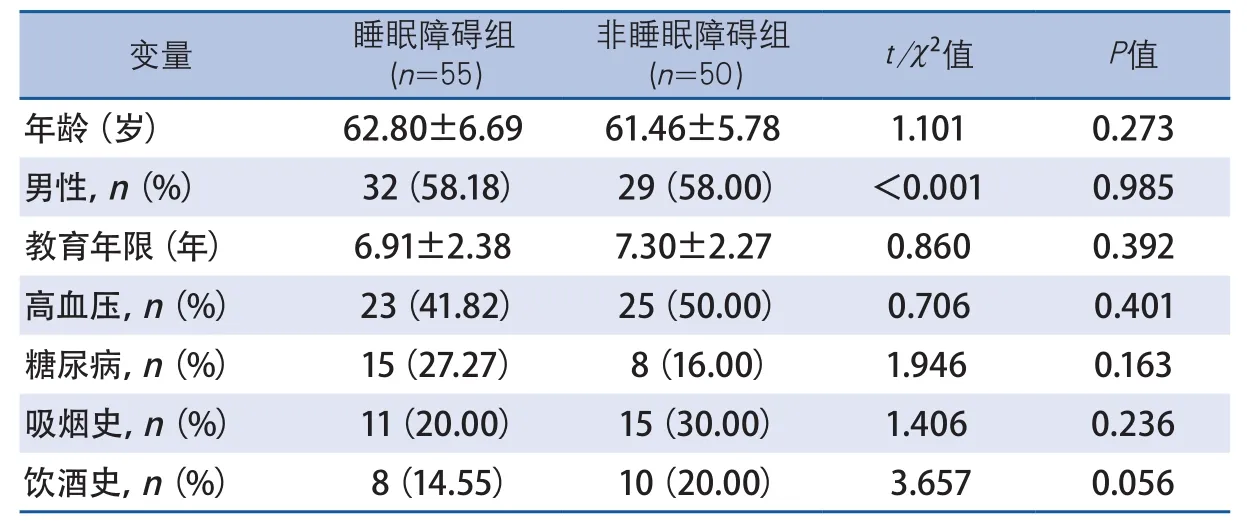
表1 睡眠障礙組與非睡眠障礙組一般資料比較
3 討論
睡眠障礙常表現為失眠、入睡困難、早醒、白天過度嗜睡、睡眠呼吸暫停等,不僅影響卒中的預后、康復,甚至增加卒中的復發風險[9]。認知功能障礙早期常表現為執行功能損害,執行功能是人類的高級認知功能[10]。研究表明卒中后睡眠障礙可導致較早出現認知功能損害,本研究通過分析急性缺血性卒中睡眠障礙和執行功能的相關性,對于急性缺血性卒中患者睡眠障礙和認知功能障礙可以早期發現、早期治療,以利于患者康復,減少血管性認知障礙甚至癡呆的發生和卒中復發。

表2 睡眠障礙組與非睡眠障礙組stroop實驗反應時比較
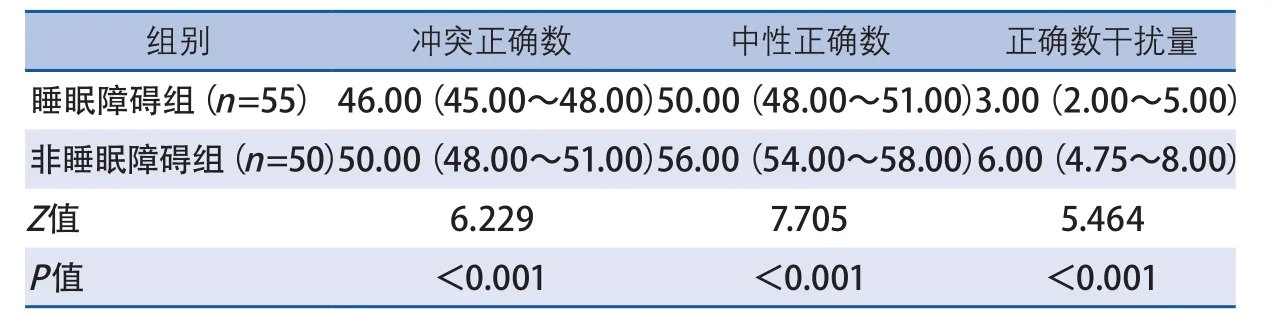
表3 睡眠障礙組與非睡眠障礙組stroop實驗正確數比較
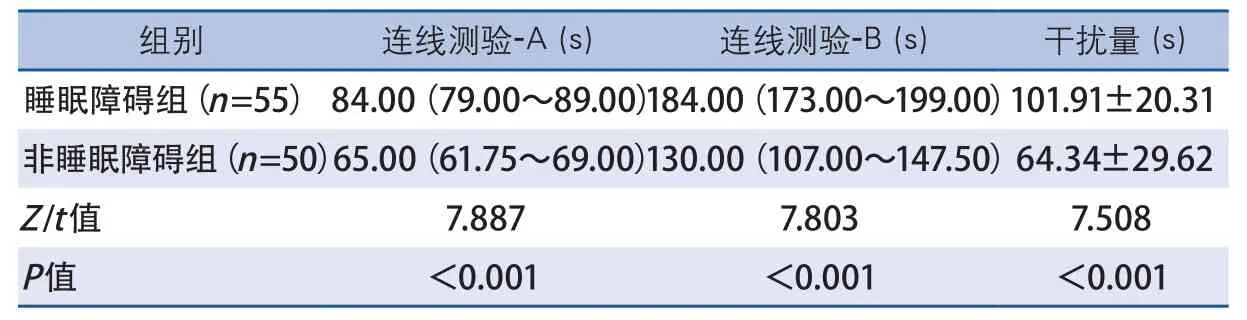
表4 睡眠障礙組與非睡眠障礙組連線測驗結果比較
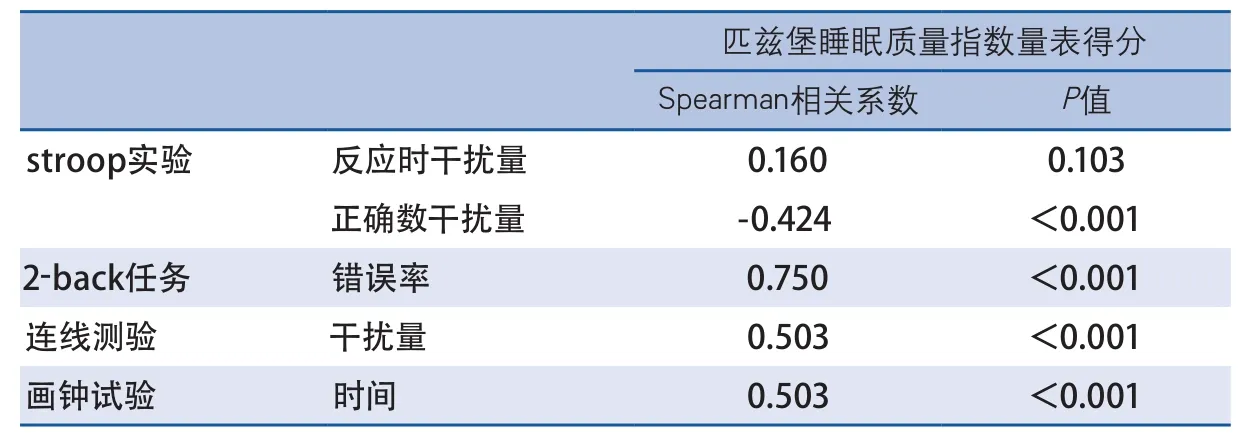
表5 睡眠障礙與執行功能相關性分析
本研究結果顯示:睡眠障礙患者stroop實驗反應時干擾量明顯延長,正確數干擾量降低,提示睡眠障礙患者沖突抑制能力明顯降低;睡眠障礙患者2-back任務錯誤率明顯增加,提示睡眠障礙患者有工作記憶刷新障礙;睡眠障礙患者TMT干擾量增大,CDT時間明顯延長,說明睡眠障礙患者存在任務轉換等執行功能障礙。相關性分析結果提示:PSQI得分與stroop實驗反應時干擾量無明顯相關,但與正確數干擾量呈負相關,與2-back任務錯誤率呈顯著正相關,與TMT干擾量呈正相關,與CDT時間呈正相關,提示睡眠障礙程度越重,執行功能損害越重。
近年來研究發現,急性缺血性卒中后睡眠障礙導致的認知功能損害以執行功能損害最為常見。急性缺血性卒中睡眠障礙患者執行功能損害的機制可能是:卒中后睡眠障礙患者前額葉皮質的血流量會明顯下降,認知功能與大腦的血流量及其分布有密切關系,大腦半球局部血液供應不足,將會出現認知功能的損害。與執行功能相關的大腦區域主要定位于額葉-紋狀體環路,它起源于前額葉背外側皮層,經由紋狀體-蒼白球-丘腦-皮層通路[11]。額葉部位發生缺血性卒中時,直接造成該環路的損傷,出現較明顯的執行功能障礙。研究發現,腦內膽堿能通路受損將導致患者執行功能下降,這一通路涉及胼胝體、扣帶回、尾狀核、額葉皮質等多個區域,執行功能屬于前額葉的重要功能,因此,卒中后睡眠障礙引起的執行功能障礙可能與腦內膽堿能通路受損有關[12]。國內研究表明,卒中后睡眠障礙還可通過炎性反應、神經退行性病變、生化代謝紊亂等影響患者的認知功能[13]。Stefanie Lis等[14]研究發現阻塞性睡眠呼吸暫停低通氣綜合征(obstructive sleep apnea hypopnea syndrome,OSAHS)患者執行功能有損傷,此類患者會出現間歇性低氧。Diane C Lim等[15]提出OSAHS患者的低氧血癥可使患者認知功能下降。微覺醒是預防血氧飽和度過度降低引發的防御機制,一旦防御機制遭到破壞,將使患者出現注意力不集中、記憶力減退等癥狀,隨著病情的發展,患者將出現認知功能障礙,影響執行能力[16]。此外,急性缺血性卒中患者多為中老年群體,自身、家庭及社會因素極易增加患者的心理負擔,增加了患者的睡眠障礙發生率,進而導致患者發生執行功能障礙[17]。
睡眠障礙是急性缺血性卒中患者的常見精神障礙,可造成患者的執行功能損害,嚴重影響患者的預后及日常生活,因此早期診斷及治療尤為重要。本研究存在一定局限性,樣本量較少,且為單中心研究,存在一定選擇偏倚。研究為橫斷面研究,應對患者進行長期隨訪,探討急性缺血性卒中后不同時間點睡眠障礙與執行功能障礙的變化情況及相關危險因素。

