超長眼軸白內障手術前后眼生物測量參數變化及相互關系
趙海亮,張 健
0引言
隨著白內障進入屈光手術時代,為獲得更好的術后視力,需要在術前進行精確的眼生物參數測量,并且合理選擇人工晶狀體計算公式。隨著IOL Master等的應用[1],術前眼生物測量精確度提高,而對正常眼軸來說,現有的人工晶狀體計算公式預測較好,對于超長眼軸(眼軸長度>27.0mm)則較差,現有常用的SRK Ⅱ、SRK/T、Haigis、Hoffer Q、Holladay 1公式預測誤差在-1.02~0.84D之間,且隨眼軸增長,準確性降低[2]。本研究通過分析超長眼軸和正常眼軸白內障患者手術前后眼生物測量參數的變化及相互關系,旨在更為準確地預測白內障術前人工晶狀體屈光度,減少術后屈光誤差。
1對象和方法
1.1對象回顧性病例對照研究。收集2013-09/2015-03在首都醫科大學宣武醫院眼科確診為白內障,且行白內障超聲乳化聯合人工晶狀體植入術患者44例61眼,根據眼軸長度分為超長眼軸組和正常眼軸對照組,其中超長眼軸組20例29眼,正常眼軸對照組24例32眼。超長眼軸組,男8例11眼,女12例18眼,年齡53~80(平均66.97±8.68)歲;正常眼軸對照組,男11例17眼,女13例15眼,年齡51~79(平均69.59±8.47)歲。兩組一般資料比較,差異均無統計學意義(P>0.05),具有可比性。本研究經醫院倫理委員會批準,且患者及家屬知情同意,并自愿簽署知情同意書。
1.1.1納入標準患者年齡50~80歲,經散瞳后裂隙燈檢查見晶狀體混濁,最佳矯正視力<0.5;超長眼軸組:眼軸長度>27.0mm,屈光度≥-6.0D,眼底除高度近視引起視網膜退行性改變外大致正常;正常眼軸對照組:22.0mm≤眼軸長度≤24.5mm;術前IOL Master測量信噪比(SNR)≥2.0[1]。
1.1.2排除標準手術前IOL Master測量信噪比(SNR)<2.0;屈光性手術后或曾有其它內眼手術史;視網膜脫離、黃斑變性、黃斑裂孔、糖尿病視網膜病變、視神經疾病等眼底病變;患者有手術禁忌證;患者及家屬不能簽署知情同意書。
1.1.3剔除標準出現手術中、術后并發癥,如后囊破裂、重度角膜水腫、黃斑水腫及眼底出血等;術中植入多焦點與可調節人工晶狀體者;術后屈光度與術前目標屈光度誤差≥2.0D;術后晶狀體位置異常,晶狀體未植入囊袋內;術后炎癥反應重,瞳孔粘連,圍手術期眼壓異常。
1.1.4儀器設備裂隙燈顯微鏡(Haag-Streit,BM 900型),IOL Master(Zeiss,500型),UBM(Quantel Medical,Aviso型),眼科手術顯微鏡(Zeiss,OPMI VISU 140型),超聲乳化儀(AMO,SOVEREIGN)。
1.2方法
1.2.1術前檢查術前所有患者均接受全面檢查,包括視力、眼壓、散瞳后裂隙燈檢查、眼底鏡檢查、眼部B超、角膜內皮鏡檢查、淚道沖洗等,排除手術禁忌證。未散瞳狀況下,應用IOL Master進行術前眼生物測量,信噪比(SNR)≥2.0,眼軸長度測量5次以上,角膜曲率、前房深度測量3次以上,取平均值,以上檢查由同一檢查者操作。
1.2.2治療方法由同一資深技術嫻熟術者完成白內障超聲乳化吸出聯合后房型人工晶狀體植入術。表面麻醉下,于術眼110°軸做3.0mm透明角膜緣切口,長度1.5mm,連續環形撕囊,直徑5.5~6.0mm,水分離,囊袋內乳化晶狀體核,注吸抽出殘余皮質,囊袋中植入軟性后房型三片式人工晶狀體。
1.2.3術后檢查未散瞳狀況下,由同一檢查者于術后3mo應用IOL Master測量眼軸長度和角膜曲率,方法同術前。應用UBM進行術后前房深度測量,采用UBM進行測量,動態下采集瞳孔直徑最大的切面圖像進行測量,水平和垂直方向各測3次并貯存圖像。應用原機自帶直線距離測量工具,測量位置位于角膜最高點的中軸線上,測量角膜后表面的強回聲帶到人工晶狀體前表面的強回聲帶之間的距離,最后取平均值作為中央前房深度。
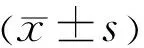
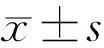
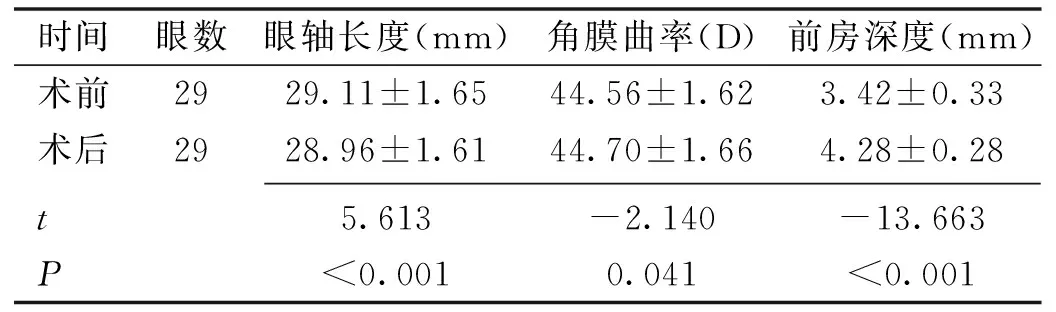
時間眼數眼軸長度(mm)角膜曲率(D)前房深度(mm)術前2929.11±1.6544.56±1.623.42±0.33術后2928.96±1.6144.70±1.664.28±0.28t5.613-2.140-13.663P<0.0010.041<0.001
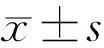
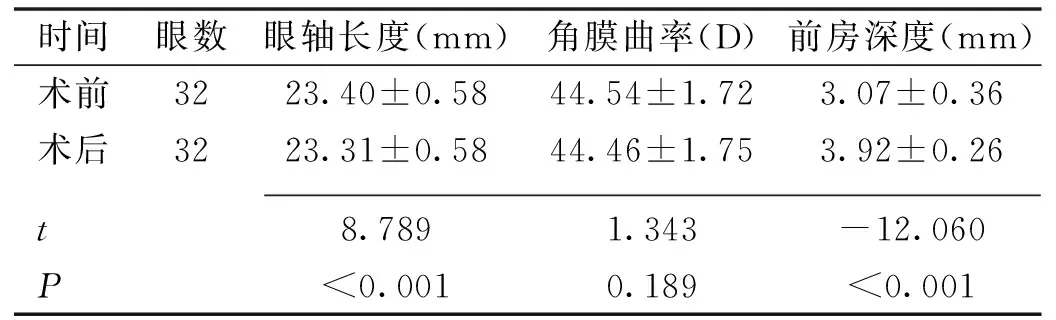
時間眼數眼軸長度(mm)角膜曲率(D)前房深度(mm)術前3223.40±0.5844.54±1.723.07±0.36術后3223.31±0.5844.46±1.753.92±0.26t8.7891.343-12.060P<0.0010.189<0.001
2結果
2.1一般資料所有計量資料做K-S擬合優度檢驗,除超長眼軸組手術前后眼軸長度變化百分率不符合正態分布外,其余計量資料均符合正態分布,見表1、2。
2.2超長眼軸組
2.2.1術后眼生物測量參數相關關系術后眼軸長度與術后角膜曲率、前房深度無相關性(r=-0.251,P=0.190;r=-0.160,P=0.407),術后角膜曲率與術后前房深度無相關性(r=0.048,P=0.804)。
2.2.2術后前房深度與年齡、術前眼軸長度、術前角膜曲率、術前前房深度相關關系術后前房深度與年齡、術前眼軸長度、術前角膜曲率無相關性(r=0.030,P=0.877;r=-0.150,P=0.438;r=0.060,P=0.758)。術后前房深度與術前前房深度呈正相關(r=0.402,P=0.031)。將術前前房深度設為x,術后前房深度為y,作一元、二元、三元擬合,一元擬合方程y=0.3354x+3.1346,R2=0.1618;二元擬合方程y=0.3x2-1.7966x+6.8851,R2=0.2;三元擬合方程y=-0.4079x3+4.7729x2-17.964x+26.155,R2=0.2106,見圖1。隨術前前房深度增大,術后前房深度有增大趨勢。
2.2.3手術前后眼生物測量參數變化超長眼軸組術后3mo與術前相比,眼軸長度術后顯著縮短,差異有統計學意義(t=5.613,P<0.001),術后較術前縮短0.52%。角膜曲率術后增加,差異有統計學意義(t=-2.140,P=0.041),術后較術前增加0.31%。前房深度術后顯著增加,差異有統計學意義(t=-13.663,P<0.001),術后較術前增加25.15%,見表1。
2.3正常眼軸對照組
2.3.1術后眼生物測量參數相關關系術后眼軸長度與術后角膜曲率呈負相關(r=-0.628,P<0.001),術后眼軸長度與術后前房深度無相關性(r=-0.096,P=0.600),術后角膜曲率與術后前房深度呈正相關(r=0.523,P=0.002)。
2.3.2術后前房深度與年齡、術前眼軸長度、術前角膜曲率、術前前房深度相關關系術后前房深度與年齡、術前眼軸長度無相關性(r=-0.146,P=0.424;r=-0.080,P=0.665),術后前房深度與術前角膜曲率呈正相關(r=0.538,P=0.001),術后前房深度與術前前房深度無相關性(r=0.196,P=0.283)。將術前角膜曲率設為x,術后前房深度為y,作一元、二元、三元擬合,一元擬合方程y=0.08x+0.3541,R2=0.2899;二元擬合方程y=0.0148x2-1.2294x+29.303,R2=0.3343;三元擬合方程y=0.0048x3-0.6289x2+27.277x-390.97,R2=0.353,見圖2,隨術前角膜曲率增大,術后前房深度有增大趨勢。
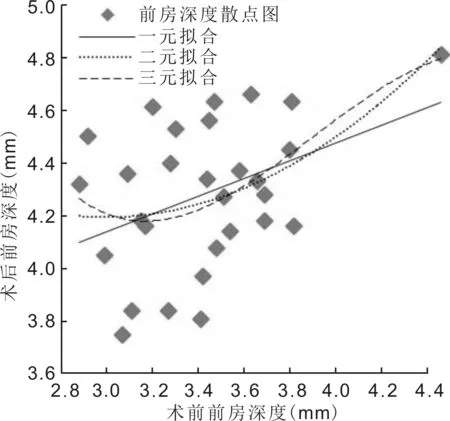
圖1超長眼軸組術前前房深度與術后前房深度擬合圖。
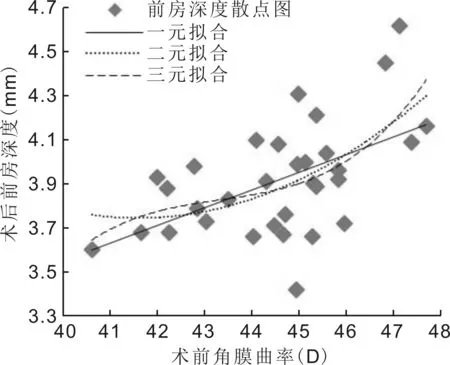
圖2正常眼軸對照組術前角膜曲率與術后前房深度擬合圖。
2.3.3手術前后眼生物測量參數變化正常眼軸對照組術后3mo與術前相比,眼軸長度術后顯著縮短,差異有統計學意義(t=8.789,P<0.001),術后較術前縮短0.38%。角膜曲率與術前相比,差異無統計學意義(t=1.343,P=0.189)。前房深度術后顯著增加,差異有統計學意義(t=-12.060,P<0.001),術后較術前增加27.68%,見表2。
2.4超長眼軸組和正常眼軸對照組比較
2.4.1眼軸長度變化百分率眼軸長度變化百分率=(術后眼軸長度-術前眼軸長度)/術前眼軸長度×100%。經K-S擬合優度檢驗,超長眼軸組眼軸長度變化百分率呈非正態分布(Z=1.387,P=0.043),中位數為-0.459%(-2.600%~-0.103%)。正常眼軸對照組眼軸長度變化百分率呈正態分布(Z=0.696,P=0.719),平均為(-0.381±0.244)%(-0.930%~0)。兩組眼軸長度變化百分率比較采用秩和檢驗,眼軸長度變化百分率差異無統計學意義(Z=-1.228,P=0.220)。
2.4.2角膜曲率變化百分率角膜曲率變化百分率=(術后角膜曲率-術前角膜曲率)/術前角膜曲率×100%。經K-S擬合優度檢驗,超長眼軸組角膜曲率變化百分率呈正態分布(Z=0.771,P=0.591),平均為(0.316±0.799)%(-1.028%~3.275%)。正常眼軸對照組角膜曲率變化百分率呈正態分布(Z=0.908,P=0.382),平均為(-0.191±0.798)%(-2.523%~1.135%)。經獨立樣本t檢驗,角膜曲率變化百分率兩組差異有統計學意義(t=2.479,P=0.016),超長眼軸組相比正常眼軸對照組角膜曲率變化更大。
2.4.3前房深度變化百分率前房深度變化百分率=(術后前房深度-術前前房深度)/術前前房深度×100%。經K-S擬合優度檢驗,超長眼軸組前房深度變化百分率呈正態分布(Z=0.760,P=0.610),平均為(25.929±11.962)%(7.848%~54.110%)。正常眼軸對照組角膜曲率變化百分率呈正態分布(Z=0.797,P=0.550),平均為(29.386±17.101)%(0~88.559%)。經獨立樣本t檢驗,兩組前房深度變化百分率比較,差異無統計學意義(t=-0.906,P=0.369)。
3討論
眼生物測量誤差、人工晶狀體計算公式誤差及人工晶狀體位置偏離等均可導致人工晶狀體屈光度預測誤差。自從IOL Master應用于臨床以來,眼生物測量更為精確,由此造成的人工晶狀體屈光度預測誤差逐漸減少,而因為人工晶狀體計算公式不精確造成的誤差逐漸顯現出來[3]。我國高度近視人群較多[4-5],相應高度近視白內障患者也較多,現有的人工晶狀體計算公式對于超高度近視白內障人工晶狀體屈光度預測性較差,因此為超長眼軸的高度近視白內障患者研究更為適合的人工晶狀體計算公式就尤為重要。
人工晶狀體計算公式分為理論公式和經驗公式兩類,理論公式是通過標準眼模型,經幾何光學原理推導而來;經驗公式則是通過回顧分析大樣本量患者術后的數據,采用逐步回歸的方法統計分析得來。而應用于高度近視白內障患者,適用于長眼軸的人工晶狀體計算公式主要是第三、四代公式,推導時主要考慮人工晶狀體焦平面位置,也就是術后前房深度,而術后前房深度又與術前眼軸長度、術前角膜曲率和術前前房深度相關[6],因此發現不同人種(人群)上述生物測量值與術后前房深度的關系,從而準確預測術后人工晶狀體的位置,是人工晶狀體度數計算準確性的關鍵。本研究中超長眼軸組年齡、術前眼軸長度、術前角膜曲率與術后前房深度均無相關性。術前前房深度與術后前房深度呈正相關(r=0.402,P=0.031)。而正常眼軸對照組術前角膜曲率與術后前房深度呈正相關(r=0.538,P=0.001),年齡、術前眼軸長度、術前前房深度與術后前房深度均無相關性。該結果說明超長眼軸組術后前房深度預測的復雜性與個體差異的不可預知性。
超長眼軸組術前生物測量參數與術后前房深度一元、二元、三元擬合R2,特別是二元、三元擬合R2,超長眼軸組明顯小于正常眼軸組,說明超長眼軸組術后前房深度與術前眼生物測量參數的關系小于正常眼軸組,這也從一個側面解釋為什么用三代公式預測超長眼軸患者人工晶狀體度數時更加不準確。因此考慮高度近視患者眼生物測量參數較正常眼軸患者差異大,可能不能用一元、二元、三元等線性關系來解釋,術后前房深度與術前眼生物測量參數有更為復雜的關系,需要進一步研究。
人工晶狀體度數計算公式推導的理論依據為雙平面屈光系統眼球光學模型,其中第一焦平面焦距為術前眼軸長度,第一焦平面的屈光度為術前角膜曲率,而實際應該用術后眼軸長度、術后角膜曲率來計算人工晶狀體度數,如果手術前后眼軸長度、角膜曲率發生變化,而仍然按照術前結果計算,則會造成推導人工晶狀體度數的偏差,因此研究手術前后眼生物測量參數變化對于人工晶狀體度數計算有重要意義。
本研究超長眼軸組和正常眼軸對照組術后3mo眼軸長度較術前顯著縮短,這與國內外研究[7-8]一致,白內障術后眼軸縮短,原因可能為:術后眼壓降低[9],眼球變小致眼軸變短;人工晶狀體襻支撐,可能導致眼矢狀軸變短;術中摘除晶狀體,去除前囊膜,可使懸韌帶松弛,導致晶狀體變凸的能力減少, 同時睫狀肌收縮致使眼軸變長的傾向不存在。因此,為校正術后眼軸長度變短,應在術前增加一定量的人工晶狀體屈光度以使焦平面前移。一般正常眼軸患者眼軸長度變短1mm,人工晶狀體屈光度增加3D,本研究中正常眼軸對照組手術后眼軸長度平均變短0.09mm,計算人工晶狀體度數時應增加0.27D;而長眼軸眼軸長度變短1mm,一般人工晶狀體屈光度增加2~2.5D,本研究中超長眼軸組手術后眼軸長度平均變短0.15mm,計算人工晶狀體度數時應增加0.3~0.375D。
超長眼軸組術后3mo角膜曲率較術前增加,差異有統計學意義(t=-2.140,P=0.041),術后較術前增加0.31%。正常眼軸對照組術后3mo角膜曲率與術前相比,差異無統計學意義(t=1.343,P=0.189)。超長眼軸組術后角膜曲率較術前增加,其原因可能為:高度近視白內障患者眼軸較長,球壁較薄,前房較深,術中前房壓力變化較正常眼軸患者大,前房壓力的增大可使切口上下唇錯開,角膜變平坦,與角膜切口相對應的軸向散光增大,因此造成術后角膜曲率增加[10]。一般角膜曲率變化1D,人工晶狀體計算變化0.9D,本研究中超長眼軸組手術后角膜曲率增加0.14D,計算人工晶狀體度數時應減小0.126D,而正常眼軸對照組手術前后角膜曲率差異無統計學意義。故綜合兩組眼軸長度和角膜曲率手術前后變化,在正常眼軸對照組,計算人工晶狀體度數時應平均增加0.27D;在超長眼軸組,計算人工晶狀體度數時應平均增加0.174~0.249D。
超長眼軸組和正常眼軸對照組術后3mo前房深度較術前顯著增加,這與國內外研究[11-12]一致。前房深度加深原因主要有:以厚度不足1mm的人工晶狀體替代厚度約5~6mm的人眼晶狀體,解除了晶狀體因素,緩解了原來由膨脹晶狀體導致的虹膜推頂,虹膜后移,周邊部虹膜不膨隆,虹膜隔變得平坦或產生輕度后移,導致房角增寬,后房容積明顯減少,前房容積顯著增加,術后中央及周邊前房加深[13]。
本研究中,術前前房深度采用IOL Master測量,術后前房深度采用UBM測量,其主要原因:IOL Master在術前前房深度測量上較準確,故本研究中術前采用IOL Master測量術前前房深度;而因白內障術中植入人工晶狀體,IOL Master是應用光學原理測量前房深度,白內障術后IOL反射可能會干擾IOL Master識別人工晶狀體前表面,造成前房深度測量不準確。而UBM采用超聲法,對于眼前節結構可以清晰顯示,對前房深度可精確定量測量[14],故本研究中采用UBM測量術后前房深度,提高了結果的準確性。
綜上所述,超長眼軸白內障患者的術后前房深度與術前眼生物測量參數有更為復雜的關系,其預測具有復雜性與個體差異的不可預知性,需要進一步研究。超長眼軸白內障患者術后眼軸長度縮短,角膜曲率增加,在計算人工晶狀體度數時應增加一定度數,以便獲得更佳的術后視力。本研究樣本量仍然較小,未來將進一步增加樣本量,以便尋找術后前房深度與術前眼生物測量參數更多關系,從而減少術后屈光誤差。

