新Bobath技術介入對腦卒中偏癱上肢功能的影響
付水生, 龍耀斌, 肖靖華
腦卒中是中老年人的常見病、多發病,大部分患者會遺留不同程度的功能障礙, 偏癱上肢活動障礙對患者生活質量影響很大[1]。上肢在皮層中占的比例大,受損后腦功能重組難度大,偏癱上肢常呈屈曲痙攣模式、手抓握狀畸形、肩手綜合癥等是康復難題,臨床上常予以肩部懸吊、肌內效貼、磁熱療法、針灸、神經肌肉電刺激等進行對癥處理,但效果欠佳。因此,進一步探索新的康復治療方法,更好地改善偏癱患者上肢功能,具有十分重要的意義。本研究對腦卒中偏癱上肢運用新Bobath技術治療腦卒中偏癱患者,療效較好,報道如下。
1 資料與方法
1.1 一般資料 選取2016年3月~2017年11月在我院康復醫學科接受治療的腦卒中患者60例。入選患者均符合中國腦血管病防治指南的診斷標準[2-3]。入選條件:經腦CT或MRI確診,病程<6個月;初次發病,病情穩定,表現單側肢體癱瘓,偏癱上肢患側上肢BrunnstromⅡ期及以上,無嚴重患側上肢疼痛和關節活動圍限制;能理解并執行治療師的口令,患者簽署知情同意書。排除標準:大面積腦梗死或腦出血,年齡>70歲,病情不穩定者;合并有膽或腎結石、惡性腫瘤、心臟起搏器;合并有嚴重肝、腎、造血系統、內分泌系統等疾病及骨關節病;精神障礙或嚴重癡呆不能配合訓練者。剔除標準:不符合納入標準而誤入者;未按規定完成治療者。將60例患者隨機分為觀察組和對照組各30例,按臨床試驗研究方案共入組,剔除0例。觀察組:男18例,女12例;平均年齡(64.52±4.74)歲;平均病程(2.66±0.86)個月;腦梗死12例, 腦出血18例。對照組:男17例,女13例;平均年齡(64.10±4.28)歲;平均病程(2.43±0.42)個月;腦梗死10例, 腦出血20例。2組一般資料比較差異無統計學意義。
1.2 方法 2組均接受神經內科常規藥物治療,開展常規康復訓練:物理治療、作業療法、傳統中醫康復療法及輔助矯形器治療等;2組運動療法每次康復治療時間均為30min,1次/d,5d/周,出院后囑患者門診繼續康復治療,連續12周。①對照組:對照組的運動療法采用常規治療如Brunnstrom技術,PNF技術,運動再學習技術等治療。可介入關節活動度訓練,如肩關節的前屈、后伸、外展、內收,旋前、旋后以及肘關節的屈曲伸展,腕關節的掌屈、背伸、尺偏、橈偏,掌指關節與指間關節的屈曲和伸展的主被動活動;也可給予各種感覺刺激,如通過觸、溫、痛、壓覺刺激促進肌肉收縮;通過一側肢體的抗阻運動來誘發出患側的聯合反應及共同運動,促進各關節的運動及加強肌力。②觀察組:本組運動療法在上述治療條件上介入新Bobath技術:以神經生理學、神經發育學、生物力學、運動發育學理論,針對有中樞神經系統損傷導致的姿勢張力異常、運動、功能障礙者進行個性化評定與治療的一種技術。a.癱瘓側肩胛帶下降,由背闊肌、胸大肌、胸小肌、痙攣及縮短影響所致,放松肩部周圍肌張力過高的肌肉,調整肩胛的異常姿勢,改善肩后縮及下沉,調整肌纖維沿抗重力方向的走行以提高肌肉活動,提高肩胛帶周圍動態活動產生的穩定性控制[4],患者采取坐位,治療師位于患者偏癱側,內側手固定于肩胛下角 , 外側手位于患側的腋下,握住胸大肌,雙手蚓狀抓握固定整個肩胛帶,做上下內收肩胛骨動作,促通胸大肌、斜方肌、前鋸肌、菱形肌等肌肉的活動,調整肌纖維的排列,調整肩胛骨力線;端坐位下雙上肢置于后方、在患者協同下引起胸廓向前后緩慢地進行細微的節段運動,獲得前鋸肌與菱形肌的協調同時運動、提高癱瘓側肩胛骨穩定性;治療師輔助下雙上肢上舉前伸位,調整骨盆胸廓向左右、前后活動的節段運動中提高脊柱的抗重力伸展,提高肩胛骨的動態穩定性。b.利用關鍵點對線:通過調整姿勢張力來促進正常的姿勢反應及運動的身體,如近端的肩胛帶、上臂,遠端的手掌、手指等,對姿勢肌緊張過高的部位進行手法放松,逐漸牽伸痙攣肌,恢復屈伸肌的初長度,患者仰臥位,頭部墊高患者可視患手,治療師一手固定患手掌指關節并充分背伸,另一手反復向頭方向擠壓關節,然后治療師雙手握住患手讓患者跟隨治療師做掌指關節的反復屈伸。b.治療師握住患手做屈肘屈肩上舉外展外旋動作前臂旋后、肘關節伸展時,抑制全身屈曲模式,促進全身伸展模式[5-6]。c.改善核心控制,促通肩胛帶:坐位將雙側上肢外展外旋、肘伸展、前臂旋后、五指張開支撐于身體兩側,再通過自身的重心左右(前后)轉移來主動牽伸患側手的痙攣肌群,促進肩胛帶的內收及活動性的負重,利用手接觸指向性反應、向心性感覺感覺輸入與恢復識別;患者站立位,治療師一手托住患側上肢肘關節,一手握住肩胛下角,囑咐患者反復足尖站立,改善兩側腰腹部骨盆的核心控制,影響肩胛帶上舉,用手指按住肌肉的一側形成穩定性產生肌肉活動,防止肩胛帶下降。d.利用感覺知覺系統誘導夠取運動,患者取坐位或站立位,患肘在屈曲姿勢下,治療師一手固定患手于患肩部,一手擠壓肱三頭肌肌腱處,促通肱三頭肌的向心離心運動以激活肱三頭肌[7],增加本體感覺的反饋而強化運動學習。
1.3 評定標準 2組患者康復治療前后采用簡化Fugl-Meyer(Fugl-Meyer motor assessment,FMA)評分、改良Barthel指數(Modified Barthel index,MBI)評分、改良Ashworth量表(Modified Ashworth spasticity scale,MAS)評分評定。采用改良Ashworth量表評分評定上肢屈肘伸肘肌群、屈腕伸腕肌群的痙攣狀態,因腦卒中患者偏癱上肢均以屈肌痙攣為主,故本數據采集均以偏癱上肢屈肘肌群作為肌張力狀態研究指標;0級無肌張力增加,1~4級痙攣程度逐漸增加,該評分將肌張力由低至高分為0~5分。簡化Fugl-Meyer上肢運動功能評定包含33項內容,依照患者表現情況每項再劃分成 0分、1分、2分,滿分為66分[8],得分越高表示運動功能越好。改良Barthel指數包括10項內容,滿分為100分,評分在60 分及以上者是日常生活能基本自理;40~59分則是中度功能障礙,基本日常生活部分無法獨立完成,需依賴他人的協助;20~39分是重度功能障礙,生活大部分無法自理,明顯依靠他人,低于20分為極重度功能障礙,日常生活需要完全依靠他人[9-17]。初次評估在治療前的24h內展開, 再次評估于治療后12周。所有評估均由同一位受專業培訓的康復醫師在雙盲情況下完成。
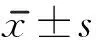
2 結果
治療12周后,2組FMA及MBI評分均較治療前明顯提高(均P<0.05),且觀察組高于對照組(均P<0.05);2組MAS評分均較治療前明顯降低(均P<0.05),且觀察組低于對照組(P<0.05)。見表1。
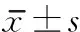

組別n時間FMAMBIMAS觀察組60治療前28.76±4.6940.98±2.372.74±0.43治療后56.23±6.65ab70.53±4.91ab1.54±0.42ab對照組60治療前29.33±5.2440.57±2.322.85±0.62治療后42.29±8.36a65.60±4.68a2.51±0.42a
與治療前比較,aP<0.05;與對照組比較,bP<0.05
3 討論
新Bobath建立在傳統Bobath基礎之上,在理論方面有運動控制理論、可塑性理論、運動再學習理論,身體圖式理論,生物力學、運動發育等為依據。隨著康復治療不斷發展完善中,新Bobath技術發展更新為影響張力性姿勢、誘導姿勢模式及活動性負重、改善核心穩定、近端穩定性、選擇性運動、觸變性、關健區及任務解決型方法等治療技術,體現了對運動控制障礙的基本技術不同。
在本次研究中,對照組行常規運動療法,觀察組在對照組的基礎上介入新Bobath技術。結果表明,兩組患者康復治療12周后,MAS、FMA、MBI均較康復治療前提高,觀察組的改善高于對照組,新Bobath技術介入治療對偏癱上肢功能康復的臨床療效更佳。由于偏癱上肢痙攣的影響,肩胛骨的上回旋體位很難維持住,而上回旋體位對于患者上肢運動功能的恢復有著關鍵性作用,因肩胛骨處于上回旋位時,肩峰也會相應上旋,可避免上肢向上舉過程和肩峰之間的撞擊,減少肩部的損傷,有利于加快患者的康復[10-11];前鋸肌、菱形肌、肩胛提肌和斜方肌等在腦卒中急性期時會由于弛緩,而導致肩后縮和下沉,然后使肩盂對肱骨頭的被動穩定機制遭到變化,以上都易導致肩關節形成半脫位情況[12];并且腦卒中患者的岡上肌、岡下肌、小圓肌、肩胛下肌等在弛緩期也非常容易由于重力作用或者各種拉力作用以及不適當的良肢位擺放的原因而受到損傷[13]。觀察組患者在核心肌群康復治療的時,運用新Bobath技術重點是強調肩胛骨的穩定性康復,與此同時加強前鋸肌和斜方肌的選擇性控制訓練,可促進運動過程中肩胛的上抬,防止上肢在上舉過程與肩峰之間的撞擊,降低肩部的再次受傷,利于上肢運動功能改善[14-15],最大程度地促進患者的恢復。
Bobath技術強調患者學習運動中的感覺,學習基本姿勢與基本運動模式,將患者作為整體進行治療,逐步過渡到日常生活動作的訓練,從而取得較好的康復效果[16],值得臨床推廣及借鑒。本研究仍需加大樣本的隨機對照研究,進一步完善遠期效果的動態觀察。

