PDCA循環方法在腎內科醫囑差錯管理中的應用
趙一鳴,王曉玲*,陳 植,張佳麗,魏京海,劉小榮
0 引言
醫囑審核是三甲等級評審中對臨床藥師的重要考核指標之一,在《醫療機構藥事管理規定》第20條,明確提出“實施處方和用藥醫囑點評與干預”[1]。病區工作的臨床藥師,為了保證住院患者用藥安全、有效、經濟,應開展一系列藥學服務。對醫囑實行事后審核,發現問題及時與醫師溝通,存在一定滯后性。PDCA循環包括Plan(計劃)、Do(執行)、Check(檢查)、Action(行動)4個階段,是質量持續改進的重要工具[2-3]。為深化藥學服務,2017年9月,我院腎內科引進PDCA循環,用于醫囑審核工作,減少醫囑差錯,減少用藥風險,已取得較好成效,現報道如下。
1 資料與方法
1.1 資料來源 對腎內科醫囑執行時間基線掃描,包括上級醫生根據患兒病情變化調整該患兒當天醫囑(長期醫囑、臨床醫囑)起始時間,管床醫師與上級醫師討論病情調整醫囑持續時間,管床醫師醫囑錄入時間,管床醫師交給護士審核/處理醫囑時間。再分別統計PDCA前和循環3個月后的醫囑差錯。
1.2 方法
1.2.1 計劃階段(Plan) 包括3個步驟:①基線掃描,分析現狀,提出問題。②圍繞醫囑,分析醫囑開的晚(出院醫囑晚于9∶00,住院醫囑晚于9∶30)的各種原因,并找出主要原因。③制定措施,提出行動計劃。
1.2.2 實施階段 藥學部、護理部、腎病科選派6人組成PDCA管理小組,承擔醫囑持續性改進的管理工作。醫囑問題管理的實施包括:①將臨床藥師引進流程。醫師開醫囑后,電腦錄入醫囑,臨床藥師審核,然后由臨床藥師將醫囑遞交護士。嚴格要求出院醫囑遞交時間為9∶00,超過9∶00沒有遞交出院醫囑的,次日早交班給予點名批評。②組織管床醫師進行腎內科用藥相關知識的培訓,并把新輪轉2周內的醫師作為高風險人群進行重點培訓,利用早交班時間,將腎內科常用藥物分為20部分內容依次學習。③提醒各位主治醫師,先看出院醫囑,再看在院醫囑。④每天8∶50提醒各位醫師加快請示醫囑。常規是排隊請示上級醫師改醫囑,如果手里有出院醫囑,此患兒醫囑可提前請示,其他醫囑需排隊等待。
1.2.3 檢查階段(Check)和處置階段(Action) 根據計劃和目標,檢查取得的成效,及時發現和總結實施中的問題和教訓。每天檢查住院醫師是否將醫囑交給藥師;臨床藥師指出醫囑問題后是否與上級醫師溝通或及時改正;臨床藥師是否還有沒有發現的問題;管床醫師每天是否能按時間要求,9∶00處理完出院醫囑,9∶30處理完住院醫囑。
為取得更好的持續改進效果,制定反饋方案:①每天反饋:臨床藥師將醫囑遞交護士,如存在醫囑問題,護士及時與臨床藥師溝通,以便統一標準。②每周總結:臨床藥師將1周發現的問題,在第2周周一早上匯報,提醒各位醫師注意。如發現某位醫師出院醫囑時間經常晚于9∶00,改變只提醒的管理方式,由該醫師負責去藥房拿出院帶藥。
2 結果
2.1 開醫囑時間測算 按照上述時間點,測算醫師是否合理利用時間。選取2017年9月18-29日共2周,每天上午2 h (8∶00~10∶00),包括腎內科病房15名住院醫師,見表1。
2.2 醫囑問題原因調查 醫囑問題的主要原因是新進人員缺少培訓和專業知識不足,見表2。
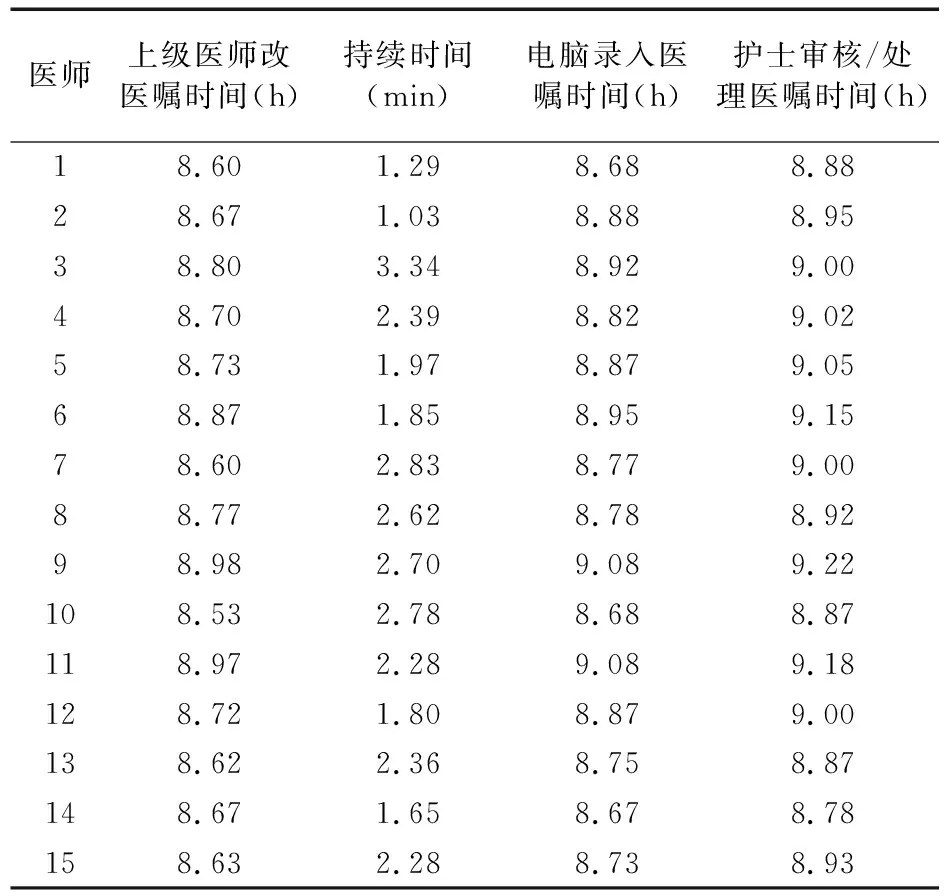
表1 腎內科醫囑時間測算
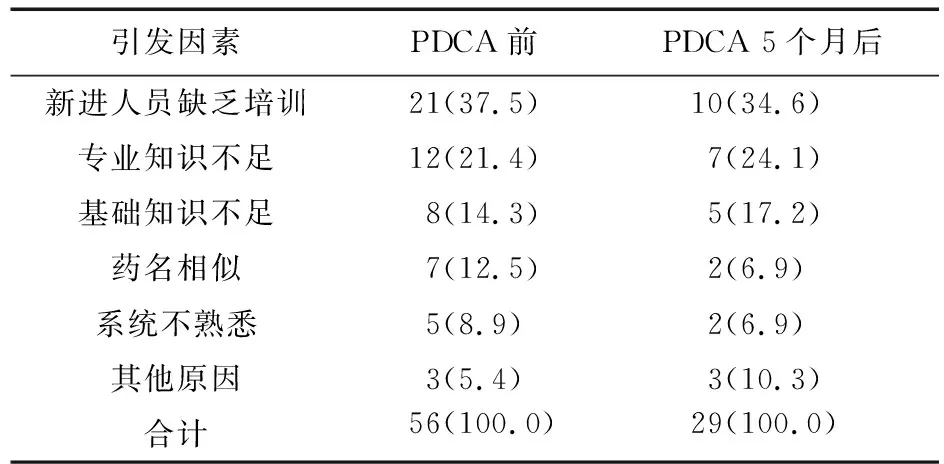
表2 醫囑問題原因分析(例,%)
2.3 PDCA循環用于醫囑審核的干預效果 經過2017年9-12月共4個月的PDCA循環管理,臨床藥師參與腎內科病房醫囑實時審核。分別統計臨床藥師參與前1個月與PDCA閉環后1個月醫囑的差錯情況,見表3。

表3 PDCA管理后醫囑差錯率變化
3 討論
國外臨床藥師參與患者治療管理,在減少用藥差錯方面發揮了積極作用[4]。在資源豐富的病房,臨床藥師更有利于藥物優化配置。循證結果顯示,兒科用藥醫囑問題與成人類似,積極干預能大大降低醫囑差錯率,其中主要是臨床藥師干預,此外,還有臨床電子醫囑(CPOE)、條形碼給藥(BCMA)等形式,對用藥種類多、復雜的重癥病房效果更明顯[5]。
醫囑審核是藥師工作的重點內容,如PIVAS藥師對醫囑的審核[6]。臨床藥師深入臨床,同樣關注醫囑問題,有報道,其與病房藥師共同參與醫囑審查工作[7]。我院臨床藥學起步較晚,臨床藥師審核醫囑多為事后審核,發現問題再與醫師溝通,由于此時多數醫囑已執行,不能保證用藥安全。PDCA前,上級醫師兼任審核醫囑,管床醫師改醫囑后,不能全部復核。護士僅對輸液配伍部分把關,均不能保證醫囑正確率。PDCA循環管理方法將臨床藥師引入流程,實時審核醫囑問題。
腎內科共有40張病床,月入患兒150人次,一般患兒用藥醫囑為20~30條,嚴重者可達70~80條,甚至上百條。基線掃描顯示,上級醫師改醫囑時間平均值都在9∶00以前,從改醫囑到交給護士,大概需要20 min,個人差異原因為住院醫師排隊的先后。醫囑的持續時間與患兒病情密切相關,也與管床醫師對患兒熟悉程度相關。上述基線交給護士時間均在9∶30以前,距要求的9∶30前開完還有一段距離。但在之前工作中,此項內容不能按時間要求完成,可能的原因有:①護士發現問題后與醫師對話,醫師往返于醫生辦公室和護士站之間,時間久、效率低。②有出院帶藥的管床醫生沒有優先給上級醫師審查,而是拖在后面與不出院患兒一起呈報上級醫師;③錄入醫囑后沒有及時交給護士審核,而是忙著給患兒做檢查。
醫囑問題的原因分析,大部分是缺少培訓和專業知識不足,考慮與病房用藥過于“專業化”有關。住院醫師每隔2~3個月會有一次人數較多的換班,在換班初期,加強住院醫師的培訓十分必要。臨床藥師平時在病房,隨時回答醫護人員的用藥問題,然后根據醫師對專業知識的掌握不斷更新培訓內容[8],同時培訓增加復習環節,復習上次的藥物,與臨床協商下次講解的藥物[9]。
隨著臨床藥師審核醫囑走上正軌,醫囑問題大幅度減少。通過PDCA循環,醫護藥間形成了團結合作的和諧氛圍,且能共同解決工作中的問題,互相配合,不僅深化了藥學服務,還提高了醫療質量。在臨床藥師的基礎上,還將考慮引入信息化手段,利用合理用藥監測軟件,發現不合理醫囑,在審核中提示,從多方面減少用藥差錯[10]。

