左旋甲狀腺素片對妊娠合并亞臨床甲減孕婦母嬰結局的影響
張茹茹,李帥
1.棗礦集團中心醫院內分泌科,山東棗莊 277000;2.棗礦集團中心醫院感染疾病科,山東棗莊 277000
近年來,妊娠期甲狀腺疾病成為內分泌學界及婦產科的研究熱點,妊娠期亞臨床甲狀腺功能減退(簡稱亞臨床甲減)的發病率呈上升趨勢,流行病學調查結果顯示,國外亞臨床甲減的發生率為2.2%~2.3%[1-2],而國內的發生率達5.32%[3]。既往研究表明亞臨床甲減對母嬰均有一定的危害,可能會增加妊娠子癇、妊娠期高血壓、糖尿病、貧血等并發癥的發生率,造成胎兒早產、低體重、智力及運動功能發育遲緩,但目前對亞臨床甲減與不良妊娠結局之間的關系的研究尚無定論。左旋甲狀腺素片是目前治療妊娠期亞臨床甲減的首選藥物,具有半衰期長、藥效持久、對胎兒影響小等優點。該研究選擇2016年8月—2018年8月在該院分娩的亞甲減產婦97例為觀察對象,根據患者意愿及醫囑依從情況分為左旋甲狀腺素片治療組和未治療組,旨在探討左旋甲狀腺素片治療妊娠合并亞臨床甲減的臨床療效及對母嬰結局的影響。
1 資料與方法
1.1 一般資料
該研究經醫院醫學倫理學委員會批準同意,選擇該院確診(孕12周內)并分娩的97例妊娠合并亞甲減的孕產婦為觀察對象,所有納入病例對本研究均知情同意,且符合以下診斷標準:妊娠早期促甲狀腺激素(TSH)>2.5 uIU/mL,游離甲狀腺素(FT4)正常;妊娠中、晚期 TSH>3.0 uIU/mL,FT4正常。排除有甲狀腺疾病手術史、甲狀腺過氧化物酶抗體(TPOAb)陽性及雙胎或多胎妊娠者。根據是否接受左旋甲狀腺素片治療分為治療組50例和未治療組47例,治療組年齡 22~43 歲,平均(27.8 ±5.3)歲;孕周 38~41 周,平均(39.0 ±1.1)周;孕次 1~4 次,平均(1.6±0.2)次。 未治療組年齡 23~41 歲,平均(26.8±4.7)歲;孕周 38~42 周,平均(39.5±0.9)周;孕次 1~4 次,平均(2.0±0.3)次。 兩組孕產婦的年齡、孕周、孕次等資料的基線水平比較,差異無統計學意義(P>0.05)。
1.2 治療方法
治療組患者于確診后及時給予左旋甲狀腺素片 (進口藥品注冊證號:H20140052)治療,起始劑量根據TSH水平確定:TSH 為 2.5~5.0 mIU/L 者為 50 μg/d;TSH 水平為5.0~8.0 mIU/L 者為 75 μg/d;TSH 水平大于 8.0 mIU/L 者為100 μg/d[4]。每2~6周復查甲狀腺功能,依據臨床癥狀及TSH結果調整左旋甲狀腺素片用量,使TSH控制在目標范圍內(孕早期:0.1~2.5 mIU/L;孕中期:0.2~3.0 mIU/L;孕晚期 0.3~3.0 mIU/L)。
1.3 觀察指標及檢測方法
①甲狀腺功能:患者于晨起抽取空腹肘靜脈血3 mL,室溫下靜置1 h后,3 000 r/min離心10 min后取上清液,采用免疫熒光法測定TSH水平,放射免疫法檢測FT3、FT4及TPOAb水平;②母嬰結局:記錄兩組孕產婦妊高癥、妊娠貧血、妊娠糖尿病、流產、早產、胎兒宮內窘迫、胎兒生長受限的發生情況。
1.4 統計方法
采用SPSS 19.0統計學軟件對所有數據進行統計分析,計量資料以(±s)表示,組間比較行t檢驗;計數資料以[n(%)]表示,行 χ2檢驗;P<0.05 為差異有統計學意義。
2 結果
2.1 兩組患者不同孕月TSH水平變化兩組患者入組時的TSH水平比較
治療組患者孕2~9月的TSH水平均顯著低于未治療組,差異有統計學意義(P<0.05)。 見表1。
表1 兩組患者不同孕月TSH水平變化[(±s),mIU/L]

表1 兩組患者不同孕月TSH水平變化[(±s),mIU/L]
組別 入組 2個月 3個月 4個月 5個月 6個月 7個月 8個月 9個月治療組(n=50)未治療組(n=47)t值 P值8.71±2.42 8.43±3.02 0.505 0.614 2.48±0.53 8.97±2.76 15.461 0.000 0.64±0.19 8.33±3.56 16.240 0.000 1.21±0.36 9.10±3.02 18.783 0.000 2.02±0.57 9.12±3.44 15.417 0.000 2.13±0.39 9.57±3.12 17.977 0.000 2.33±0.75 9.17±3.76 16.528 0.000 2.54±0.63 9.15±3.68 17.190 0.000 2.67±0.70 9.67±3.75 15.670 0.000
2.2 兩組患者妊娠結局比較
治療組患者妊娠貧血、妊娠糖尿病、早產及胎兒生長受限等的發生率顯著低于未治療組,差異有統計學意義(P<0.05);兩組患者妊高癥、流產、新生兒窘迫的發生率比較,差異無統計學意義(P>0.05)。 見表 2。
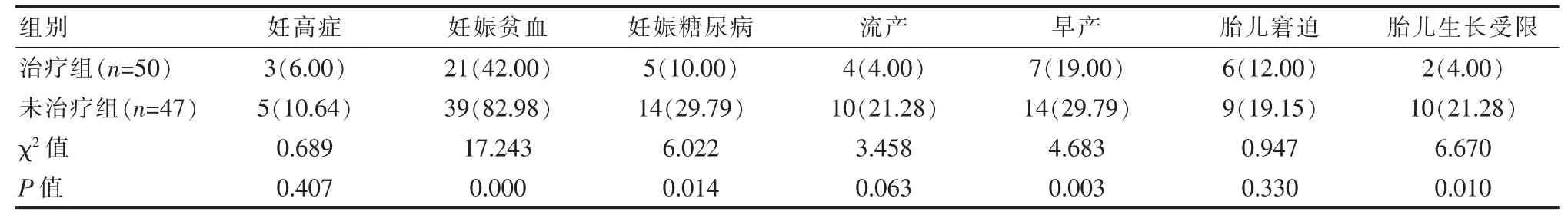
表2 兩組患者妊娠結局比較[n(%)]
3 討論
甲減為內分泌科常見疾病,其發病是由于甲狀腺激素合成減少、生物效應不足或缺乏引起的甲狀腺功能減退性疾病。甲減或亞臨床甲減在妊娠婦女中的發病率呈逐年上升趨勢,已引起內分泌科和婦產科醫師的廣泛關注。國外有研究表明妊娠合并亞甲減會影響胎兒神經智力發育[5];蔣小芒等[6]的研究結果顯示,左旋甲狀腺素治療組的妊娠高血壓、糖尿病、早產、羊水異常、胎膜早破、產后出血的發生率(依次為 2%,20%,2%,6%,6%,2%)均低于未用藥治療組 (依次為 20%,45%,15%,22.5%,30%,15%);周臣敏等[7]對320例孕早期孕婦進行甲狀腺功能篩查,并對篩查出的34例亞臨床甲減患者進行藥物干預治療,結果發現治療組早產、胎兒生長受限的發生率(均為0.0%)均明顯低于未治療組(21.4%,14.3%);馮雙苗等[8]通過與正常妊娠組和合并亞臨床甲減且行藥物治療組的比較發現,合并亞臨床甲減但未治療組的妊高征、早產、貧血、胎兒窘迫、死胎、圍產兒低體重發生率(依次為14.8%,22.2%,29.6,22.2%,14.8%,22.2%)均高于前兩組。 該研究結果顯示:口服左旋甲狀腺素片的治療組患者妊娠貧血、妊娠糖尿病、早產及胎兒生長受限等的發生率 (依次為42.00%,10.00%,19.00%和4.00%)均顯著低于未治療組(依次為 82.98%,29.79%,29.79%和 21.28%)(P<0.05),而兩組患者妊高癥、流產、新生兒窘迫的發生率比較,差異無統計學意義(P>0.05)。提示左旋甲狀腺素片能顯著降低患者妊娠貧血、妊娠糖尿病、早產及胎兒生長受限的發生率,改善母嬰結局。該研究結果與上述研究有所不同之處主要表現在妊高癥、胎兒窘迫方面,這可能與病例的選擇、樣本數量的大小以及不同醫院醫護人員的經驗、水平不同相關。
血清TSH水平是診斷和治療亞臨床甲減的最重要的實驗室指標,具有較高的靈敏度和特異性,其水平在正常孕婦整個孕期內也會有波動,原因是TSH與人絨毛膜促性腺激素(hCG)有相似的結構單位,妊娠早期母體血清hCG水平逐步上升會刺激機體TSH受體增加TSH的分泌,而妊娠中后期,隨著hCG水平的降低,孕婦血清TSH會隨之升高[8]。對于合并亞臨床甲減的患者其體內TSH的水平也呈相同的變化趨勢,因此在治療中應根據患者的臨床癥狀和TSH水平的變化調整左旋甲狀腺素的用量,使TSH水平維持在目標范圍內。該研究通過對兩組患者妊娠不同月份的TSH水平進行動態監測發現,左旋甲狀腺素片規律口服一個月后,妊娠合并亞臨床甲減患者的水平即可降至2.5mIU/L以下,隨后的2~9個月內根據患者TSH水平調整左旋甲狀腺素片用量,可使TSH水平控制在目標范圍內,而未服用左旋甲狀腺素片治療患者的TSH水平在整個孕期內均顯著高于治療組,說明左旋甲狀腺素片可顯著降低妊娠合并亞臨床甲減患者的TSH水平,使其維持在目標范圍內,可獲得滿意的臨床效果。
綜上所述,左旋甲狀腺素片可顯著降低妊娠合并亞臨床甲減患者的TSH水平,使其維持在目標范圍內,并能降低妊娠貧血、糖尿病、胎兒早產及生長受限的發生率,改善母嬰結局。

