無痛分娩對產婦產程、妊娠結局及產后出血發生率影響分析
但加容
(樂山市井研縣婦幼保健院,四川 樂山 613100)
分娩是一個自然、健康、正常的過程,但在具體的分娩過程中,產婦需承受巨大疼痛,家庭因素、疼痛、恐懼、焦慮等不良情緒不利于產婦正常分娩。臨床提倡自然分娩,因為自然分娩的傷害以及創傷性小,但是部分產婦由于不能承受分娩疼痛,故往往會選擇剖宮產,增加了產后出血率,故如何減輕產婦疼痛,對于改善妊娠結局意義重大[1]。鑒于上述研究背景,本文選定本院產科收治的90例產婦研究,旨在于為產婦提供一種舒適、安全的分娩方式,做出如下匯報。
1 資料與方法
1.1 一般資料
選取2016年9月~2018年9月本院產科收治的產婦90例作為研究對象,根據入院順序奇偶性將其分為對照組與研究組,各45例。其中,研究組年齡22~42歲,平均年齡(32.62±4.16)歲,孕周38~42周,平均孕周(40.06±0.99)周,文化程度:初中及以下8例、高中22例、大專及以上15例,BMI(身體指數)19~26 kg/m2,平均BMI(22.06±1.98)kg/m2,ASA分級:Ⅰ級28例、Ⅱ級10例、Ⅲ級7例;分娩次數1~3次,平均分娩次數(2.02±0.62)次;對照組年齡23~40歲,平均年齡(32.27±4.14)歲;孕周39~42周,平均孕周(40.09±0.94)周,文化程度:初中及以下10例、高中21例、大專及以上14例,BMI在20~26 kg/m2,平均BMI(22.09±1.91)kg/m2,ASA分級:Ⅰ級25例、Ⅱ級12例、Ⅲ級8例;分娩次數2~3次,平均分娩次數(2.08±0.61)次。兩組年齡、BMI、孕周、文化程度、ASA分級、分娩次數等一般資料比較,差異無統計學意義(P>0.05)。納入標準:①均為單胎妊娠。②患者、家屬于研究前均知情,并閱讀、簽字“知情同意書”。③醫院倫理委員會同意、批準。排除標準:①多胎妊娠者。②存在精神疾病、智力障礙、聽語障礙者。③存在相關家族遺傳史、生理疾病者。④存在順產、麻醉禁忌癥者。⑤合并心力衰竭、呼吸衰竭、惡性腫瘤者。
1.2 方法
1.2.1 對照組:進行臨床常規分娩,不適用任何鎮痛藥物。
1.2.2 研究組:根據產婦具體分娩情況,進行持續硬膜外神經阻滯,如果產婦宮口開至3 cm,采納硬膜外穿刺,成功穿刺后將3~4 cm的硬膜外導管向頭端留置,成功置管后,予以3 mL 1%的利多卡因(國藥準字H11020558;北京市永康藥業有限公司生產;規格:2 ml:40 mg)作為試驗量,5 min后若患者無不適,則予以20 mg羅哌卡因(國藥準字H20100103;AstraZeneca AB生產;規格:20 mg/10 mL)、5 ug舒芬太尼(國藥準字H20054172;宜昌人福藥業有限責任公司生產;規格:1 mL:50 ug)、10 mL 0.9%的氯化鈉溶液作為首量,直至產婦宮縮痛消失后,連接鎮痛泵進行持續麻醉,直至宮口開大,則可停止用藥,娩出胎盤后,再次進行給藥,而后拔出導管。
1.3 觀察指標
1.3.1 產程:包括第一、第二、第三產程。
1.3.2 疼痛程度:以VAS(視覺模擬自評量表)評估所有研究對象疼痛程度,0分代表無疼痛,1~3分代表疼痛輕度,4~6分代表疼痛中度,7~10分代表疼痛重度,分值越低,疼痛越輕[2]。
1.3.3 妊娠結局:主要從自然分娩、剖宮產兩方面評定。
1.3.4 產后出血率:產后2 h出血量在400 mL以上,或者24 h出血量在500 mL以上即可評定為產后出血[3]。
1.3.5 產婦滿意度:以科室自制的問卷調查表評估產婦滿意度,包括分娩技巧、方法、態度、效果四方面,采用百分之,≥80分為非常滿意、≥60分為一般滿意,<59分為不滿意,非常滿意、一般滿意之和,除以總例數,即為總滿意度。
1.4 統計學方法
采用SPSS 24.0統計學軟件對數據進行處理,計量資料以“±s”表示,采用t檢驗;計數資料以例數(n)、百分數(%)表示,采用x2檢驗,以P<0.05為差異有統計學意義。
2 結 果
2.1 兩組產程對比
第一、第二、第三產程:研究組顯著較對照組短,差異有統計學意義(P<0.05),見表1。
表1 兩組產程對比( ±s,min)
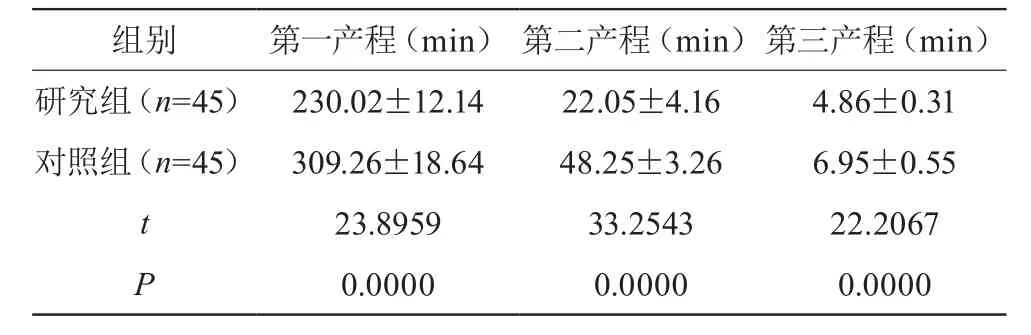
表1 兩組產程對比( ±s,min)
第一產程(min) 第二產程(min)第三產程(min組別 )研究組(n=45) 230.02±12.14 22.05±4.16 4.86±0.31對照組(n=45) 309.26±18.64 48.25±3.26 6.95±0.55 t 23.8959 33.2543 22.2067 P 0.0000 0.0000 0.0000
2.2 兩組疼痛程度對比
研究組8例無痛,占17.78%(8/45);20例疼痛輕度,占44.44%(20/45);15例疼痛中度,占33.33%(15/45);2例疼痛重度,占4.44%(2/45)。對照組0例無痛;6例疼痛輕度,占13.33%(6/45);18例疼痛中度,占40.00%(18/45);21例疼痛重度,占46.67%(21/45)。研究組疼痛程度顯著較對照組輕,差異有統計學意義(Z=31.5068,P=0.0000<0.05)。
2.3 兩組妊娠結局對比
研究組42例自然分娩,占93.33%(42/45);3例剖宮產,占6.67%(3/45)。對照組30例自然分娩,占66.67%(30/45);15例剖宮產,占33.33%(15/45)。研究組自然分娩率顯著較對照組高,剖宮產率顯著較對照組低,差異有統計學意義(x2=8.8889,P=0.0029<0.05)。
2.4 兩組產后出血率對比
研究組2例產后出血,出血率為4.44%(2/45);對照組12例產后出血,出血率為26.67%(12/45)。研究組產后出血率顯著較對照組低,差異有統計學意義(x2=7.5188,P=0.0061<0.05)。
2.5 兩組產婦滿意度對比
研究組產婦18例非常滿意,占40.00%(18/45);25例一般滿意,占55.56%(25/45);2例不滿意,占4.44%(2/45)產婦滿意度為95.56%(43/45);對照組12例非常滿意,占26.67%(12/45);19例一般滿意,占42.22%(19/45);14例不滿意,占31.11%(14/45),產婦滿意度為68.89%(31/45)。研究組產婦滿意度顯著較對照組高,差異有統計學意義(x2=10.9459,P=0.0009<0.05)。
3 討 論
產婦在分娩期間,由于宮頸擴張以及子宮收縮,陰道承受疼痛程度較重,極易導致產婦出現各種應激反應,明顯增加了分娩風險,疼痛嚴重的患者需行剖宮產分娩,明顯增加了產婦剖宮產率,剖宮產極易導致感染、產后大出血等并發癥,同時對子宮造成了不同程度的創傷,具有一定的局限性。分娩是一種正常的生理現象,但是卻給產婦帶來了極大的痛苦,因此采取針對性的、有效的措施減輕產婦分娩疼痛感,是婦產科醫護人員高度重視的內容。臨床有研究顯示:將近98%以上的產婦[4]。在分娩期間,存在不同成都焦慮、緊張等不良情緒,如果長期性處于不良情緒中,產婦機體中兒茶酚氨的分泌量會明顯增加,極易引發宮縮乏力,增加難產以及產后出血率。其次不良情緒會導致產婦血壓升高,降低子宮胎盤的血流量,胎兒宮內缺氧酸中毒的發生率會明顯增加。在醫學疼痛中,分娩疼痛的痛位位居第二,疼痛主要來源于胎兒經引道娩出以及子宮肌肉陣發性收縮,子宮平滑肌長期性收縮極易導致子宮肌層缺血,釋放大量致痛性物質,其次子宮、宮頸擴張、膨大會撕傷或者牽伸正常的盆腔結構,刺激神經末梢,痛感沿著交感神經以及感覺神經傳入到腹下叢、骨盆、宮頸旁、脊髓等。
近年來,隨著我國醫療科技的發展以及醫療服務模式的不斷改革,無痛分娩被逐漸應用于臨床,無痛分娩在臨床中又被稱為“分娩鎮痛”,具有適用范圍廣、藥效持久、方便、安全等特點,可有效減輕產婦焦慮、抑郁等不良情緒,增強生產信心,在生產過程中始終保持清醒狀態,對于分娩具有一定的積極意義。無痛分娩中根據產婦具體情況合理使用鎮痛藥物,本文采用舒芬太尼、羅哌卡因加生理鹽水稀釋,舒芬太尼脂溶性較強,鎮痛作用明顯,而羅哌卡因對神經傳導具有一定的阻斷作用,可有效避免產婦產后出血大出血,同時可促進宮縮,藥效維持時間較長,具有較高安全性,無痛分娩明顯減輕了產婦分娩期間的疼痛程度,提高了產婦耐受性,加快產程進展,明顯降低了產后出血以及剖宮產率,提高陰道分娩率,有效彌補了傳統分娩的不足,提高了分娩安全性。本研究示:研究組第一、第二、第三產程顯著較對照組短,研究組疼痛程度顯著較對照組輕,研究組自然分娩率顯著較對照組高,研究組產后出血率顯著較對照組低,差異有統計學意義(P<0.05)。在黎佩釗[5]研究中,產后出血率觀察組(無痛分娩)、對照組(常規分娩)分別是6.00%、22.00%,觀察組顯著較低,差異有統計學意義(P<0.05),與本研究結果一致,說明無痛分娩在產婦生產中的有效性、安全性,應當作為產婦生產理想的分娩方法。
綜上所述,分娩是一種受眾多因素影響、復雜的生理過程,產婦生產中采納無痛分娩,可有效縮短產程,減輕患者疼痛程度,降低產后出血率與剖宮產率,且操作簡單,對母嬰健康無危害,安全性更高,值得臨床信賴并進一步推廣。

