即刻種植唇側骨間隙移植自體碎骨的CBCT觀察研究
藺世晨 段少宇 楊 煉 孫丹丹 李 鑫 劉 航
(首都醫科大學電力教學醫院口腔科,北京 100073)
隨著社會的進步和人們觀念的提升,種植修復已逐漸成為治療牙齒缺失的首選方案。早在1976 年, Schulte等[1]首先實施了拔牙后同期植入種植體的術式, 他們稱之為“即刻種植”。即刻種植具有縮短臨床治療時間,減少手術次數,保持牙槽嵴的寬度和高度,維持原有的美學形態等優勢[2],已發展為常規的種植方式。但由于種植體與拔牙窩的形態并不一致,在種植體周圍尤其是唇側往往與骨板之間存在間隙,如果處理不當,很可能會影響種植修復的功能和美學效果。本研究使用中空鉆取種植位點的自體骨,碾碎后植入骨間隙,通過錐形束計算機斷層掃描(cone beam computed tomography,CBCT)觀察6個月后種植體周圍的骨量,評價該方法的臨床效果,以期為即刻種植的手術方式提供參考。
1 資料與方法
1.1 臨床資料
選擇2017年1月至2018年1月,于首都醫科大學電力教學醫院口腔科拔除不能保留的單顆前牙,并做種植修復的患者32人,共32顆患牙,年齡25~51歲,平均年齡(39.44±7.27)歲,其中男性17人,女性15人。
納入標準:(1)身體健康或控制良好的高血壓和糖尿病患者;(2)存在無法保留的單顆前牙;(3)術前CBCT顯示拔牙位點唇側骨板完整,拔牙窩底可用骨高度≥4 mm,Ⅱ或Ⅲ類骨質;(4)鄰牙無嚴重牙周病;(5)依從性良好者。
排除標準:(1)有未控制的全身系統疾病;(2)年齡未滿18歲及妊娠期女性;(3)薄齦生物型;(4)患牙存在急性根尖周病或中到重度牙周病;(5)嚴重的咬合關系紊亂、口腔衛生狀況不佳;(6)口服或靜脈注射雙膦酸鹽患者;(7)吸煙患者。
將全部患者按照性別分層隨機化分為試驗組和對照組,每組各16例。本實驗獲得了醫院倫理委員會的審核批準(批準文號:KY-2018-009-1),所有患者均簽署知情同意書。
1.2 材料與設備
微創拔牙刀、中空鉆(Helmut Zepf公司,德國),Bio-Oss Collagen(Geistlich公司,瑞士),種植機(W&H公司,奧地利),Ankylos種植系統(Dentsply公司,美國),CBCT(KaVo公司,德國)。
1.3 方法
1.3.1 試驗組手術方法
①局部麻醉下使用微創拔牙刀小心拔除患牙,最大限度保存拔牙窩唇側骨壁的完整,仔細搔刮拔牙窩,徹底清除炎性肉芽組織;②3%(質量分數)雙氧水和0.9%(質量分數)氯化鈉注射液反復沖洗拔牙窩;③參照鄰牙及對頜牙以修復為導向,使用中空鉆偏腭側鉆入預定深度,同時保證避免穿通唇側骨板;④從種植窩中取出自體骨柱,碾碎后置于0.9%(質量分數)氯化鈉注射液中備用;⑤繼續預備種植窩,植入直徑3.5 mm的Ankylos種植體,均位于骨平面下1 mm以上,植入扭矩≥30 N·cm,并保證唇側骨間隙≥1 mm,植入備用的自體碎骨,放置愈合帽或安裝臨時基臺行即刻修復;⑥拉攏縫合拔牙創(圖1)。
1.3.2 對照組手術方法
微創拔除患牙,處理拔牙窩,保證唇側骨間隙≥1 mm的前提下常規方法植入種植體于骨下1 mm,植入扭矩≥30 N·cm,唇側骨間隙植入Bio-Oss Collagen,放置愈合帽或安裝臨時基臺行即刻修復,拉攏縫合拔牙創。
1.3.3 術后醫囑
術后均囑兩組患者服用抗生素3~5 d,24 h內勿刷牙漱口,24 h后復方氯己定含漱液每日2次,含漱7 d,7~10 d拆線,3個月后行永久修復。
本研究中所有患者的手術均為筆者一人實施。

圖1 試驗組手術過程和永久修復效果Fig.1 Surgical procedure and final restoration of test group
A:labial view before tooth extraction;B: getting autogenous bone by trephine;C: columnar autogenous bone gotten from implant site;D: crushed autogenous bone;E: filling the gap with crushed autogenous bone;F: labial view after suture;G: 3 months after surgery, final restoration;H: 6 months after surgery.
1.4 評價方法
全部患者使用KaVo 3D eXam CBCT,在分辨率0.25、120 kV、5 mA條件下于術前、術后即刻和術后6個月時分別進行掃描,使用KaVo eXam Vision軟件進行測量并比較兩組患者術前和術后6個月牙槽嵴寬度和唇、腭側骨板高度的變化和差異。測量方法(圖2)如下:
①在KaVo eXam Vision軟件中將3次拍攝的頭顱影像的三維位置調整至一致。在矢狀視圖中,將兩側下頜骨升支的影像調整至重合,眼耳平面與水平面平行;在冠狀視圖中,將兩側眶下孔連線調整至與水平面平行。
②進入植入計劃屏幕,在全景視圖中,將上、下頜輪廓線調整至上、下頜切牙冠根分界處。然后在軸切片視圖中,調整各個焦點使牙弓曲線位于牙槽嵴頰舌向的正中,便得到最終的全景視圖。
③在術前CBCT的最終全景視圖中,將軸切片的中心線置于待拔牙齒的中心軸線上,測量與鄰牙的距離并記錄,在得到的切面上測量牙槽骨的高度和寬度。
④根據記錄的軸切片的中心線與鄰牙的距離,在術后即刻和術后6個月CBCT的最終全景視圖中,將軸切片的中心線放置在與術前CBCT中相同的位置上,得到的切面即與術前CBCT的切面一致,然后在術后6個月CBCT的切面上測量牙槽骨的高度和寬度。
⑤由于腭側骨板并無明顯的解剖標志,本研究將鼻底最外側緣作為唇、腭側骨板高度測量的共同參照點,即從唇側牙槽嵴頂到鼻底最外側緣的距離為唇側骨板高度,從腭側牙槽嵴頂到鼻底最外側緣的距離為腭側骨板高度;唇、腭側牙槽嵴頂的連線即為牙槽嵴寬度。

圖2 CBCT影像測量方法Fig.2 Measuring method on CBCT image
A: sagittal view;B: coronal view;C: axial view;D: axial slice position;E: final panoramic map;F: final cross section;CBCT:cone beam computed tomography.
CBCT的拍攝和測量均由同一位經驗豐富的放射科醫師完成。測量時將同一患者術前和術后6個月的CBCT影像同時在兩部高清顯示器上打開,仔細確認兩次測量所取的切面及參照點為同一位置,每組數據測量3次,取其平均值(圖3)。
1.5 統計學方法
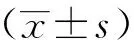
2 結果
2.1 臨床評價
本研究中,試驗組和對照組所有患者的性別、年齡、種植體使用情況比較,差異無統計學意義,詳見表1、2。

圖3 同時調整兩次CBCT影像Fig.3 Adjust two CBCT images simultaneously
CBCT:cone beam computed tomography.
全部32顆種植體臨床檢查均無動度,種植體周圍軟組織無明顯異常,患者無疼痛、麻木等感覺異常。
2.2 CBCT影像學評價
CBCT顯示,所有種植體骨結合良好,周圍無明顯透射影(圖4)。采用重復測量資料方差分析比較兩組間術前和術后6個月牙槽嵴寬度和唇、腭側骨板高度的變化,差異無統計學意義(P>0.05);組內術前和術后6個月相比,兩組牙槽嵴寬度和唇、腭側骨板高度,差異均存在統計學意義(P<0.05);尚不能認為時間和處理效應存在交互作用,即兩組治療前后的變化相同(P>0.05)。詳見表3~5。

表1 兩組患者的基本信息比較Tab.1 Comparison of patients’ information between the two groups

表2 兩組患者種植體使用情況比較Tab.2 Type of implants used by the two groups

圖4 試驗組和對照組在術前、術后即刻、術后6個月時CBCT影像學上的對比Fig.4 Comparison of CBCT image at preoperative, postoperative and 6 months later between the two groups
A: preoperative image of test group;B:immediate postoperative image of test group;C:image of test group after 6 months;D: preoperative image of control group;E: immediate postoperative image of control group;F:image of control group after 6 months;CBCT:cone beam computed tomography.

表3 兩組患者手術前后唇側骨板高度比較Tab.3 Comparison of the height of labial bone between the two groups before and after operation
Fgroup=2.958,Pgroup=0.096,Ftime=147.241,Ptime<0.05,Fgroup×time=1.276,Pgroup×time=0.268.

表4 兩組患者手術前后腭側骨板高度比較Tab.4 Comparison of the height of palatal bone between the two groups before and after operation
Fgroup=0.055,Pgroup=0.816,Ftime=240.336,Ptime<0.05,Fgroup×time=0.665,Pgroup×time=0.421.

表5 兩組患者手術前后牙槽嵴寬度比較Tab.5 Comparison of the alveolar width between the two groups before and after operation
Fgroup=0.591,Pgroup=0.448,Ftime=177.452,Ptime<0.05,Fgroup×time=2.121,Pgroup×time=0.156.
3 討論
即刻種植技術經過四十多年的發展,已經成為了一項成熟的技術,并且憑借其顯著的優勢,在臨床中得到了廣泛的應用。Lang等[3]對即刻種植開展了文獻回顧研究發現,即刻種植4年后種植體的生存率約為97.5%,與Jung等[4]報道的單冠修復的種植體5年的成功率96.8%相接近。張健等[5]通過對包含了1 316顆種植體的16個研究進行Meta分析,得到的結果是即刻種植與延期種植在前牙區種植體留存率、長期穩定性和長期牙槽骨吸收量上基本相當,但即刻種植在短期減輕牙槽骨吸收及術后牙齦美學方面優于延期種植。此外,大量的國內外文獻研究[6-7]也表明,即刻種植的成功率與延期種植相似。
然而,即刻種植的種植體周圍骨間隙的處理還存在爭議。Paolantonio等[8]研究認為即刻種植骨間隙在2 mm以內,不必用膜及骨移植材料。Covani等[9]未對骨間隙進行植骨,但發現間隙內有大量新骨形成并與種植體形成骨結合。Kan等[10]認為替代材料的植入與否,應取決于唇側骨板的厚度而不是缺損的大小,他們認為較厚的唇側骨板的吸收速度低于相對較薄的唇側骨板。而近年來的研究[11-14]絕大部分支持應該在骨間隙內植骨,否則不易維持牙槽骨的形態,獲得滿意的美學效果。如De Rouck等[11]認為拔牙創唇側骨壁,特別是束狀骨的吸收不可逆,需要用替代較慢的植骨材料填充間隙。Chen等[12]在30位患者前下頜植入即刻種植的種植體后,在骨缺損處隨機填入Bio-Oss骨粉、Bio-Oss骨粉與屏障膜復合物、單純的血塊(對照組),結果牙槽嵴垂直高度間的吸收差異無統計學意義,但水平寬度的吸收,對照組明顯大于試驗組。黃建生等[13]認為缺隙大于1 mm時,必須植骨和(或)采用引導骨再生術(guided bone regeneration,GBR),小于1 mm時,骨缺損12周內可完全修復。林野[14]經過多年即刻種植的臨床工作與研究,也支持即刻種植同期植入骨替代品維持軟硬組織形態的觀點。為了保證觀察對象的臨床效果和同質性,本研究的兩組患者在手術中均保證唇側骨間隙大于1 mm,分別植入自體骨或Bio-Oss Collagen后進行骨量的觀察對比。
即刻種植骨間隙的植入物多種多樣,包括自體骨、同種異體骨、異種骨、人工骨等[15]。Rebaudi等[16]用可吸收的含磺胺類藥的羥基磷灰石軟骨素材料充填臨床即刻種植的骨缺損區,對照組未做處理,4~6個月后,試驗組種植體被新的骨樣組織覆蓋67%,而對照組僅為34%。靳夏瑩等[17]2017年報道了1例使用富血小板纖維蛋白(platelet rich fibrin, PRF)聯合自體牙顆粒植入上前牙即刻種植骨間隙,結果種植體周圍骨再生良好,軟組織充足。而目前臨床應用最多的骨移植材料是Bio-Oss骨粉和Bio-Oss Collagen,眾多的文獻[18-20]已經證實了其在即刻種植中維持牙槽嵴骨量的作用。Bio-Oss Collagen由90%(質量分數)Bio-Oss松質骨顆粒和10%(質量分數)豬源性膠原組成,具有優異的骨引導性和可操作性,因此作為本研究對照組的植骨材料來使用。
在眾多的植入物中,自體骨不會引起免疫排斥反應,具備良好的骨誘導性、骨引導性,被稱為骨移植的“金標準”[21]。郭水根等[22]使用Bicon種植體在磨牙區行即刻種植,骨間隙植入自體骨,修復后平均觀察18.6個月,存留率100%,臨床效果良好。Noelken等[23]對33顆無翻瓣即刻種植并且植入自體骨的種植體進行了長達68個月的隨訪觀察,平均紅色美學標準評分(pink esthetic score, PES)從術前的10.7分略微提高到最后隨訪的11.7分,邊緣骨水平、生存率和美學結果保持穩定。鄭斌等[24]2017年報道了1例取上頜智齒拔除后腭側骨板,聯合PRF植入上頜切牙即刻種植唇側骨缺損處,CBCT顯示骨結合良好,唇側形成致密完整的骨板。本研究同樣是將自體骨植入骨間隙中,但自體骨的獲取方式是使用中空鉆從種植位點取出自體骨柱,碾碎后植入骨間隙內,這樣就可以充分利用種植窩洞內的骨,避免了開辟第二術區或者使用額外的人工骨替代材料,給患者造成額外的痛苦和經濟負擔。對于取骨量,可根據拔牙窩的大小選擇不同直徑的中空鉆,并可以通過控制鉆入深度來獲得臨床需要的量。該方法的難點在于對高速旋轉的中空鉆的掌控,需要小心把持,避免鉆頭打滑,以便從預定的位置和方向鉆入。本研究結果顯示雖然試驗組術后6個月牙槽嵴寬度和唇、腭側骨板高度均比術前有所減少,但減少的量和對照組相比差異無統計學意義,說明植入自體骨可以獲得和植入Bio-Oss Collagen相似的臨床效果。
目前很多研究涉及到牙槽骨三維形態的觀察,然而測量方法都不是特別理想。Suttapreyasri等[25]通過每一到兩周取印模翻制石膏模型,來觀察和測量使用PRF進行拔牙位點保存后牙槽嵴的變化與自然愈合組的差異。但石膏上是軟組織的輪廓,無法準確測量骨的形態。
更多的研究是利用軟件在CBCT影像上測量。如李蓓等[26]利用磨牙根分叉點為參照點定位同一患者不同時期所拍CBCT中的軸位,記錄由頰腭向斷層起點到觀測點的移動斷層數,由此在其他CBCT影像上進行轉移定位。趙麗萍等[27]報道臨床直接測量和CBCT測量兩種方法對拔牙位點保存后的牙槽嵴頂骨高度和寬度變化的評價基本一致。而在CBCT影像上測量的問題在于很難精確選擇解剖標志點和確定多次拍攝影像的同一測量切面。本研究為了減小測量誤差,同時在兩部高清顯示器上打開同一患者的兩次CBCT影像,先利用較明顯的解剖標志點將頭顱影像調整至同一位置,再仔細尋找相同的切面進行測量。由于調整影像和測量是在相鄰的兩部電腦上同時進行的,測量人員可以不斷地進行圖像對比,保證所選切面的一致性。
本研究使用中空鉆從種植位點取自體骨植入即刻種植骨間隙的方法便捷、臨床效果良好,減輕了患者的痛苦和經濟負擔,值得臨床推廣應用。本研究樣本量有限,遠期的臨床效果還有待觀察。

