窄帶成像放大內鏡指導靶向活檢對早期食管癌診斷的臨床價值*
蘇振華,王亮,魏思忱,魏新亮
(河北省滄州市中心醫院 消化內科,河北 滄州 061000)
食管癌是起源于食管黏膜上皮的惡性腫瘤,是消化科常見的惡性腫瘤之一,是全球第八大常見惡性腫瘤。我國是食管癌發病率較高的國家,進展期食管癌的5年生存率僅為10.00%~13.00%,所以食管癌的早期發現、早期診斷和早期治療是降低死亡率、提高生存率的主要策略。普通白光內鏡(common white light imaging,C-WLI)由于受圖像清晰度和放大倍數的限制,對早期食管病變的診斷存在一定局限性。因窄帶成像放大內鏡(magnifying endoscopynarrow band imaging,ME-NBI)是將內鏡窄帶成像技術(narrow band imaging,NBI)與放大內鏡(magnifying endoscopy,ME)結合的檢查方法,其通過觀察食管上皮乳頭內毛細血管袢(intrapapillary capillary loops,IPCL)來判斷食管病變的分期及浸潤深度。目前,早期食管癌的主要治療方式是內鏡下黏膜切除術(endoscopic mucosal resection,EMR)和內鏡黏膜下剝離術(endoscopic submucosal dissection,ESD)。本研究分析C-WLI指導下所取病理結果和ME-NBI指導靶向活檢病理結果,并與內鏡切除術后病理結果做對比,從而探討ME-NBI在食管早期病變中指導靶向活檢及判斷浸潤深度的價值。
1 資料與方法
1.1 一般資料
將2015年10月-2017年12月于我院就診經C-WLI檢查發現食管黏膜早期病變并取得病理的患者納入研究。排除標準:行胃鏡檢查存在禁忌者;C-WLI和(或)ME-NBI檢查未取病理者;存在心肺疾病或凝血異常不能行內鏡下治療者;進展期食管癌;患者及家屬不接受內鏡下治療者。本研究獲得滄州市中心醫院倫理委員會審批,入選患者均簽署知情同意書,本研究共入選患者91例。其中,男57例,女34例,年齡45~79歲,平均(61.74±10.80)歲。其中有4例病變因C-WLI和ME-NBI病理均為黏膜慢性炎癥,未行內鏡下切除,最終行手術切除87例。
1.2 方法
對可疑病灶在C-WLI檢查時取病理2或3塊,全部患者于2周內行ME-NBI精查,并指導靶向活檢取病理1或2塊。符合內鏡手術適應證的患者接受EMR或ESD手術,以內鏡下切除治療術后病理為金標準,比較C-WLI指導病理和ME-NBI靶向病理診斷早期食管癌的準確度。
1.3 設備
采用Olympus GIF-240或260型普通胃鏡,GIFH260Z型放大內鏡,主機為Olympus CV-260SL,內鏡燈光為CLV-260SL。鹽酸達克羅寧膠漿(揚子江藥業集團有限公司)。
1.4 內鏡下切除治療的適應證及禁忌證
國內較為公認的早期食管癌和癌前病變內鏡下切除的絕對適應證:病變局限在上皮層或黏膜固有層(M1、M2);食管黏膜重度異型增生。內鏡下切除的相對適應證:病變浸潤黏膜肌層或黏膜下淺層(M3、SM1),未發現淋巴結轉移的證據。內鏡下切除的禁忌證:明確發生淋巴結轉移的病變;一般情況差無法耐受內鏡手術者。內鏡下切除的相對禁忌證:術前判斷病變浸潤至黏膜下層,患者拒絕或不適合手術的患者[1]。
1.5 ME-NBI操作方法及觀察IPCL的分型
患者檢查前10~12 h禁飲食,15~20 min口服西甲硅油和鏈霉蛋白酶混合液,10 min前口服10 ml鹽酸達克羅寧膠漿咽部麻醉。由1位有經驗的醫師首先在C-WLI下觀察,然后對病變區用清水、祛泡劑沖洗食管黏膜表面,并依次轉換ME及NBI模式(ME-NBI)進行精查。IPCL分型依據INOUE等[2]在ME-NBI下的分型標準:Ⅰ型為正常IPCL結構;Ⅱ型IPCL口徑擴張和延長;Ⅲ型IPCL口徑擴張和延長較Ⅱ型更明顯,多為低級別上皮內瘤變(low grade intraepithelial neoplasia,LGIN);Ⅳ型與Ⅲ型的差別在于病灶處有血管增生,病理表現為高級別上皮內瘤變(high grade intra-epithelial neoplasia,HGIN);Ⅴ型在Ⅳ型的基礎上,IPCL的4個形態均發生明顯異常。根據異常程度又將Ⅴ型分為Ⅴ1~ⅤN 4種亞型。Ⅴ1提示為M1期食管癌;Ⅴ2提示為M2期食管癌;Ⅴ3提示M3/SM1期食管癌;ⅤN提示腫瘤浸潤至SM2期及以下。
1.6 病理結果
病理診斷包括炎癥或增生、LGIN、HGIN和癌。術前、術后病理采用盲法由同一位高年資病理醫師進行診斷。病理診斷以術后病理診斷為金標準。
1.7 統計學方法
采用SPSS 18.0統計學軟件對所得數據進行統計學分析,以內鏡下切除的病理結果為金標準,比較C-WLI指導病理和ME-NBI靶向病理對于早期食管病變的檢出差異。計數資料及單因素分析采用χ2檢驗,P<0.05為差異有統計學意義。
2 結果
2.1 入組病例總體情況
87例患者最終內鏡下切除標本病理結果顯示:早期食管癌48例,HGIN 19例,LGIN 20例。C-WLI指導下病理診斷結果:早期食管癌7例,HGIN 18例,LGIN 41例,炎癥或增生21例。ME-NBI靶向活檢病理診斷結果:早期食管癌42例,HGIN 22例,LGIN 23例。C-WLI、ME-NBI及術后病理結果見表1。C-WLI和ME-NBI診斷病理結果比較,差異有統計學意義(P<0.05)。LGIN、HGIN和食管早癌見圖1~3。
2.2 C-WLI和ME-NBI病理總體符合率比較
以內鏡切除術后病理為金標準,C-WLI病理的總體符合率為18.39%(16/87),ME-NBI靶向活檢病理的總體符合率為88.50%(77/87),差異有統計學意義(P<0.05)。

圖1 ME-NBI下Ⅲ型IPCL和病理結果Fig.1 Type III IPCL under ME-NBI and pathological findings
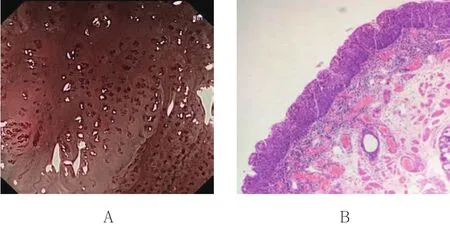
圖2 ME-NBI下Ⅳ型IPCL和病理結果Fig.2 Type IV IPCL under ME-NBI and pathological findings
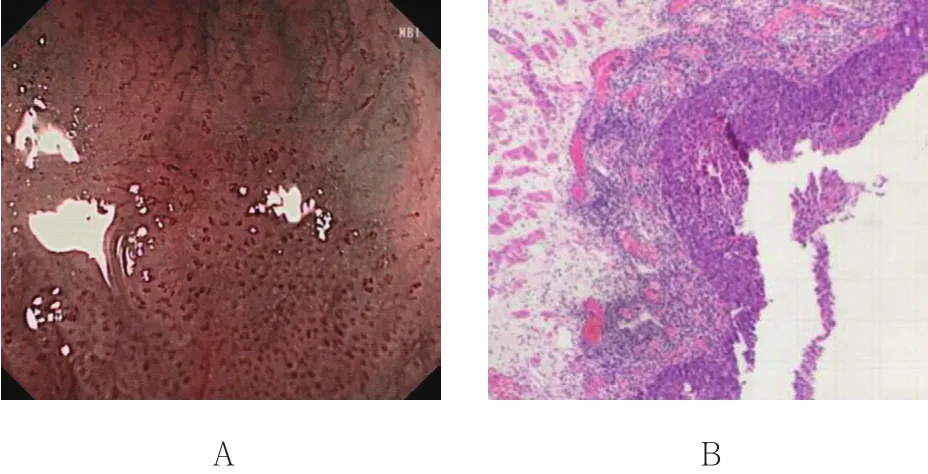
圖3 ME-NBI下Ⅴ型IPCL和病理結果Fig.3 Type V IPCL under ME-NBI and pathological findings
2.3 C-WLI和ME-NBI病理診斷早期食管癌和HGIN的一致性比較
2.3.1 診斷早期食管癌的比較 ME-NBI對早期食管癌的診斷有較高的靈敏度(87.50%)和特異度(100.00%),且ME-NBI診斷早期食管癌的準確度可達88.51%。本研究得出結果,ME-NBI靶向病理與C-WLI指導病理比較,在靈敏度、陰性預測值、準確度和Youden指數方面,差異均有統計學意義(P<0.05)。見表 2。
2.3.2 診斷早期食管癌和HGIN的比較 ME-NBI診斷早期食管癌和HGIN的靈敏度為92.18%,特異度為90.00%,準確度可達91.67%。ME-NBI靶向病理與C-WLI指導病理比較,在靈敏度、陰性預測值、準確度和Youden指數方面,差異均有統計學意義(P<0.05)。見表 3。
2.4 ME-NBI指導靶向病理與C-WLI指導病理的診斷進展情況統計
經C-WLI病理診斷的HGIN,其中的83.33%(15/18)進展為癌;LGIN中的78.04%(32/41)進展為癌或HGIN;炎癥或增生中的23.80%(5/21)進展為癌或HGIN。術后病理診斷的48例早期癌中,經ME-NBI靶向病理診斷的有6例HGIN經術后病理證實為早期癌,其余42例與術后病理相符合,符合率87.5%(42/48)。經ME-NBI靶向病理診斷為HGIN 22例患者中,有2例經C-WLI和術后病理均診斷為LGIN,考慮該處病變為局灶性HGIN,行活檢取材后已基本鉗除,所以術后標本為LGIN。
ME-NBI觀察有3例患者IPCL呈ⅤN型改變,考慮病變浸潤程度較深,為內鏡下治療的相對適應證,術前充分向患者家屬交待,如:內鏡切除后存在追加外科手術、放化療的可能性,征得患者家屬知情同意后行內鏡下切除,術后病理結果提示:黏膜下浸潤深度分別達450、550和800μm,評估患者一般狀況尚可,取得患者家屬同意后追加外科手術治療。
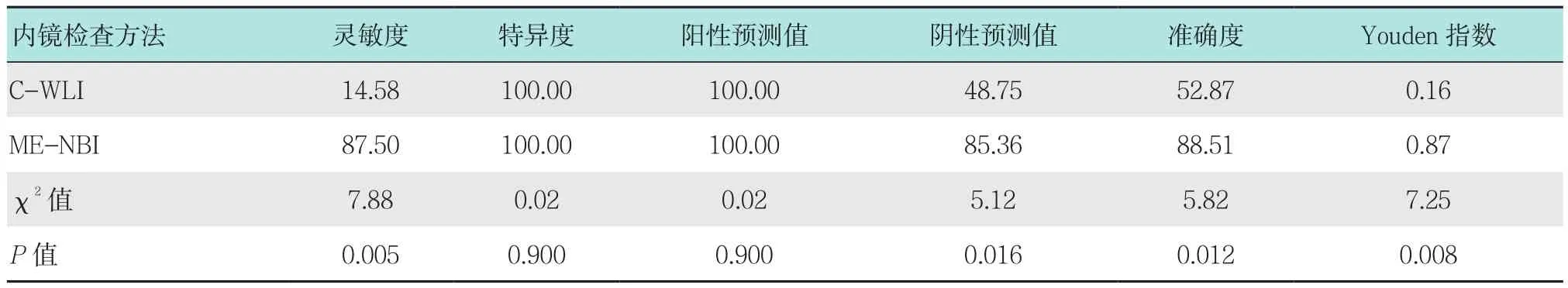
表2 C-WLI指導病理與ME-NBI靶向病理診斷早期食管癌的比較 %Table 2 Comparison of C-WLI guided pathology and ME-NBI targeted pathology diagnose early esophageal cancer %
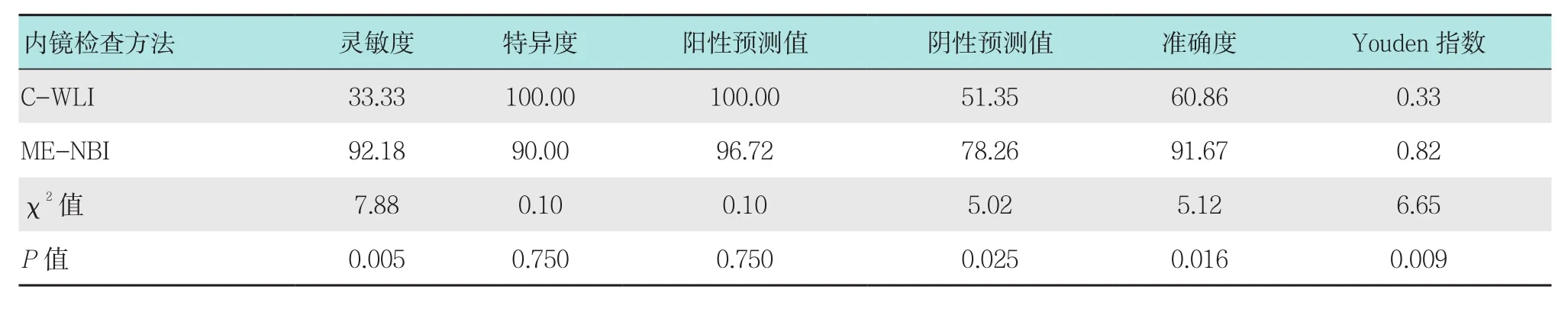
表3 C-WLI指導病理與ME-NBI靶向病理診斷早期食管癌和HGIN的比較 %Table 3 Comparison of C-WLI guided pathology and ME-NBI targeted pathology diagnose early esophageal cancer and high grade intraepithelial neoplasia %
3 討論
目前,90.00%以上的食管癌患者確診時已進展至中晚期,總體5年生存率小于20.00%。早期食管癌的內鏡下切除,可以取得與外科手術相當的效果,且患者創傷小、恢復快[3]。早期食管癌及癌前病變無特異性癥狀,普通內鏡觀察不易與食管炎癥相區別,且活檢陽性率較低[4]。而NBI系統通過增加光源中的濾光板(窄帶)干涉藍/綠濾光片,將寬帶光譜進行過濾、窄化,形成中心波長分別為415和540 nm、帶寬為30 nm的藍綠窄帶光波,從而提高了黏膜和黏膜下血管成像的對比度和清晰度,而放大觀察時更可充分顯示黏膜的形態、腺管開口特點和血管的走行。NBI技術結合ME技術對黏膜特征的觀察更為清楚,可提高早期食管癌的診斷準確性,指導治療方式的選擇[5]。本研究旨在通過比較ME-NBI靶向病理與C-WLI指導病理的差異,進一步說明ME-NBI在食管早癌診斷中進行精查的價值。通過ME-NBI觀察IPCL的特點,判斷病變浸潤深度,從而指導臨床手術方式的選擇。C-WLI對于可疑病灶的活檢需要多次活檢或取多塊活檢組織,CHOI等[6]曾報道,于病變處多次活檢或增加活檢數量可能導致病變處形成瘢痕,從而增加內鏡切除的手術難度。因此,本研究在ME-NBI指導下靶向活檢1或2塊,減少取材數量。診斷金標準的選擇和評價ME-NBI診斷早期食管病變價值的研究,需要與病理學結果對比,因活檢組織本身受取材大小,取材深淺的限制,不能完全反應實際情況[7]。莊潔等[8]報道,ESD術后食管早癌的檢出率明顯增加,ESD術能夠減少食管早癌的漏診,故本研究采用EMR或ESD術后病理為診斷金標準。
MUTO等[9]研究報道了多中心前瞻性隨機對照試驗結果,NBI的食管早癌檢出率明顯高于普通內鏡的檢查(97.00%和55.00%),早期診斷食管癌的敏感性和準確性分別是97.20%和88.90%。TAKAHASHI等[10]研究報道,通過NBI觀察IPCL的變化,區分食管黏膜的LGIN、HGIN及早期癌的敏感性、特異性及準確性,與普通內鏡下盧戈氏液染色的診斷無明顯差異。MOCHIZUKI等[11]研究顯示,NBI能夠提高ME對病變的診斷準確性,兩者結合有助于對早期食管病變的診斷。本研究結果顯示,ME-NBI指導靶向病理的診斷準確度,由C-WLI指導病理的18.39%(16/87)提高為88.50%(77/87),差異有統計學意義(P<0.05)。對早期食管癌和HGIN的診斷,本研究中,ME-NBI靶向病理與C-WLI指導病理的靈敏度分別為92.18%和33.33%,陰性預測值分別為78.26%和51.35%,準確度分別為91.67%和60.86%,Youden指數分別是0.82和0.33,差異均有統計學意義(P<0.05)。說明對食管黏膜早期病變應用ME-NBI行內鏡精查并指導靶向活檢,能夠明顯提高早期食管癌的診斷準確度。日本食道學會2012年頒布的“食管癌診斷和治療指南”[12]食管癌內鏡下切除的絕對適應證:病變局限在上皮層或黏膜固有層的T1a期食管癌,淋巴結轉移風險低,內鏡下切除可獲得根治。有研究報道[13],ME-NBI能夠顯著增強對IPCL的觀察效果,從而提高了腫瘤浸潤深度的診斷準確性。本研究結果顯示,ME-NBI觀察有3例患者IPCL呈ⅤN型改變,提示腫瘤浸潤至SM2期及以下,考慮病變浸潤程度較深,為內鏡下治療的相對適應證。充分交待病情并經患者家屬簽字后行內鏡下切除治療,術后病理提示病變浸潤較深,結合患者情況追加手術治療。李婷園等[14]所做Meta分析顯示,ME-NBI對評估早期食管癌浸潤深度的診斷準確性較高,可作為臨床術前診斷食管黏膜內癌的有效工具。本研究中,ME-NBI以INOUE分型為標準,于病變最重處指導靶向活檢,結果顯示IPCL分型與術后病理結果存在較高的符合率(88.50%),說明ME-NBI內鏡精查通過對IPCL的分型,可以對病變浸潤深度有較好地判斷,從而為手術方式的選擇起到一定的指導作用。
本研究中行內鏡下治療者87例,C-WLI診斷為LGIN 41例,針對這種病例選擇何種處理方式經常給臨床醫生造成困惑,而經ME-NBI指導靶向活檢并經術后病理證實為早期食管癌或HGIN者達32例(78.04%)。C-WLI診斷為炎癥或增生的21例患者,經ME-NBI靶向活檢并經術后病理證實的早期食管癌或HGIN者達10例(47.61%)。因此,在技術設備允許的情況下,且在C-WLI觀察高度懷疑食管早期病變的情況下,及時安排ME-NBI內鏡精查,對于患者的預后有一定益處。
由于本研究C-WLI指導活檢和ME-NBI靶向病理不完全為同一位醫師完成,醫師間對病灶認識的不同、對早癌認識高度的差別可能對病變的判斷存在影響,靶向病理的取材大小、取材數量對診斷結果可能有一定影響。研究結果還需經過多中心、大樣本的研究進一步證實。

