廣東省中老年女性骨質疏松癥患者骨密度、中醫證型及其影響因素調查分析
萬雷 黃宏興* 鄧偉民 李穎 高大偉 陳平 吳峰 譚志宏 董海輝 李娟 黃佳純
1. 廣州中醫藥大學附屬骨傷科醫院,廣東 廣州 510240 2. 廣州軍區廣州總醫院,廣東 廣州 510010 3. 廣東省中西醫結合醫院,廣東 廣州 528000 4. 中山市中醫院,廣東 中山 528400 5. 廣東省中醫院,廣東 廣州 510530 6. 佛山市中醫院,廣東 佛山 528000 7. 惠州市中醫院,廣東 惠州 516001 8. 臺山市中醫院,廣東 臺山 529200 9. 廣州中醫藥大學,廣東 廣州510006
骨質疏松癥的早期發現和預防對于降低骨折的發病率和死亡率以及經濟成本是至關重要的[1],當發現骨質疏松癥時即應采取相應的措施積極治療,目前已有研究初步發現了骨質疏松的骨密度變化規律,但骨質疏松的影響因素較多,且尚無統一公認的中醫證型,對于骨質疏松的治療時間長短仍缺乏共識。本項研究主要是探討廣東省內絕經后骨質疏松癥的骨密度變化規律和相關影響因素,以驗證前人研究結果,并以中醫證型為節點,探討不同中醫證型的治療時間長短與治療效果、活動度改善情況的相關性。現將結果報告如下:
1 資料與方法
1.1 資料來源
選取2013年至2017年廣東省內各地(包括廣州市、中山市、佛山市、惠州市、臺山市等)醫院1 453名骨質疏松癥患者作為研究對象。納入標準:髖部或腰椎骨密度T值小于-2.5的絕經后婦女,骨密度檢查、中醫證型、治療情況等資料完整。排除標準:合并嚴重肝、腎疾病;合并甲狀腺、甲狀旁腺等內分泌系統疾病;合并糖尿病等代謝性疾病;長期應用雌激素或雄激素者;長期使用抗凝藥物者,長期臥床者。
1.2 診斷標準
①骨質疏松癥的診斷參照WHO骨質疏松癥標準及中華醫學會骨質疏松及骨礦鹽疾病分會制定的《原發性骨質疏松癥診療指南(2017年)》[2]。②骨密度用T-Score(T 值)表示,T值=(測定值-骨峰值)/正常成人骨密度標準差。③中醫辯證參考《骨質疏松癥中西醫結合治療》[3]、《肌肉、骨骼與骨質疏松專家共識》[4]、《原發性骨質疏松癥辨證分型的聚類分析研究》[5],主要分為脾腎陽虛證、肝腎陰虛證和氣滯血瘀證等證型,具體證型由兩位高年資中級職稱以上的專科醫師共同完成。
1.3 骨密度檢查
各醫院采用的骨密度儀器不同,廣州中醫藥大學附屬骨傷科醫院采用 Hologic QDR-apex 3. 1 型骨密度儀(變異系數CV值<1.0%)[6],廣東省中醫院采用Hologic Discovery雙能X線骨密度儀(變異系數CV值<1.0%)[5],佛山市中醫院采用法國MEDI LINK雙能X線骨密度儀(變異系數CV值<1.0%)[7],廣州軍區廣州總醫院采用美國Lunar公司DPX-L型雙能X射線骨密度儀(變異系數CV值<1.5%)[9], 中山市中醫院采用GE Lunar Prodigy雙能X線骨密度儀(變異系數CV值<4.0%)[9],廣東省中西醫結合醫院采用以色列Myriad公司生產的Sun-light omnisense7 000 s骨密度儀(變異系數CV值<1.0%)[10]等。均對腰椎正位、髖部進行掃描,檢查部位包括腰椎L1/L2-4、股骨頸、轉子間區、轉子區、ward’s 三角區,參數以骨礦面密度(g/cm2)表示。
1.4 調查內容
①調查研究對象的基本情況,包括年齡,絕經年齡,絕經年限,閉經情況,了解研究對象相關生活習慣,包括是否吸煙、是否每日酒精攝取量達3個單位或以上等。②進行體質量、身高測量,計算記錄體質指數(BMI)值。③調查患者既往病史、服藥史、家族史。④記錄患者在所在醫院做過的骨密度檢查結果,包括髖部和腰椎骨密度。⑤評價治療時間、治療效果及活動度改善情況。
1.5 統計學分析
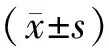
2 結果
2.1 一般情況
通過篩選,納入統計分析的樣本共373例,年齡介于48~95歲之間,平均年齡73.56±9.32歲,絕經年齡在44~58歲之間,平均絕經年齡50.72±2.61歲,絕經年限0~47年,平均22.84±9.81年,BMI指數介于16.61~31.11,平均21.78±2.613,髖部骨密度在-6.30到0.63之間,平均-2.88±1.06,腰椎骨密度在-6.30到0.00之間,平均-3.27±1.12。中醫辨證分型:脾腎陽虛證130例,占34.85%,肝腎陰虛證161例,占43.16%,氣滯血瘀證75例,占20.11%,其他證型7例,占1.88%。有既往骨折病史94例,占25.20%,父母曾發生髖部骨折42例,占11.26%。接受中醫治療的有10例,占2.68%,接受西醫治療的33例,占8.85%,接受中西醫結合治療的有330例,占88.47%。至接受問卷調查為止,治療時間為一個月的有47例,占12.60%,三個月的有112例,占30.01%,半年的有125例,占33.51%,半年以上的有89例,占23.86%。接受鈣劑治療的有347例,占90.30%,接受維生素D3治療的有238例,占63.81%,接受雙磷酸鹽治療的有160例,占42.90%,接受降鈣素治療的有140例,占37.53%,接受中草藥治療的有196例,占52.55%,接受中成藥治療的有275例,占73.73%。
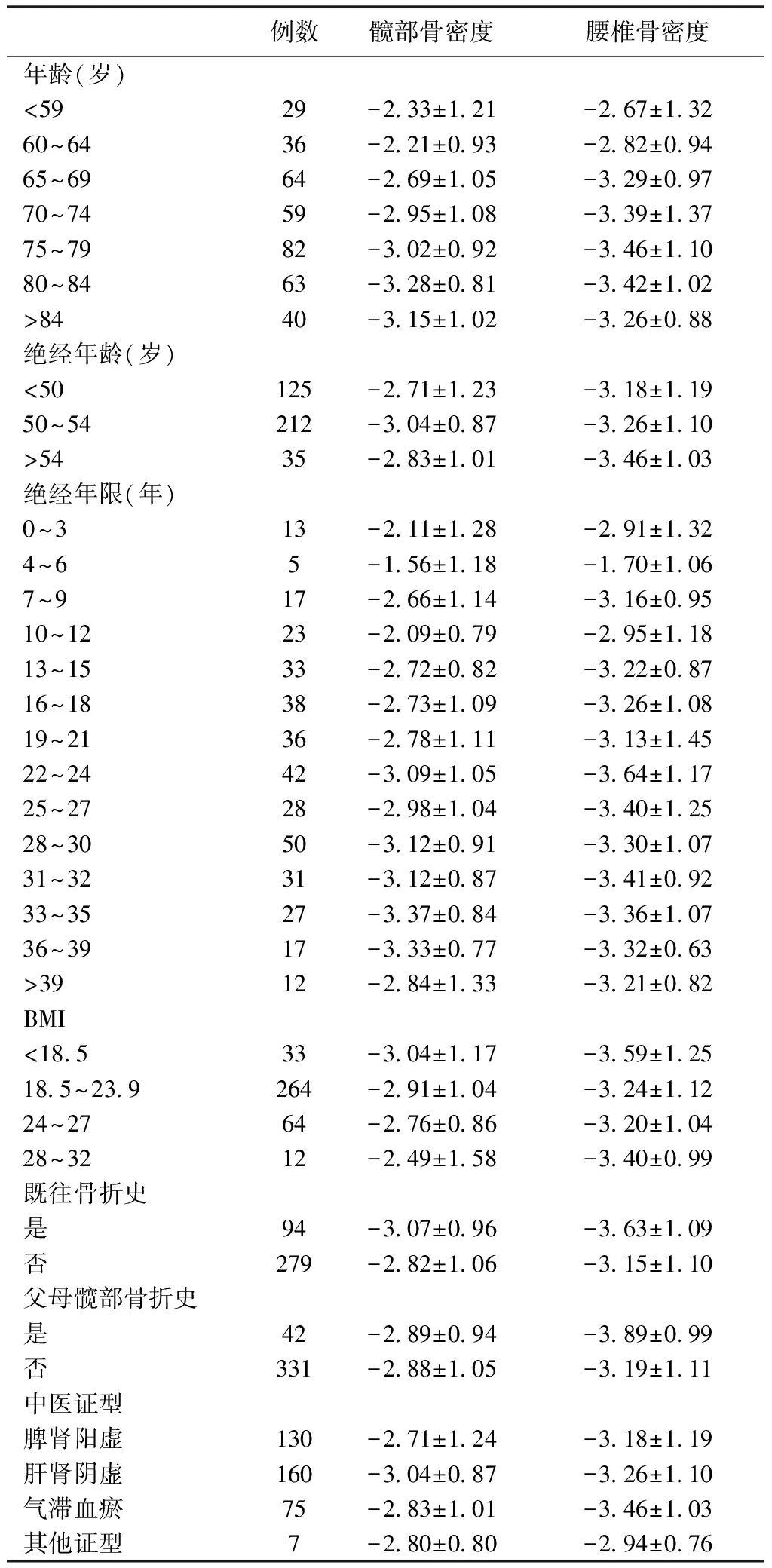
2.2 各研究因子與骨密度關系分析(見表1)
對各研究因子與髖部和腰椎骨密度進行多因素分析,結果顯示:
(1)年齡在64歲以下患者髖部T值明顯高于75歲以上患者(P<0.05),65~69年齡段的患者髖部T值明顯高于80~84年齡段的患者;年齡在59歲以下患者腰椎T值明顯高于75~84年齡段的患者(P<0.05)。(2)絕經年齡與髖部骨密度沒有明顯相關性(P>0.05),而絕經年齡在54歲以下的患者腰椎骨密度明顯低于54歲以后絕經的患者(P<0.05)。絕經4~6年的患者髖部骨密度高于已絕經33~39年的患者,腰椎骨密度高于絕經25~27年的患者,差異有統計學意義(P<0.05)。絕經10~12年的患者髖部骨密度明顯高于絕經22~24年和28~35年的患者(P<0.05)。(3)既往骨折對于髖部和腰椎的骨密度有著差異,既往發生過骨折的患者骨密度明顯低于未發生過骨折的患者(P<0.05)。父母一方是否發生過髖部骨折對于髖部骨密度沒有明顯的影響,而父母一方發生過髖部骨折的患者腰椎骨密度明顯低于未發生過的一方,差異具有統計學意義(P<0.05)。(4)脾腎陽虛證的患者髖部骨密度明顯高于肝腎陰虛證(P<0.05),其他的相關性并不顯著。(5)此次調查中BMI與骨密度差異無統計學意義(P>0.05)。
2.3 各因素相關性分析(見表2)
對影響因素進行相關性分析,結果顯示:
(1)年齡與髖部、腰椎骨密度呈負相關,r=-0.30和r=-0.16,即年齡越大,骨密度越低。(2)絕經年限與髖部、腰椎骨密度呈負相關,r=-0.30和r=-0.12,即絕經年限越長,骨密度越低。(3)既往骨折史與髖部、腰椎骨密度呈負相關,r=-0.11和r=-0.19,即既往發生過骨折的患者骨密度較未發生過的低。(4)父母髖骨骨折與腰椎骨密度呈負相關,r=-0.20,即父母一方發生過髖骨骨折的患者其腰椎骨密度比未發生過的一方低。(5)BMI與年齡、絕經年限成負相關,r=-0.14和r=-0.22,而與絕經年齡成正相關,r=0.26,即年齡越大、絕經年限越長,BMI越低,而絕經越晚,BMI越高。(6)是否有既往骨折史與絕經年齡、BMI成正相關,r=0.16和r=0.26,即絕經越晚,發生骨折的幾率可能越大,BMI越大,越容易發生骨折。(7)父母是否發生過髖部骨折與患者本身既往發生過骨折成正相關,r=0.58,即父母是否發生過髖部骨折會影響兒女骨折的發生。
2.4 各中醫證型治療時間與治療效果、活動度改善情況分析
不同的治療時間其治療方案無明顯差異(P>0.05),不同的中醫證型其治療方案差異性亦不明顯(P>0.05),故可對各中醫證型進行組間分析(表3,圖1)。分析結果顯示,治療時間三個月以上的治療效果優于治療時間不超過三個月的(P<0.05),其中脾腎陽虛證、肝腎陰虛證的患者隨著治療時間的延長其治療效果顯著,治療半年以上的治療效果明顯優于不超過半年的,結果具有統計學意義(P<0.05)。氣滯血瘀型的患者接受治療三個月以上的治療效果明顯優于不超過一個月的。
表1各研究因子與骨密度的多因素分析表
Table1Multivariate analysis of T-values of various research factors and bone mineral density
例數髖部骨密度腰椎骨密度年齡(歲)<5929-2.33±1.21-2.67±1.3260~6436-2.21±0.93-2.82±0.9465~6964-2.69±1.05-3.29±0.9770~7459-2.95±1.08-3.39±1.3775~7982-3.02±0.92-3.46±1.1080~8463-3.28±0.81-3.42±1.02>8440-3.15±1.02-3.26±0.88絕經年齡(歲)<50125-2.71±1.23-3.18±1.1950~54212-3.04±0.87-3.26±1.10>5435-2.83±1.01-3.46±1.03絕經年限(年)0~313-2.11±1.28-2.91±1.324~65-1.56±1.18-1.70±1.067~917-2.66±1.14-3.16±0.9510~1223-2.09±0.79-2.95±1.1813~1533-2.72±0.82-3.22±0.8716~1838-2.73±1.09-3.26±1.0819~2136-2.78±1.11-3.13±1.4522~2442-3.09±1.05-3.64±1.1725~2728-2.98±1.04-3.40±1.2528~3050-3.12±0.91-3.30±1.0731~3231-3.12±0.87-3.41±0.9233~3527-3.37±0.84-3.36±1.0736~3917-3.33±0.77-3.32±0.63>3912-2.84±1.33-3.21±0.82BMI<18.533-3.04±1.17-3.59±1.2518.5~23.9264-2.91±1.04-3.24±1.1224~2764-2.76±0.86-3.20±1.0428~3212-2.49±1.58-3.40±0.99既往骨折史是94-3.07±0.96-3.63±1.09否279-2.82±1.06-3.15±1.10父母髖部骨折史是42-2.89±0.94-3.89±0.99否331-2.88±1.05-3.19±1.11中醫證型脾腎陽虛130-2.71±1.24-3.18±1.19肝腎陰虛160-3.04±0.87-3.26±1.10氣滯血瘀75-2.83±1.01-3.46±1.03其他證型7-2.80±0.80-2.94±0.76
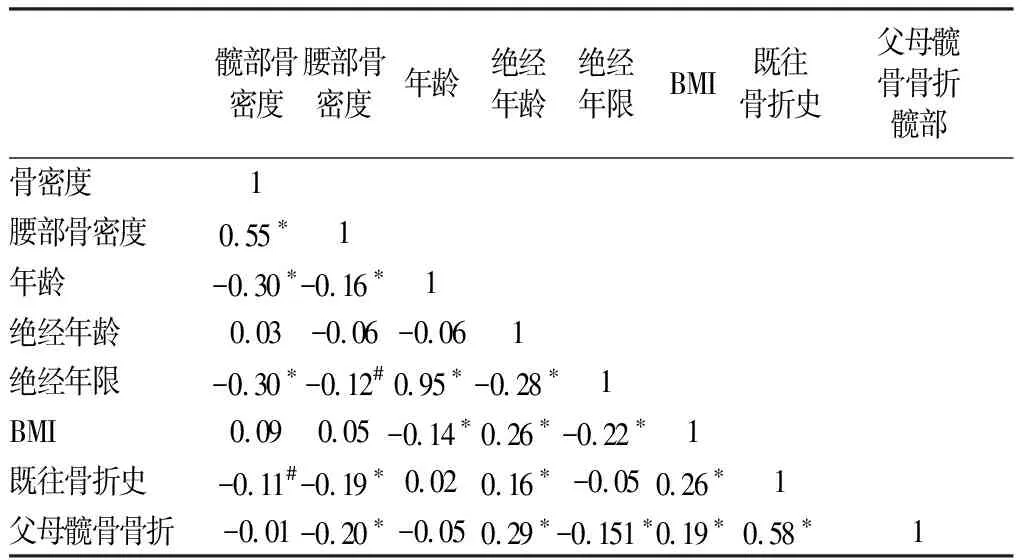
表2 骨密度影響因素相關分析表Table 2 Analysis of the influencing factors of BMD T-score
3 討論
骨質疏松癥是一種與年齡增長相關的骨骼疾病,相關調查表明在21世紀骨質疏松癥已經成為世界五大疾病之一,全球骨質疏松癥患者人數已超出2億,由骨質疏松癥導致骨折的患者在160萬以上[11],故骨質疏松癥的早期發現和預防是降低骨折的發病率、死亡率以及控制經濟成本的關鍵。國內學者[12]對廣東深圳的圍絕經期婦女進行骨量丟失情況的流行病學調查,結果顯示骨量減少發生率隨著增齡而增加,主要危險因素為增齡、懷孕和生產次數,飲用牛奶是可能保護性因素,提出應對圍絕經期婦女和基層醫務人員加強宣教,控制可能導致骨量減少的不良因素,預防和延緩絕經后骨質疏松癥的發生。而調查顯示,目前國人仍對其早期防治不夠重視,社區中老年人對骨質疏松的認知水平普遍偏低[13],老年骨折患者對骨質疏松癥的整體認識程度不高,且對其危險因素認識不足[14],故提高認知率和加強治療是迫不及待的。
本研究調查中發現,年齡、絕經年齡、絕經年限、既往骨折史以及父母髖部骨折史與骨密度有著密切的關系。骨密度確與年齡相關,這與Franic等人[15]的研究相符,而髖部和腰椎的骨密度的變化趨勢不盡相同,64歲以下患者的髖部T值明顯高于75歲以上的,65~69歲明顯高于80~84歲患者的骨密度;腰椎骨密度方面,年齡在59歲以下患者的腰椎骨密度明顯高于75~84歲年齡段的患者。馬來西亞學者Mohammadi[16]等曾做過一項調查,結果顯示,馬來西亞的婦女絕經年齡與骨密度的關系不密切,而在本次調查中發現,54歲之前絕經的婦女腰椎骨密度明顯低于54歲以后絕經的患者,這涉及到不同地區,說明地域或許也是影響骨密度的一個重要因素。目前對于絕經年限與骨密度的關系亦尚未有統一認識:國內學者在2011年的一項調查[17]結果顯示南方絕經后老年婦女年齡、絕經年限、絕經年齡對骨密度的影響沒有明顯的相關性;2017年另外一項調查[18]顯示甘肅省絕經后婦女的年齡、絕經年齡、絕經年限等與骨密度密切相關;而在本次調查中發現,絕經4~6年患者髖部骨密度明顯高于已絕經33~39年的患者,腰椎骨密度高于絕經25~27年的患者,絕經10~12年的患者髖部骨密度明顯高于絕經22~24和28~35年的患者。Dhiman[19]等強調,連續的骨密度檢查可引起對骨質疏松癥的重視,從而降低骨折風險,有持續的骨密度測量才會發現骨質疏松癥的發展趨勢,故建議每跨越一個年齡段時進行骨密度檢查,收集數據進行骨質疏松癥相關并發癥的風險評估,進而降低骨折發病率和死亡率,提高生活質量。
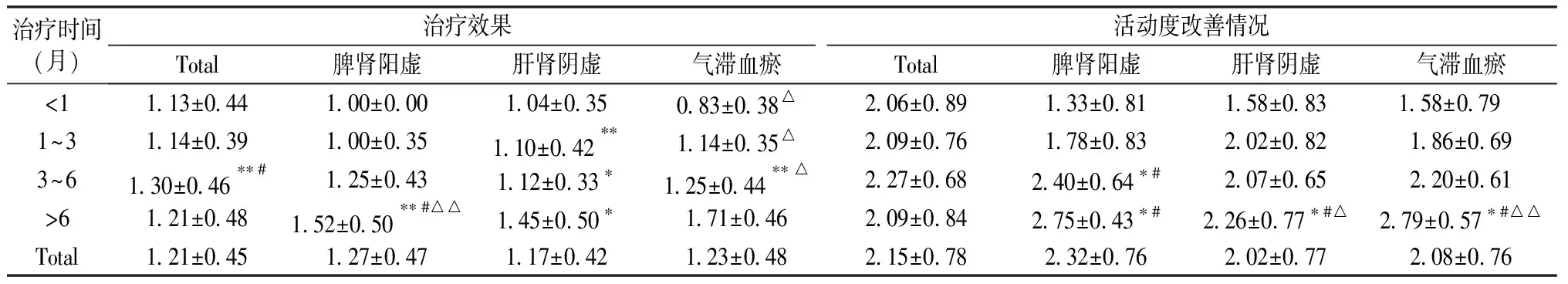
表3 不同中醫證型的治療時間與治療效果、活動度改善情況相關分析Table 3 Analysis of the relationship among treatment time, efficacy, and activity improvement in different TCM syndrome types
注:與<1比,*P<0.01,**P<0.05;與1~3比,△P<0.01,△△P<0.05;與3~6比,^P<0.01,^^P<0.05。
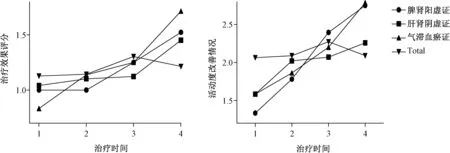
圖1 各中醫證型治療時間對治療效果、活動度改善情況影響分析注:1:治療時間少于1個月,2:治療時間為1~3個月,3:治療時間為3~6月,4:治療時間為6個月以上Fig.1 Analysis graph of the effect of treatment time on the efficacy and activity improvement in each TCM syndrome typeNote: 1: treatment time less than 1 month; 2: 1-3 months; 3: 3-6 months; 4: more than 6 months
眾所周知,骨質疏松癥是導致易發骨折的一個重要危險因素,在本次研究中,既往發生骨折的患者與未發生過骨折的患者之間髖部和腰椎的骨密度有著顯著差異,前者骨密度明顯低于后者。這與國內學者的結論基本一致,胡海瀾[20]等通過對 959 例絕經后女性患者的不同骨關節退行性疾病和骨密度間關系進行研究分析,發現脆性骨折與骨質疏松的關系最為密切,尤以股骨頸處骨密度值降低最明顯。韓國一項關于父母與子女骨密度關系的橫斷面研究[21]發現兒女成年早期的骨量高峰是由遺傳因素所決定的,而分析顯示父母一方發生過髖部骨折的患者腰椎骨密度明顯低于另一方,以上表明,骨質疏松受遺傳因素的影響,骨折是其中一個表現。
骨質疏松癥中醫辨證的客觀指標日趨多樣化[22],表明中醫辨證治療骨質疏松癥愈來愈受重視,本調查中,脾腎陽虛證和肝腎陰虛證的患者占多數,這與鄧琳雯[23]、許惠娟[24]等人的研究相符。本文進一步分析骨質疏松癥各證型間骨密度的關系,發現脾腎陽虛證的患者髖部骨密度明顯高于肝腎陰虛證,這或許給醫者在診療過程中提供一個新思路。國外學者Yusuf[25]等對1 278 296名65歲絕經后婦女進行調查,發現接受骨質疏松治療開始后的骨折發生率明顯低于治療開始前的水平,且隨著時間的推移降低得越明顯。目前也暫未有充分的證據證明骨質疏松癥患者的骨密度與其生活質量的相關性[26]。故本文基于中醫證型,對患者接受的治療時間與治療效果、活動度改善情況做多因素方差分析,探究不同中醫證型的治療時間長短與治療效果、活動度改善情況的相關性。結果顯示,接受治療時間越長,其治療效果越好,活動度改善情況亦如是。根據分析結果,我們建議氣滯血瘀型的患者應接受三個月以上的治療,而脾腎陽虛證、肝腎陰虛證的患者接受治療的時間應為半年以上。
由于樣本量不夠大、地域局限等因素,本調查分析不免存在缺失,故在今后的研究中應擴大樣本量,采取多中心合作與調查,盡量排除其它可控因素的干擾,更準確反映對骨質疏松癥的認識、辨證分型規律及其相關危險因素的關系,以指導臨床實踐。

