多黏菌素B治療泛耐藥鮑曼不動桿菌感染的臨床分析
葉 冰, 翁欽永, 陳 影, 鄒志強
鮑曼不動桿菌(Acinetobacterbaumannii,AB)是一種侵入性非發酵類革蘭氏陰性桿菌,其具有較強的耐藥性及生存能力,為目前醫院感染的重要致病菌[1]。由于重癥患者免疫功能相對低下、抗菌藥物的廣泛使用及侵襲性操作多等原因,重癥醫學科一直是該菌的重災區,且更為嚴峻的是,近年來隨著廣譜類抗生素的廣泛使用,泛耐藥AB菌株呈不斷增長趨勢。2017年,中國細菌耐藥監測網(CHINET)細菌耐藥性監測報道,國內主要地區34所醫院(29所綜合性醫院、5所兒童醫院)臨床分離菌中革蘭陰性菌為70.8%,其中不動桿菌屬(AB為91.5%)對亞胺培南及美羅培南的耐藥率分別為66.7%和69.3%,對頭孢哌酮-舒巴坦和米諾環素的耐藥率分別為43.5%和44.4%,對多黏菌素B和替加環素的耐藥率較低(0.1%和6.0%)[2]。故泛耐藥AB感染已成為當前臨床危重癥患者抗感染治療的難題。
多黏菌素由5種不同化學結構的物質(多黏菌素A,B,C,D,E)組成,其中僅多黏菌素B、E被應用于臨床。在上世紀50年代,多黏菌素B曾在治療銅綠假單胞菌和AB感染取得顯著療效,因其腎毒性神經毒性而逐漸停止使用,但泛耐藥革蘭氏陰性菌感染逐年增高迫使多黏菌素重新成為臨床治療的重要選擇,再次被應用于臨床。中國AB感染診治與防控專家共識推薦以多黏菌素B為基礎的聯合用藥可用于泛耐藥及全耐藥AB感染的治療[3]。本研究通過回顧性分析以多黏菌素B為基礎的抗感染方案對于危重患者泛耐藥AB感染治療的臨床用法及療效,希望可以為泛耐藥AB感染的治療提供一些依據及參考。
1 對象與方法
1.1對象 回顧性分析2018年1月-2019年5月筆者科室收治的泛耐藥AB感染患者60例的臨床資料。60例中,男性48例,女性12例,年齡(60.1±5.3)歲(18~89歲),其中老年患者(≥65歲)23例;入住ICU<24 h患者APACHE Ⅱ評分(15.9±6.1)分,15例評分>20分;ICU住院時間(18.7±3.7)d(9~36 d)。全部患者中,肺部感染59例,其中合并血流感染11例,合并腹腔感染2例,合并顱腦感染1例,合并尿路感染1例,合并腹腔及血流感染1例,單純血流感染1例。
納入標準:(1)符合《中國鮑曼不動桿菌感染診治與防控專家共識》中“AB的感染標準”[3];(2)臨床藥敏結果證實;(3)多黏菌素B使用≥3 d。排除標準:多黏菌素B使用<3 d。
1.2方法
1.2.1用法與用量 (1)多黏菌素B:100 mg/d,分2次給藥,12 h給藥1次。(2)頭孢哌酮-舒巴坦:9 g/d,分3次給藥,8 h給藥1次。(3)米諾環素:首次劑量為200 mg,而后為單次100 mg,12 h給藥1次。(4)替加環素:首次劑量為100 mg,而后為單次50 mg,12 h給藥1次。(5)美羅培南/亞胺培南:3 g/d,分3次給藥,8 h給藥1次。
1.2.2療效評價
1.2.2.1療效標準 (1)治愈:治療后患者臨床體征、癥狀、病原學及實驗室檢查結果正常。(2)有效:治療后患者臨床體征、癥狀、病原學及實驗室檢查結果均有改善。(3)無效:治療后患者臨床體征、癥狀、病原學及實驗室檢查結果無明顯改善,甚至病情加重或改用其他治療方案。
總有效例數=治愈例數+有效例數
總有效率=總有效例數/總例數×100%
1.2.2.2細菌清除標準 (1)清除:連續3次細菌培養結果顯示為陰性;(2)替換:連續3次細菌培養結果為其他細菌生長,且AB消失;(3)未清除:細菌培養結果仍顯示AB感染。
總清除例數=清除例數+替換例數
清除率=總清除例數/總例數×100%
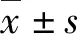
2 結 果
60例患者均予多黏菌素B為基礎的抗感染方案,給藥時間(12.4±4.1)d(5~28 d),細菌清除率達58.3%,總治療有效率達51.6%,其中:(1)聯合替加環素31例,20例患者替加環素最低抑菌濃度(minimal inhibitory concentration,MIC)<2 μg/mL,11例MIC>2 μg/mL;(2)聯合頭孢哌酮-舒巴坦11例,頭孢哌酮-舒巴坦MIC>64 μg/mL或抑菌圈直徑<16 mm;(3)聯合米諾環素14例,米諾環素MIC>16 μg/mL或抑菌圈直徑<14 mm;(4)聯合美羅培南3例,美羅培南MIC均>16 μg/mL;(5)聯合亞胺培南1例,亞胺培南MIC>16 μg/mL。
將入組患者根據多黏菌素B用藥時間分為用藥時間≥7 d及用藥時間<7 d 2組,經比較2組在細菌清除率及治療總有效率差別有統計學意義(P<0.01,表1)。
根據聯合用藥情況分為多黏菌素B聯合替加環素組、聯合頭孢哌酮-舒巴坦組、聯合米諾環素組3組(因例數問題剔除了聯合碳青霉烯類患者),3組組間比較,APACHE-II評分差別無統計學意義(P>0.05);細菌清除率及治療總有效率差別均無統計學意義(P>0.05,表2)。
表1多黏菌素B不同用藥時間細菌清除率及療效的比較
Tab 1Comparison of bacterial clearance rate and efficacy of polymyxin B at different medication times

分 組nn總清除(%)n總有效(%)t用藥/d ≥74130(73.2)27(65.9) <7195(26.3)☆☆4(21.1)☆☆
與用藥時間≥7 d組比較,☆☆:P<0.01.
表2以多黏菌素B為基礎的不同聯合用藥組患者細菌清除率及療效的比較
Tab 2Comparison of bacterial clearance rate and efficacy in different combination regimens based on polymyxin B

分 組nn總清除(%)n總有效(%)多黏菌素B聯合 替加環素組3117(54.8)12(38.7) 頭孢哌酮-舒巴坦組115(45.4)5(45.4) 米諾環素組149(64.2)10(71.4)
3 討 論
AB感染是全球抗感染領域面臨的一大挑戰,該病原菌具備快速獲得和傳播耐藥性的能力,可表現出多重、廣泛,甚至全耐藥的特征[4]。研究顯示,AB感染率逐年上升,已成為醫院感染的主要條件致病菌,且耐藥現象日趨嚴重。2017年中CHINET細菌耐藥性監測報道表明,對泛耐藥AB感染臨床上可選用的抗生素很少,因此治療困難、療效較差。在《鮑曼不動桿菌感染診治與防控專家共識》中,推薦以多黏菌素為基礎的聯合用藥是可供選擇的治療泛耐藥乃至全耐藥AB感染的方案[3],但尚缺乏大規模的臨床研究。多黏菌素B對泛耐藥AB的抗菌機制為多黏菌素的陽離子脂肽與細菌細胞膜脂多糖上的脂質A相互作用,破環了細菌細胞膜原來的完整性,導致其通透性增加,使細胞內物質尤其是嘌呤、嘧啶等重要物質外漏而致殺菌作用[4]。本研究60例患者的治療中,多黏菌素B總有效率達51.7%,細菌清除率達58.3%,提示多黏菌素治療泛耐藥AB肺部感染具有良好的效果。本研究還分析了用藥時間≥7 d與<7 d的細菌清除率及總有效率,結果顯示≥7 d的細菌清除率及總有效率明顯高于<7 d(P<0.01)。提示多黏菌素B的給藥療程是決定其療效的一大重要因素,用藥時需給予足量療程。
多黏菌素B存在明顯異質性耐藥,且多黏菌素B對AB的防突變濃度高[5-6],因此不推薦單獨應用,需要聯用其他抗菌藥物。一項回顧性研究分析了AB血流感染的臨床資料,發現多黏菌素聯合其他藥物治療組的病死率顯著低于多黏菌素單藥治療組,細菌清除率也明顯高于單藥治療組[7]。Shields等報道,對于AB感染40.0%的患者使用多黏菌素單藥治療會出現多黏菌素敏感性下降的現象,而聯合碳青霉烯類藥物的治療有效率為80.0%,且未發現多黏菌素的耐藥性改變[8]。相關研究認為,多黏菌素B與其他抗菌藥物聯合應用時應考慮藥物之間互為增敏劑增加對方的抗菌活性,或抑制生物膜的形成,使得部分疏水性抗菌藥物更加容易進入細胞[9]。Wang等體外研究發現,多黏菌素B在抗泛耐藥AB中與碳青霉烯類、米諾環素、利福平等抗菌藥物聯合表現為協同抗菌作用[10]。還有研究顯示,多黏菌素B聯合親水性抗生素如碳青霉烯類,利福平或四環素類可以發揮協同作用的機制就是由于多黏菌素B可以破壞細胞膜完整性使得聯合的抗生素得以到達作用靶點產生治療效果[11]。Bowers等研究米諾環素和多黏菌素B對多重耐藥AB的抗菌活性時發現,每種藥物的MIC值因米諾環素和多黏菌素B聯合使用而降低[12]。本研究60例患者均為以多黏菌素B為基礎的聯合用藥,其中雖藥敏結果顯示,菌株對頭孢哌酮-舒巴坦與米諾環素均耐藥,20例菌株對替加環素敏感,但多黏菌素B聯合頭孢哌酮-舒巴坦組、聯合米諾環素組、聯合替加環素組比較,治療泛耐藥AB感染總有效率及細菌清除率均無明顯差異。提示雖藥敏結果顯示菌株對頭孢哌酮-舒巴坦與米諾環素耐藥,但二者與多黏菌素B聯用后可增加各自的抗菌活性,這與上述體外研究結果相符[10-12]。且聯合米諾環素或聯合頭孢哌酮-舒巴坦與聯合替加環素可達同樣的效價,但從藥物經濟學角度考慮,聯合頭孢哌酮-舒巴坦或米諾環素相對于聯合替加環素存在明顯的優勢。2017年廣泛耐藥革蘭陰性菌感染的實驗診斷、抗菌治療及醫院感染控制中國專家共識等多個指南共識推薦多黏菌素聯合碳青霉烯類治療泛耐藥AB感染[13],但由于本研究藥敏結果提示碳青霉烯類對泛耐藥AB的MIC均>16 μg/mL,故僅有4例選擇聯合碳青霉烯類,但結果卻顯示細菌清除率及總有效率均100%。說明雖藥敏結果顯示菌株對單用碳青霉烯類耐藥,但與多黏菌素B聯用時卻具有一定抗菌活性,可能與上述研究中提到的多黏菌素B可以破壞細胞膜完整性使得碳青霉烯類得以到達作用靶點產生治療效果等機制相關。綜上所述,即使藥敏結果顯示菌株對碳青霉烯類、頭孢哌酮-舒巴坦和米諾環素均高MIC,但碳青霉烯類、頭孢哌酮-舒巴坦和米諾環素在抗泛耐藥AB時仍能作為多黏菌素B聯合用藥的選擇。由于本研究例數的受限,結果可能存在偏倚,有待擴大樣本量后進一步分析。
目前文獻報道,多黏菌素B主要不良反應包括腎毒性、神經毒性及色素沉著等。Nelson等對151例使用多黏菌素B(48 h)靜脈治療敗血癥患者的回顧性分析顯示,急性腎損傷的發生率為35.8%,且高劑量(≥250 mg/d)的腎損傷發生率明顯高于低劑量者[14]。Nigam等報告1例使用多黏菌素B后出現神經及精神癥狀,在停藥后以上癥狀能快速恢復[15]。陳玥等報道皮膚色素沉著為多黏菌素B獨特的藥物不良反應[16]。本研究中,尚未觀測到以上不良反應。但因本研究對象為危重患者、病情復雜、干擾因素較多,故觀測相對困難,有待樣本量增大后進行進一步的詳盡分析。鑒于有關報道,在臨床應用多黏菌素B過程中須密切觀察患者病情,對高風險患者則應權衡應用的利弊以降低用藥風險。

