軍事化“吃動平衡”自我管理在門診糖尿病病人血糖控制中的應用
糖尿病(DM)是一種常見的內分泌代謝疾病,與感染、肥胖等誘發因素有關[1]。2007年聯合國把每年的11月14日“世界糖尿病日”上升為“聯合國糖尿病日”。預計至2025年,全球糖尿病病人將劇增至3億人[2]。我國糖尿病病人數量較多,尤其是進入21世紀后隨著人們物質生活水平逐漸提高,糖尿病呈現出高發性和普遍性特點。受糖尿病發病隱匿、潛伏期長,病人對疾病高致殘性、并發癥不可逆性認知存在嚴重不足等因素影響,周圍神經病變、視網膜病變及糖尿病腎病等并發癥在糖尿病病人中時有發生。糖尿病并發癥是病人致殘或死亡的主要因素[3],不僅嚴重影響著病人軀體健康,而且造成了勞動力的巨大損失和治療費用的快速增長。長期重視血糖調控是延緩并發癥發生的一項重要措施,也是糖尿病病人必須終身堅持的艱巨任務。我科將軍事化“吃動平衡”自我管理模式應用于糖尿病病人的血糖管理,取得較滿意的護理效果,現總結報道如下。
1 資料與方法
1.1 一般資料
選擇2016年3月—2016年11月在我科門診治療的糖尿病病人60例,采用簡單隨機數字表法分為對照組和觀察組各30例。對照組:男18例,女12例;年齡27~63歲(43歲±6歲);糖尿病病程0.5~11.0年;伴有不同程度并發癥者9例。觀察組:男14例,女16例;年齡23~57(44±3)歲;糖尿病病程0.5~7.0年;伴有不同程度并發癥者7例。兩組病人年齡、性別、病程等一般資料比較,差異無統計學意義(P>0.05)。納入標準:①符合1999年世界衛生組織專家咨詢委員會對DM的診斷標準[4],即有多尿、多飲及不能解釋的體重下降癥狀,且隨機血糖(餐后任何時間血漿葡萄糖)≥11.1 mmol/L;或空腹血糖(FBG,禁熱量攝入至少8 h血漿葡萄糖)≥7.0 mmol/L;或口服葡萄糖(75 g脫水葡萄糖)耐量試驗(OGTT)中2 h血漿葡萄糖水平≥11.1 mmol/L。②觀察前1個月內血糖控制不理想,空腹血糖≥7.0 mmol/L,餐后2 h血糖(PBG)≥11.1 mmol/L。③熟練血糖儀使用方法。④病人及家屬知情同意并簽署意見書。排除標準:①合并有心腦血管疾病、肝腎疾病及其他嚴重原發性疾病病人。②嚴重的腰腿痛、膝關節退行性病變及其他原因導致行走困難的病人。③未按規定監測、記錄血糖情況,醫囑遵從性差的病人。④嚴重視網膜病變、周圍神經病變、糖尿病足的病人。
1.2 干預方法
1.2.1 對照組
按照專科護理及糖尿病護理常規進行護理,具體內容如下。
1.2.1.1 加強病人思想教育,引起病人高度重視
建立有效的自我管理行為是糖尿病行為干預的最佳模式之一[4]。但就目前而言,大多數糖尿病病人對疾病管理思想重視程度存在不足,病人自我管理行為水平仍然不高[5-6]。糖尿病腎病是糖尿病常見慢性并發癥之一,亦是目前美國和歐洲終末期腎臟疾病最常見的單一病型[7]。2012年—2015年在我院透析科治療的糖尿病腎病病人占所有透析病人的1/3以上,進一步對該類病人進行調查發現,大部分病人存在未重視高血糖或血糖波動的情況。可見,加強糖尿病病人自我管理水平,首先需提高病人對疾病的重視程度,加強病人思想教育,如向病人列舉真實案例,樹立起病人堅定控糖的信念;給病人講解疾病發生、發展進程相關知識,告知病人疾病可能存在的并發癥及其不可逆性等。
1.2.1.2 制訂規則,加強病人自我約束
告知病人嚴格遵循“FBG≤6.1 mmol/L,PBG≤7.8 mmol/L”的要求。囑糖尿病病人自備血糖儀,定期進行血糖監測。血糖儀首次使用前應經過靜脈抽血比對,誤差小于0.6 mmol/L,之后6~12個月與靜脈血監測數據比對1次。飲食無太大改變的前提下,糖尿病病人每周應至少選定1 d監測FBG 1次、PBG 3次;每季度監測1次靜脈血FBG、糖化血紅蛋白(HbAlc)、總膽固醇(TC)及尿微量白蛋白(U-MA)(尿微量白蛋白是診斷糖尿病腎病的標志,是診斷糖尿病腎病的重要標準[8]),記錄監測結果,并根據結果調整飲食結構。
1.2.1.3 豐富病人抗糖尿病經驗
糖尿病病人需不斷更新糖尿病相關知識,醫務人員需經常與病人互動,針對性地給予病人健康教育;鼓勵病人間互相交流,充分吸取他人先進的抗糖尿病經驗;教育病人禁止在血糖下降至正常值后自行停藥,禁止不遵醫囑服藥,以防胰島功能受損。
1.2.1.4 飲食指導
飲食治療是糖尿病最基本的治療方法之一[9]。護理人員幫助糖尿病病人掌握一定的營養知識結構,指導病人每日飲食遵循控制總量,保障正常生理需要量[10];營養均衡,少油少鹽(脂質每日25~30 g,鹽每日5~6 g)的原則。①保障優質蛋白質攝入量:優質蛋白質是生命的骨架。由于糖尿病病人營養流失多于正常人,足量蛋白質攝入對其而言顯得尤為重要。病人每日蛋白質攝入量需結合自身工作量、運動量情況而定,攝入種類需遵循多樣化原則。病人每天可攝入煮雞蛋1個、牛奶250 mL(生重)瘦肉類150~100 g、魚類400 g,素菜建議以綠葉菜為主,水煮為宜。②注意高膳食纖維的攝入:主食以膳食纖維含量較高的食物為主,如高復合雜糧,以薏仁、燕麥、青稞、高粱、玉米糝、小米、黑苦蕎與大米按比例混合作為主糧,有利于改善病人膽固醇代謝狀況,降低胰島素用量[11],此外,攝入高纖維食物還有利于延緩吸收,降低血糖上升速度。③飲食定量,克克計較:病人應了解營養相關知識,熟悉食材所含熱量和升糖指數,自備廚房電子秤,每餐主食稱量后再吃,最初以最低量開始試吃,如每頓從生重50 g或熟重70 g吃起,加量按生重10 g熟重30 g逐步增加,因各種原因無法運動時,可偶爾不吃或少吃主食;多油脂食物少吃,與家人朋友同桌可備水煮白菜一碗自食;素菜類食物不限量。每頓以七八分飽為宜。記錄進餐后2 h血糖值,時間持續3個月。以所記錄的血糖值為依據,盡快熟悉各類食材、主食量與自身血糖關系。④嚴格遵守進食順序:飲食時注意先湯后菜,先菜肉后主食,飯后半小時禁飲。⑤注意事項:勿食甜品、糕點、糯米、糯玉米、生玉米(對常人屬雜糧,對糖尿病病人升糖特快)及制作時間長、容易消化食物,慎食生冷食品、濃湯、肉湯及老火湯。
1.2.2 觀察組
在對照組護理基礎上嚴格監督病人進行日常生活軍事化“吃動平衡”自我管理。正確的生活方式干預可使糖尿病危險率降低30%~58%[12]。運動療法及飲食治療是糖尿病最基本的治療方法[9,13],也是糖尿病生活方式干預的主要內容。糖尿病病人應深刻理解“吃動平衡”,嚴格執行“管住嘴,邁開腿”的健康生活方式,不能吃的堅決不吃,遠離煙、酒;護士通過現代通信手段督促病人嚴格遵守餐后運動量大小根據進食量決定原則,督促病人把運動當作一種習慣和生活方式持之以恒,不以任何借口有偶爾松懈,要求病人運動時間及運動強度均以軍事化方式嚴格實施,并幫助病人針對性地制訂運動計劃,如從進食第一口飯算起飯后1 h開始運動[14]或餐后30 min開始運動,可借助咕咚、益動、悅跑圈等運動軟件對運動時速、里程實時播報、隨時監測,保證以5 km/h速度疾走6 km或循序漸進、先慢后快逐漸加速走完6 km,走路姿勢以自然、輕松、悠閑、舒適的步態為佳,雙小臂平端、雙大臂擺動(特別是向后擺動至極點),挺胸,全身放松。游泳、慢跑等低度至中等強度的有氧訓練也是比較適合糖尿病病人的良好運動方式[15],而長跑、登山等激烈、無氧運動方式則易導致肥胖病人胰島素抵抗明顯減低[16],故不建議選擇。如因天氣原因無法戶外運動時,可采取室內運動如蹬立式單車50 min或爬樓梯等。
1.3 評價指標
干預前、干預后1個月、2個月、3個月時,對兩組病人HbAlc、FBG、PBG、TC、U-MA進行比較。其中,干預前數據來源于病人病歷檔案;干預后數據來源于病人記錄,每月FBG、PBG數據來源于每月最后1次監測數據。
1.4 統計學方法

2 結果
實施軍事化“吃動平衡”護理干預前,兩組病人FBG、PBG、HbAlc、TC、U-MA各項指標比較,差異無統計學意義(P>0.05);實施軍事化“吃動平衡”護理干預后3個月,觀察組FBG、PBG、HbAlc、TC、U-MA等各項指標與干預前相比,差異有統計學意義(P<0.05);而對照組無強制性運動要求,干預后3個月各項指標與干預前比較,差異無統計學意義(P>0.05)。詳見表1。
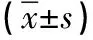
表1 兩組病人干預前后生化指標比較
1) 與干預前比較,P<0.05;2) 與對照組同時段比較,P<0.05
3 討論
國際公認的糖尿病治療金標準為:嚴格飲食控制、適當運動鍛煉、藥物治療、自我血糖監測、糖尿病教育及心理治療[17]。而嚴格飲食控制、適當運動鍛煉等5項護理措施又被稱為糖尿病治療的5駕馬車。多項研究表明運動療法是一種行之有效的降糖方法。劉志強[18]研究發現:科學、規律的運動可以使病人血液中的TG和TC濃度降低。張凌云等[19]研究證明:在身體條件允許的前提下,在每天30 min中等強度有氧運動的基礎上適當增加運動時間和強度,可以更好地發揮降糖效果。如有規律的疾走既可以鍛煉心臟功能,促進肢體末梢血液循環,又可以減少心腦血管并發癥和周圍神經末梢病變的概率,還可以改善心志,使氣機調達、肝氣舒暢,從而促進肝糖原吸收,增加機體胰島素敏感性,減少胰島素抵抗,降低血液中的葡萄糖。運動對于降糖的有效性和必要性有目共睹,但由于糖尿病對身體的損害并不會馬上體現,患病初期對生活的不良影響呈現較少,久而久之病人極易出現思想麻痹。軍事化的“吃動平衡”自我管理護理模式遵循“已病防變”“防微杜漸”思想,從病因、源頭上對糖尿病進行防治,尤其是在促進病人運動方面具有嚴格的督促作用。在專科護理及常規護理基礎上對糖尿病病人實施軍事化的“吃動平衡”自我管理能有效穩定病人血糖,降低病人FBG、PBG、HbAlc、TC及U-MA,與僅進行專科護理及常規護理相比,差異有統計學意義(P<0.05)。

