虛擬現實平衡訓練對腦卒中患者的臨床療效
張麗華,米立新,馬全勝,馬玉寶,劉洪銳,宋德軍,田海源
腦卒中是造成終身殘疾的主要疾病之一,致殘率高達80%以上。平衡功能障礙是腦卒中患者最常見的功能問題之一,它是導致腦卒中患者跌倒風險增加的主要因素[1]。其中10%~25%的跌倒會導致嚴重的后遺癥[2],極大地影響患者的活動水平、功能獨立及生活質量,從而帶來顯著的經濟和社會負擔[3]。因此,提高平衡功能對卒中患者有重要意義。以往一些平衡訓練技術如Bobath技術、PNF技術、核心肌群訓練等主要考慮運動本身,而沒有充分考慮參與運動的人和運動所處的環境,這容易導致訓練內容枯燥、缺乏趣味性,從而影響訓練的效果。近年來,虛擬現實技術在偏癱患者康復中的應用逐漸增多,但由于研究對象的選擇、試驗設計等因素的影響,研究結果不盡一致[4-7]。本研究擬觀察虛擬現實平衡訓練對恢復期偏癱患者平衡及姿勢控制能力的影響,現進行如下闡述。
1 資料與方法
1.1 一般資料 選取2016年1月~2018年12月在我科接受康復治療的腦卒中患者49例,缺血性卒中患者符合《中國急性缺血性腦卒中診治指南2014》標準,出血性卒中患者符合2010年11月中華人民共和國發布實施的《成人自發性腦出血診斷標準》,第一診斷為初發腦卒中(腦梗死或腦出血),經CT和或MRI檢查確診。入選標準:年齡18~60歲,可以獨立行走或輔助下(包括矯形器、助行器或手拐)行走10m以上;無其它神經系統疾病和骨科疾病;初中及以上文化程度,簡易智力狀態檢查量表(Mini-mental State Examination,MMSE)>24分。排除標準:意識不清或高級腦功能障礙,不能配合檢查和治療者;視力或視野障礙影響獲得視覺反饋信息者;并發嚴重心、肝、腎及感染等疾病。采用隨機數字表法將49例患者分為觀察組25例和對照組24例。2組患者一般資料比較差異無統計學意義,見表1。

表1 2組患者一般資料比較
1.2 方法 對照組患者僅接受常規康復訓練,每次30min,每日2次;觀察組患者每天接受1次相同的常規康復訓練和1次虛擬現實平衡訓練,每次30min,5d/周,共4周。常規康復訓練:所有患者的訓練均由同一名專業物理治療師實施,包括關節活動度訓練、肌力訓練、平衡訓練、ADL訓練,其中平衡訓練利用平衡墊、平衡板、Bobath球等對患者進行訓練,遵循支撐面從大到小、從穩定到不穩定的原則,應用運動控制理論,利用言語提示、姿勢矯正鏡提供視覺反饋,并不斷指導患者體會運動的感覺,進行姿勢控制和重心轉移能力等訓練。任務的設計盡量與觀察組相同,使患者在重心前后、左右移動的過程中伸手夠物或進行操作性任務,或進行左右、前后穩定極限的訓練。虛擬現實平衡訓練:應用荷蘭Stable三維姿勢控制訓練與評估系統進行動態平衡功能姿勢控制訓練。該設備包括4個動作捕捉攝像頭,3塊投影布,營造真實的情景模擬環境,平衡臺壓力傳感器將患者重心偏移的數據變化和虛擬現實游戲相結合,攝像頭捕捉肢體三維運動信號,實時給予視覺反饋。患者訓練時采取立位,可根據患者情況選擇性地使用保護吊帶或治療師在旁邊保護,距離為手能夠夠到患者,訓練過程中在確保安全的前提下雙腳盡量不要移動。要求雙腳與肩同寬,在患者雙肩粘貼發光球以進行任務操作。訓練任務設置包括4方面:穩定極限(Limits of Stability)、姿勢性穩定(Postural Stability)、動態穩定(Dynamic Stability)和穩定反應時間(Time to Stability)。每種任務下設不同的游戲,如“Balloon Pop”(具體情境為:畫面中不同顏色的氣球從各方向飛來,粘貼發光球的手會根據游戲設置持不同顏色的針,在氣球飛來時手持針通過移動身體重心觸碰和針相同顏色的氣球,氣球爆裂代表任務完成,主要訓練姿勢的穩定性)、“City Ride”(具體情境為:汽車停在城市的道路上,受試者通過控制身體重心的前后左右移動來分別操作汽車的前進、減速、左轉彎和右轉彎,主要訓練穩定極限)和“Reach the skies”(具體情境為:畫面中的卡通人物代表受試者,受試者需要以不同的速度和幅度移動重心,主要訓練動態穩定性),全部游戲難度均分為容易、中等、困難3個等級。患者在訓練過程中需要左右和前后來移動重心來完成游戲任務,根據患者功能水平在確保安全的前提下逐漸提高訓練難度。
1.3 評定標準 2組患者治療前和治療4周后均進行以下評定。①Berg平衡量表(Berg balance scale, BBS):包括站起、坐下、獨立站立、閉眼站立、上臂前伸、轉身一周、雙足交替踏臺階、單腿站立等 14 個項目, 每項采取0~4分5級評分制,總分56分,分值越高提示平衡能力越好。②計時起立行走測試(time up and go test, TUG):評定時患者身體靠椅背坐好,在3m遠的地面上貼紅色膠紙作標記,患者從靠背椅上站起,按照平時走路的步態向前走3m,過標記后轉身,走回到椅子坐下,靠到椅背上。測試者記錄患者背部離開椅背到再次靠到椅背所用的時間。取2次平均值為測試結果。③姿勢控制評估:應用荷蘭Stable三維平衡姿勢控制訓練與評估系統進行靜態和動態平衡評估測試姿勢穩定性和穩定時間。靜態平衡指標為3種體位下的重心擺動速度,動態平衡指標為穩定時間。靜態平衡測試:姿勢穩定,測試睜眼雙腳站立、閉眼雙腳站立、睜眼雙腳一前一后站立時的重心移動速度。動態平衡測試:穩定反應時間,評估在足底測試平板前后左右4個方向移動干擾情況下維持穩定的能力。時間越短,穩定性越好。干擾的強度設定為中等。
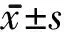
2 結果
2.1 2組患者治療前后BBS評分及TUG評估比較 治療4周后,2組患者BBS評分較治療前均顯著提高(均P<0.05),且觀察組評分比對照組更高(P<0.05);2組患者TUG評估時間較治療前均顯著減少(均P<0.01),2組間比較差異無統計學意義。見表2。

表2 2組患者治療前后BBS評分及TUG評估比較
與治療前比較,aP<0.05,bP<0.01;與對照組比較,,cP<0.05
2.2 2組患者治療前后靜動態平衡指標比較 治療4周后,觀察組患者睜、閉眼站立,睜眼前后站立,穩定反應時間較治療前及對照組均明顯降低(P<0.01,0.05);對照組患者睜、閉眼站立較治療前均降低(均P<0.05),對照組睜眼前后站立及穩定反應時間治療前后比較差異無統計學意義。見表3。
3 討論
腦卒中患者由于中樞神經系統損害,導致姿勢控制異常。姿勢控制屬于運動控制的范圍,是指在各種活動中保持軀體在空間位置的能力[8],包括姿勢穩定性及姿勢方向性。姿勢穩定性指身體面對內外干擾時,通過感覺整合維持身體重心在支撐面內的能力,也被稱作平衡;姿勢方向性指在執行不同運動模式中對身體姿勢的主動控制的能力,與環境、重力、支撐面等諸多因素有關[9]。
腦卒中偏癱患者的康復是虛擬現實技術應用的一個新領域,2008年卒中康復循證評價(evidence-based review of stroke rehabilitation,EBRSR)指南推薦對腦卒中后遺癥期患者使用虛擬現實技術以提高患者運動功能,推薦強度為A[10]。目前,虛擬現實技術對偏癱患者平衡功能的效果國內外研究結果不盡一致。研究范圍包括發病早期和恢復期的,評估指標設計動靜態平衡、步行能力等。國外有研究表明,在傳統康復訓練的基礎上增加虛擬現實游戲平衡訓練,比單獨進行傳統康復訓練能夠更有效地改善腦卒中恢復期偏癱患者的動態平衡功能和功能性步行能力,但患者的靜態平衡功能并未得到改善[4,11]。Rajaratnam等[5]對腦卒中早期偏癱患者的研究發現傳統康復聯合虛擬現實技術能有效改善平衡功能,但需要治療師給予更多的輔助,并沒有表明虛擬現實技術優于傳統康復訓練。孫然等[7]對發病6個月內的偏癱患者的研究認為,基于虛擬現實的平衡訓練和傳統平衡訓練均能減少患者立位下重心擺動,提高靜態平衡功能,但虛擬現實的平衡訓練療效優于傳統平衡訓練。楊峻等[12]認為虛擬現實技術較常規的平衡訓練能更有效地改善小腦卒中患者的靜態平衡功能和穩定極限范圍。
本研究選擇恢復期的偏癱患者,觀察組患者在接受常規關節活動度訓練、肌力訓練、牽伸訓練、任務導向性平衡訓練的基礎上增加虛擬現實平衡訓練,以BBS評分、TUG評估和姿勢控制評估為評估指標,結果發現2組患者訓練后BBS評分較訓練前顯著提高,TUG測試所用時間較訓練前下降,且治療后觀察組BBS評分較對照組也明顯提高。治療后對照組睜、閉眼站立能力較治療前顯著改善,觀察組靜動態指標較治療前均有顯著改善,而且較對照組也有改善,與Cho等[4]和Kim等[11]的研究結果一致。
姿勢控制是一個復雜的過程,由感覺整合、軀干生物力學成分及神經肌肉調節相互作用構成,是個體、任務和環境3個因素相互作用而成的。腦卒中患者的感覺或運動傳導通路發生障礙,導致肌張力、肌力與感覺障礙,大腦中樞神經系統控制障礙,最終產生平衡和姿勢控制障礙[13]。目前許多研究表明,腦卒中后偏癱患者存在肌肉激活時間和激活順序的異常[14]。本研究通過虛擬現實技術提供變化的任務和環境因素,既增加了訓練的趣味性,又兼顧了環境對平衡和姿勢的影響。該訓練對平衡的不同層面進行了訓練,包括穩定極限、姿勢性穩定等,以情景模擬技術通過平衡臺平衡壓力傳感器,將患者重心偏移的變化數據和情景模擬相結合,在不穩定平面上進行平衡和姿勢控制訓練,這種狀態下人體在不斷被打破原有平衡后又不斷產生新的平衡,人體的感受器實時輸入各種信息,神經系統不斷調整肌肉系統的特定收縮部位、順序和時間,來維持核心穩定性以完成目標動作。本研究中2組患者訓練后平衡和姿勢控制能力均有顯著改善,但觀察組優于對照組,認為可能的原因如下:①虛擬現實技術和任務導向性訓練均考慮了反饋信息和環境在平衡維持和調節中的作用,前者是模擬實景,后者是實景訓練,前者更容易實現環境的多樣性,而且任務的難易程度更容易設置,但反饋信息前者以視覺和聽覺為主,而后者是實景訓練,可以提供本體覺的反饋信息;②虛擬現實訓練對治療師的依賴較少,這也可以保持整個訓練的一致性,避免因治療師的疲勞對訓練效果產生影響。
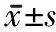
表3 2組患者治療前后靜動態平衡指標比較
與治療前比較 ,aP<0.01,bP<0.05;與對照組比較,cP<0.01,dP<0.05
TUG評估包括坐起、轉身、步行等動作,本研究以患者所用時間為標準,并未對比2組在步態、姿勢方面的差別,2組患者治療后TUG評估差異無統計學意義,可能與以下因素有關:患者可能只關注完成整個評估過程的時間,而并未注重姿勢、平衡等;觀察時間較短,樣本量較小。
本研究的局限性在于:①研究時間較短,也沒有進行后期隨訪;②沒有對2組的治療強度進行量化;③由于2組患者參與平衡調節的反饋信息均有多種感覺系統參與,因此無法確定虛擬現實技術的哪種感覺信息對平衡更重要。
隨著技術的發展,可以模擬真實環境的康復設施和技術越來越多地用于恢復運動功能和平衡障礙[15],其中虛擬現實技術在偏癱康復訓練中的應用也越來越多,但是,下一步需要擴大樣本量,對不同病程的患者進行分別研究,以期得到更有價值的結論。此外,對于療效評估指標應增加神經解剖或神經生理學的依據,如功能性磁共振成像、彌散張量成像等技術,使研究更有說服力。

