老年2型糖尿病患者合并骨質疏松癥的危險因素分析
劉菊 王志剛 趙輝 陳誠
1.武漢市第一醫院老年病科,湖北 武漢 4300222.湖北中醫藥大學,湖北 武漢 430000
糖尿病一種是以血糖升高為主要臨床表現的代謝性疾病,在中國的發病率較高。糖尿病不僅可以導致各種血管疾病,而且能在一定程度上損害骨骼系統,2/3的糖尿病患者伴有骨密度(bone mineral density,BMD)降低[1]。2型糖尿病(type 2 diabetic mellitus,T2DM)合并骨質疏松癥(osteoporosis,OP)是指糖尿病并發骨量減少,骨顯微結構受損和骨脆性增加,易發生骨折的一種全身性代謝性骨病,具有較高的致骨折及致殘率[2]。T2DM合并OP患者,因其早期常無臨床癥狀,因此常常容易遭到忽視,直至病程發展至中后期才出現骨折、畸形、骨骼疼痛等癥狀,患者一旦發生骨質疏松,則無法逆轉,故早期預防尤為關鍵[3]。本文旨在探討老年T2DM并發OP患者的發生率,并分析OP與體質量指數(bone mass index,BMI)、血糖、胰島素樣生長因子-1等相關因素的關系,為早期臨床診治提供參考。
1 材料和方法
1.1 一般資料
選取2016年5月至2018年4月我院老年病科收治的2型糖尿病老年患者273例,所選取患者均符合1999年WHO頒布的糖尿病診斷標準。采用雙能X線法測定患者BMD,根據BMD值對273例患者進行分組,其中骨質疏松(osteoporosis,OP)組125例,非骨質疏松(non osteoporosis,non-OP)組148例,骨質疏松的診斷標準按照1995年WHO推薦的診斷標準,即受試者BMD低于同性別峰值平均值2.5個標準差(T值≤-2.5),則診斷為骨質疏松癥[4]。兩組中OP組:男67例,女58例;年齡63~89(67.3±4.1)歲;non-OP組:男69例,女79例;年齡64~89(69.5±5.6)歲。兩組患者性別、年齡均相匹配,女性均絕經,且兩組均排除口服鈣劑、維生素D、半年內應用糖皮質激素等影響骨密度的藥物,以及排除骨折、急慢性感染病史、患有影響鈣磷代謝疾病、腫瘤或患有肝腎功能障礙疾病。
1.2 方法
對兩組患者進行問診及體格檢查,記錄病程,測量體質量和身高,計算體質量指數(bone mass index,BMI);空腹時抽取肘靜脈血,采用全自動生化分析儀測定血鈣(Ca)、血磷(P)、堿性磷酸酶(alkaline phosphatase,ALP)、空腹血糖(fasting blood-glucose,FBG)、空腹胰島素水平(fasting insulin,Fins)、糖化血紅蛋白(HbA1c)、血肌酐(Scr)、甘油三酯(TG)、總膽固醇(TC)、高密度脂蛋白膽固醇(hight-density lipoprotein lcholesterol,HDL-C)、低密度脂蛋白膽固醇(low-density lipoprotein cholesterol,LDL-C)水平,采用ELISA試劑盒測定血清胰島素樣生長因子-1(insulin-like growth factor,IGF-1)水平。計算胰島素抵抗指數(HOMA-IR)=[FBG×Fins]/22.5。
1.3 統計學處理
2 結果
2.1 兩組間臨床數據資料比較(表1)
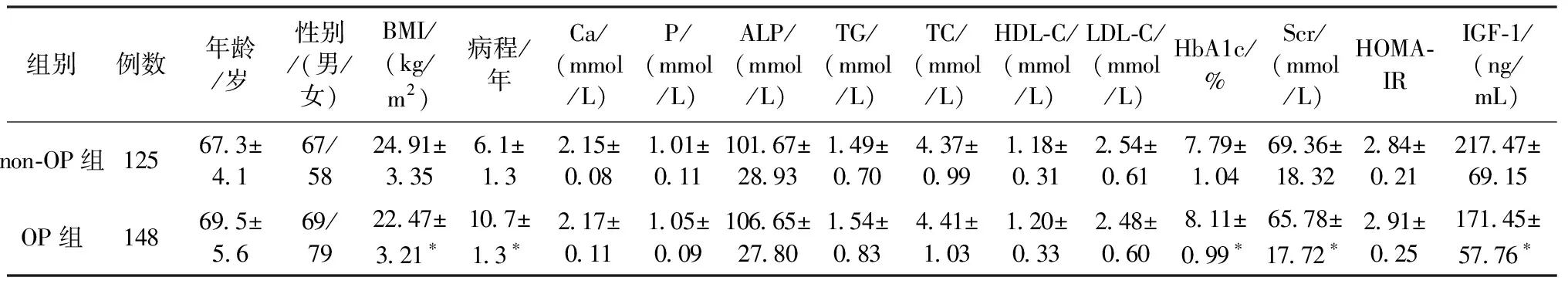
表1 兩組間臨床資料比較Table 1 Comparison of clinical data between OP group and non-OP group
注:與non-OP組比較,*P<0.05。
2.2 T2DM合并OP影響因素的相關性
二元Logistic 回歸分析顯示,把T2DM合并OP作為因變量,病程、BMI、HbA1c、Scr、IGF-1作為自變量,分析病程、BMI、HbA1c、Scr、IGF-1與T2DM合并OP影響因素的相關性,見表2。
3 討論
糖尿病型骨質疏松屬于繼發性骨質疏松,本病發病率已達到60%[5]。研究[6]表明,與其他人相比,糖尿病患者并發骨質疏松癥其骨折的風險更高。對糖尿病患者并發骨質疏松癥的影響因素如下:
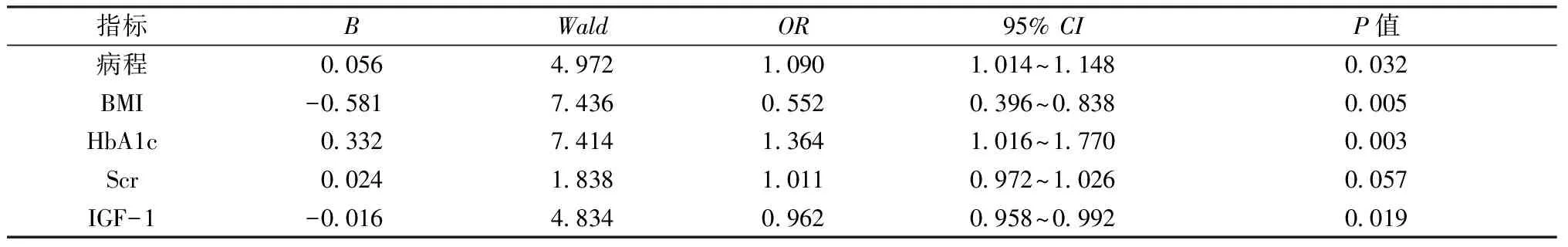
表2 老年2 型糖尿病患者合并骨質疏松的影響因素Table 2 Risk factors of osteoporosis in elder type 2 diabetic patients
①固有因素:人種(白種人和黃種人較黑種人具有更高的患骨質疏松癥的風險)、年齡、女性絕經、母系家族史;②非固有因素:體重偏低、性腺功能低下、吸煙、過量飲酒、過多飲用咖啡、缺乏運動,飲食中的營養不平衡、蛋白質攝入過量或缺乏、高鈉飲食、缺乏鈣或維生素D(缺少光照或攝入不足),影響骨代謝的疾病,以及影響骨代謝藥物的使用[7]。一些學者[8]還認為,基于成骨細胞與脂肪細胞同源性這一研究進展,以及迄今為止發現的各種脂肪因子,骨代謝與脂代謝之間存在著密切聯系。糖尿病患者的骨骼鈣含量較低,是由于糖尿病患者的胰島素相對或絕對的不足,而胰島素能通過成骨細胞表面的胰島素受體,刺激成骨細胞核苷的合成,進而促進合成骨膠原,以增加骨骼中的鈣含量[9]。在2型糖尿病患者中,胰島素分泌量相對不足,而在后期,胰島素分泌則絕對不足。因此,2型糖尿病患者與正常人相比較更容易患骨質疏松癥[10]。另一方面,胰島素的絕對或相對不足,可引起負氮平衡,影響脂質代謝,從而影響合成骨骼系統中的糖蛋白和Ⅰ型膠原,反而使其加速分解并改變骨基質。與此同時,人體的代謝紊亂,微量元素代謝紊亂,導致骨礦物質的含量下降[11]。此外,胰島素的缺乏可降低血漿中骨鈣素的水平,導致骨質疏松的發生[12]。
高血糖能導致滲透性利尿,增加鈣、磷的排出。高血糖也會影響腎小管對鈣、磷的重吸收,導致鈣和磷的進一步丟失;甲狀旁腺又因低血鈣的刺激,所分泌的甲狀旁腺素增加,使骨量的吸收加快,并進一步降低了BMD[13],而且,糖尿病患者的病程越長,高滲狀態的毒性就會越高,這就提高了罹患骨質疏松癥的風險[14]。如果機體長時間處于高血糖狀態,在糖尿病患者體內,就會形成大量的糖基化終末產物,影響破骨細胞對骨吸收的誘導[15]。HbA1c作為反應近3個月血糖控制情況的指標,在本研究中也顯示出,OP組患者病程偏長,HbA1c偏高,符合上文中所述高血糖對骨質疏松影響的結論。組間分析顯示Scr為骨質疏松的影響因素,但Logistic 回歸分析顯示二者之間無統計學意義。這可能與所選病例為老年患者,單純用Scr評價腎功能有其局限性有關。
一些學者認為,在2型糖尿病患者中,肥胖人群和高胰島素血癥,可能在一定程度上能避免骨量丟失,這種類型的2型糖尿病患者具有比其他2型糖尿病患者更高的骨密度。大量研究[16]證實,肥胖對骨量具有保護作用,而低體質量卻對骨量有不良影響。肥胖保護骨密度的機制,是通過增加骨負荷,促進骨形成,同時胰島素、瘦素、雌激素也參與其中,并可能影響性激素與球蛋白的結合,從而間接影響到游離性激素水平。本研究也表明,OP組的BMI偏低,BMI與骨質疏松呈負相關關系。
IGF-1是一種含有70個氨基酸殘基的多肽,IGF-1與胰島素具有相似的結構,在骨骼中含量非常豐富。IGF-1能促進成骨細胞有絲分裂,還能通過不依賴有絲分裂的方式,來促進骨基質的合成及礦化[17]。魏雨田等[18]研究證實,低水平的IGF-1是骨質疏松發生的危險因素,這一結論與本研究結果一致。
綜上所述,有多種危險因素影響2型糖尿病合并骨質疏松。本研究結果顯示,OP組病程長于non-OP組,HbAlc水平高于non-OP組,BMI、IGF-1低于non-OP組,差異均有統計學意義 (P<0.05)。表明病程長、HbAlc高、BMI與IGF-1水平低是老年2型糖尿病合并骨質疏松癥患者的危險因素。

