關注因藥物相互作用導致的醫源性庫欣綜合征
湯智慧,母義明
1.解放軍總醫院藥學部,北京 100853;2.解放軍總醫院內分泌科,北京 100853
吸入性糖皮質激素(inhaled corticosteroid,ICS)或鼻內用糖皮質激素(intranasal corticosteroids,INCS)被廣泛用于治療哮喘和慢性阻塞性肺疾病(chronic obstructive pulmonary disease,COPD)、過敏性鼻炎(allergic rhinitis,AR)、支氣管哮喘(bronchial asthma,BA)等呼吸系統疾病,其主要的不良反應(adverse drug reaction,ADR)分為局部和全身,局部ADR包括發音障礙、口咽部假絲酵母菌病(鵝口瘡)、接觸性的超敏反應等;全身ADR包括醫源性庫欣綜合征(Cushing syndrome,CS)、肺部感染、骨質疏松等[1]。ICS和INCS在正常劑量范圍內通常不會引起醫源性庫欣綜合征,單獨使用ICS或INCS出現醫源性庫欣綜合征的文獻報道也很少[2,3]。納入5項隨機試驗(732例成人患者)的Meta分析結果發現,每日使用500μg、1000μg、1500μg和2000μg氟替卡松的患者的腎上腺功能異常發生率分別僅為6%、7%、10%和13%。而另外一項納入64項研究的Meta分析[5]顯示,觀察劑量反應性尿皮質醇抑制最強的是倍氯米松(8.4%/100μg,P=0.029),其次是氟替卡松(3.2%/100μg,P<0.001)和布地奈德(3.1%/100μg,P=0.001),而環索奈德不影響皮質醇水平,尿皮質醇抑制與環索奈德治療沒有顯著相關性(1.8%/100μg,P=0.267)。盡管以上文獻顯示出ICS或INCS單獨使用的安全性,但是近年來,越來越多的報道[6-10]稱,ICS或INCS與肝藥酶抑制劑合用,會發生藥物相互作用相關的醫源性庫欣綜合征。本文通過檢索國內外ICS或INCS藥物相互作用相關的醫源性庫欣綜合征文獻,對ICS和INCS的藥代動力學特點、與之相關的藥物相互作用以及處理措施進行綜述,為臨床提供參考。
1 吸入性或鼻內糖皮質激素的藥代動力學特點
給藥后,約10%~50%的ICS、30%的INCS可通過肺泡區域或鼻黏膜直接吸收進入體循環,但大部分ICS和INCS殘留在鼻咽中,在胃腸道被吸收,最終被肝藥酶代謝。ICS或INCS的藥代動力學特點的差異,決定了其全身ADR的大小:①與糖皮質激素相關受體結合的親和力(relative receptor binding affinity,RRA)大小決定了全身暴露的多少,親和力越弱,則全身作用越小。②全身口服生物利用度(F)越低,即藥物到達血液的程度越低,全身不良反應越少。③血漿蛋白結合(Pb)率越高,則游離的越少,擴散到組織中的藥物越少,全身不良反應越少。④消除半衰期越短,則藥物的分布越少,全身不良反應也越少。⑤親脂性越低,則提示藥物與組織的較低分布和結合,全身不良反應也越少。⑥是否經由肝藥酶代謝。若經肝藥酶代謝,則發生相互作用的幾率增加,全身ADR也會增加。長用ICS或INCS中,氟尼縮松和倍氯米松似乎滿足上述大多數條件,如低RRA、低親脂性、短的消除半衰期和CYP3A4同工酶對代謝的較少依賴性。而氟替卡松由于其更高的親脂性,更長的消除半衰期,與糖皮質激素RRA結合時間長,以及經由CYP3A4代謝等特點,更容易出現全身ADR。表1對目前常用的ICS和INCS的藥代動力學特點做了簡單的比較。
從表1可知,大部分的吸入性或鼻內用糖皮質激素在胃腸道中被吸收,最終經肝藥酶代謝,主要涉及的肝藥酶有CYP3A4和CYP2D6。因此,在與CYP3A4和CYP2D6抑制劑合用時就會使得其在體內的代謝減慢,進而影響藥物曲線下面積(area under curve,AUC)、半衰期等,使得ICS或INCS引起全身ADR的風險大大增加。
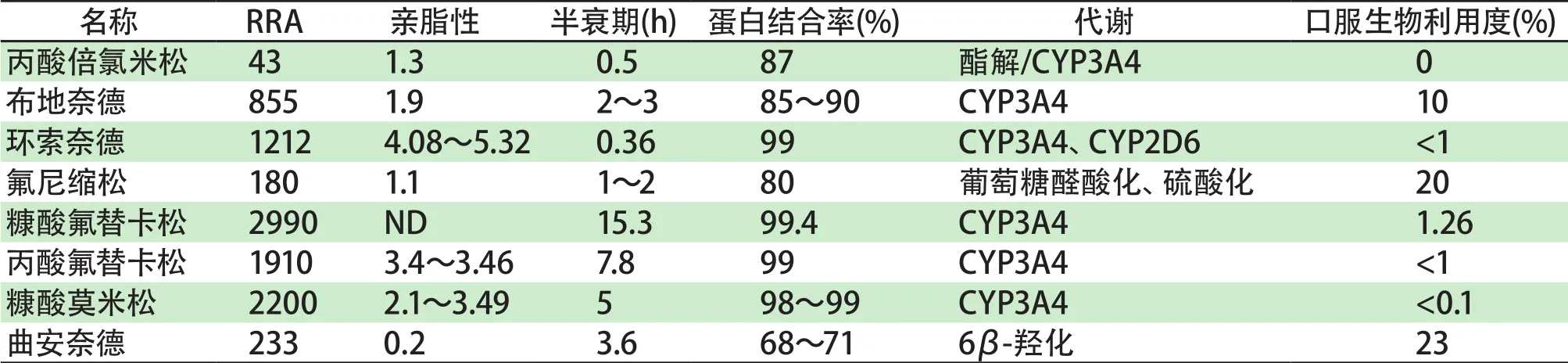
表 1 常用吸入性或鼻內用糖皮質激素的藥代動力學特點[12,13]Tab 1 Pharmacokinetic of inhaled corticosteroid or intranasal corticosteroids[12,13]

表 2 與吸入性或鼻內糖皮質激素發生相互作用的藥物Tab 2 Interaction related to inhaled corticosteroid or intranasal corticosteroids
2 與吸入性或鼻內糖皮質激素發生相互作用的藥物
通過文獻復習,ICS或INCS中容易發生藥物相互作用的主要是經過肝藥酶代謝,包括倍氯米松、布地奈德、環索奈德、氟替卡松及莫米松,尤其是CYP3A4強抑制劑,如蛋白酶抑制劑(protease inhibitor,PI)、抗真菌藥物。本文將可能影響糖皮質激素代謝的藥物進行了總結,見表2。
2.1 蛋白酶抑制劑 Parya等[14]在2013年的一篇報道中,對于1999~2012年PubMed中涉及HIV陽性同時使用ICS或INCS與PI出現醫源性庫欣綜合征的病例進行了綜述,共51例,患者平均年齡為36歲(1.8~66歲),<12歲的有9例(18%),涉及單獨使用ICS(n=45)、INCS(n=2)以及同時使用ICS和INCS(n=4)的ADR。48例(94%)患者治療方案中含有利托那韋,2例(4%)治療方案中含有其他PI(茚地那韋、沙奎那韋和奈非那韋),1例(2%)并無記載具體治療方案。<12歲的患者利托那韋的平均日劑量為109mg/d,成人利托那韋平均劑量為224mg/d (100~1200mg/d)。單獨使用ICS的45例中,91%使用氟替卡松、9%使用布地奈德,單獨使用INCS的2例也是氟替卡松。在年齡<12歲的患者,吸入性氟替卡松的平均日劑量為343μg/d(50~1000μg/d),明顯高于推薦劑量(200μg/d);成人平均吸入劑量約為841μg/d(200~ 2000μg/d),成人鼻內用氟替卡松的平均日劑量為400μg/d(200~800μg/d),并未高于推薦劑量(吸入性丙酸氟替卡松氣霧劑的最大日劑量為880μg/d,口服劑量為2000μg/d,成人鼻內用氟替卡松糠酸酯和丙酸氟替卡松的總推薦日劑量分別為110μg/d和200μg/d)。病例報道中因為ICS或INCS與PI合用出現醫源性庫欣綜合征的時間從10天到5年不等(平均值:7.1個月)。最常見的臨床表現是滿月臉、水牛背、多毛等皮質醇增多的表現,嚴重的有股骨頭壞死、椎骨和股骨骨折等。最后通過逐漸減量并最終停用ICS或INCS,緩慢減少口服皮質類固醇,或將基于PI的方案改為非核苷類逆轉錄酶抑制劑的方案。在43例報告結果中有癥狀消退和皮質醇或促腎上腺皮質激素正常化。
2.2 抗真菌藥物 近年來,越來越多的報道顯示,ICS或INCS與抗真菌藥物中強的CYP3A4抑制劑,如伊曲康唑、氟康唑、泊沙康唑、伏立康唑同時使用會引起藥物相互作用相關的醫源性庫欣綜合征以及腎上腺皮質功能減退。有文獻[15]將24例囊性纖維化的患者平均分為2組,每組12例,一組接受吸入性氟替卡松(500~1000mg/d)聯合伊曲康唑(200mg,bid)治療,而另一組只接受吸入性氟替卡松治療,3d后對2組患者進行皮質醇刺激試驗。結果顯示,同時服用ICS和伊曲康唑組的患者全部顯示結果異常,而僅使用ICS組只有2例患者結果異常。考慮患者出現下丘腦-垂體-腎上腺(the hypothalamic-pituitary-adrenal axis,HPA)軸的抑制現象,是由于伊曲康唑抑制了氟替卡松的代謝使得體內濃度增加而引起的。另有報道[16],在10名健康志愿者中同時使用吸入性布地奈德和口服伊曲康唑,結果顯示,布地奈德的AUC和Cmax和半衰期明顯增加,其中43%的患者出現了皮質醇水平降低。為了進一步確定唑類抗真菌藥物與ICS或INCS相互作用對于HPA軸的抑制作用,一項研究[17]將慢性肉芽腫的患者分成2組,一組(n=12)只接受伊曲康唑治療,另一組(n=25)同時接受吸入性布地奈德和伊曲康唑治療。結果顯示,同時用布地奈德和伊曲康唑治療的患者中有44%出現可記錄的低促腎上腺皮質激素(adreno-cortico-tropic-hormone,ACTH)刺激反應,單獨接受伊曲康唑的患者沒有ACTH反應異常。而有的個案報道[12],氟替卡松與氟康唑聯用引起醫源性庫欣綜合征合并腎上腺皮質功能減退。
2.3 其他 另外,還有其他CYP3A4抑制劑與ICS或INCS聯合使用,出現醫源性庫欣綜合征或者HPA軸的抑制,如克拉霉素與吸入性布地奈德[18]、維拉帕米與氟替卡松[19]、地爾硫卓與布地奈德[19]。
3 吸入性或鼻內用糖皮質激素因藥物相互作用出現的醫源性庫欣綜合征的處理措施
因ICS或INCS引起的醫源性庫欣綜合征處理措施包括:①使用其他藥物代替ICS或INCS,例如抗膽堿能藥物(異丙托銨)、肥大細胞穩定劑(色甘酸)、白三烯受體拮抗劑(孟魯司特)或抗組胺藥。②如果懷疑存在藥物相互作用,則可將ICS或INCS調整為不經過肝藥酶代謝的糖皮質激素。③如果是PI與ICS或INCS發生的相互作用,可以根據患者的既往治療和反應,更換為其他不經過肝藥酶代謝的抗病毒治療,也可以更換為其他ICS或INCS(如倍氯米松[20])。④ICS或INCS與CYP3A4聯合使用時,應盡可能地使用最低的有效劑量。⑤如果已經明確出現HPA軸的抑制,需要停藥后給予口服糖皮質激素的補充并逐漸減量以恢復HPA軸的正常功能。
4 小結
對于口服或靜脈使用糖皮質激素,包括地塞米松、甲基強的松龍或潑尼松龍,通過CYP3A4代謝,與酶抑制劑,如伊曲康唑[21,22]、克拉霉素[23]、葡萄柚汁[24]和鈣離子通道阻滯劑[25]合用會減慢糖皮質激素在體內的代謝,我們并不陌生,然而,對于ICS或INCS的相互作用我們往往忽略,尤其是共同給予CYP3A4抑制劑,臨床中應予以關注。

