呼吸功能訓練對COPD緩解期肺功能及生活質(zhì)量影響分析
李曉玲
663000云南省文山市人民醫(yī)院呼吸科,云南文山
本次研究將針對COPD緩解期患者明確具體干預方法,以通過呼吸功能訓練的實施,為患者肺功能改善以及生活質(zhì)量提升,奠定基礎(chǔ)。
資料與方法
2016年3月-2018年5月收治COPD緩解期患者90例,抽簽法分組后明確各組干預方法。對照組45例,男25例,女20例;年齡45~89歲,平均年齡(62.35±2.35)歲;病程2~15年,平均病程(11.29±1.52)年。觀察組45例,男20例,女25例;年齡46~90歲,平均年齡(62.39±2.39)歲;病程3~16年,平均病程(11.33±1.55)年。觀察對比兩組COPD緩解期患者的性別、年齡、病程,結(jié)果發(fā)現(xiàn)差異無統(tǒng)計學意義(P>0.05)。
方法:對于入組后的兩組COPD緩解期患者,明確各組干預方法;對照組選擇常規(guī)宣教+治療方法進行干預;觀察組選擇常規(guī)宣教+治療方法+呼吸功能訓練方法進行干預;對照組首先于適當運動鍛煉指導以及戒煙要求等方面完成健康宣教;此外,于解痙平喘、吸氧以及止咳化痰幾方面展開基礎(chǔ)治療。觀察組具體為:常規(guī)宣教方法以及治療方法同對照組COPD緩解期患者保持一致;此外,配合展開呼吸功能訓練干預,具體內(nèi)容:①合理展開腹式呼吸訓練干預:護理人員協(xié)助患者進行立位或者坐位的采取,將雙手放置于患者胸前或者腹部,并且保持上身肌群放松,利用手部輕微施加壓力,認真做深呼吸動作,并且保持在呼氣過程中全部呼出氣體。對吸氣時間同呼氣時間比值進行合理控制,確保在1:3與1:2范圍內(nèi),控制訓練頻率3次/d,訓練時間15min/次[1]。②合理展開縮唇呼氣訓練干預:對患者鼻吸氣進行指導后,對于縮唇緩慢呼氣進行指導,并且對呼吸頻率、縮唇程度以及呼吸深度進行合理控制,確保患者不費力。并且依據(jù)患者具體表現(xiàn)完成對應調(diào)節(jié),控制訓練頻率3次/d,訓練時間30min/次。③合理展開有氧運動訓練干預:通過醫(yī)護人員的積極指導,COPD緩解期患者合理展開有氧運動訓練干預,對運動量進行認真要求,需要做到從慢到快以及從小到大,并且針對訓練強度進行合理控制,確保血氧飽和度水平≥90%,心率≤110次/min,對患者進行為期6個月干預。
觀察指標:觀察對比兩組COPD緩解期患者肺功能[FEV1(第一秒用力呼氣量)以及FEV1/FVC(第一秒用力呼氣量/用力肺活量)]以及生活質(zhì)量。
判斷標準:對于兩組COPD緩解期患者生活質(zhì)量評定,選擇SGRQ(圣喬治問卷)完成,主要集中于活動能力以及癥狀表現(xiàn)等方面展開,最終評定分數(shù)同生活質(zhì)量負相關(guān)[2]。
統(tǒng)計學方法:對于兩組COPD緩解期患者的干預效果,采用統(tǒng)計學軟件SPSS20.0展開數(shù)據(jù)分析,計量資料(肺功能以及SGRQ評分)以(x±s)表示,行t檢驗,P<0.05為差異有統(tǒng)計學意義。
結(jié) 果
肺功能對比:治療前,兩組COPD緩解期患者在肺功能方面差異無統(tǒng)計學意義(P>0.05);治療后,同對照組FEV1/預計值水平以及FEV1/FVC水平對比,觀察組獲得明顯提升(P<0.05),見表1。
SGRQ評分對比:治療前,兩組COPD緩解期患者在生活質(zhì)量評分方面差異無統(tǒng)計學意義(P>0.05);治療后,同對照組COPD緩解期患者生活質(zhì)量評分對比,觀察組SGRQ評分獲得明顯降低(P<0.05),見表2。
討 論
COPD疾病特征主要體現(xiàn)為進行性發(fā)展以及持續(xù)氣流阻塞等方面,并且在感染等系列因素的作用下,會使得患者呈現(xiàn)出急性加重發(fā)作的現(xiàn)象,更為嚴重者會呈現(xiàn)出肺心病以及呼吸衰竭的現(xiàn)象[3]。對于COPD患者,主要呈現(xiàn)出呼吸困難、咳嗽以及活動耐受力差等方面。針對其發(fā)病因素進行分析,主要因為顆粒以及有害氣體使得患者呈現(xiàn)出異常炎性反應的現(xiàn)象導致,在慢性炎性反應的條件下,會使得患者呈現(xiàn)出氣道壁損傷的現(xiàn)象。
本次研究中,治療前,兩組COPD緩解期患者在肺功能方面無明顯差異;治療后,同對照組FEV1水平以及FEV1/FVC水平對比,觀察組獲得明顯提升;治療前,兩組COPD緩解期患者在生活質(zhì)量評分方面,無明顯差異;治療后,同對照組COPD緩解期患者生活質(zhì)量評分對比,觀察組SGRQ評分獲得明顯降低,充分證明呼吸功能訓練方法的可行性。
綜上所述,COPD緩解期患者在接受治療期間,呼吸功能訓練的有效實施,對于患者FEV1水平以及FEV1/FVC水平改善、SGRQ評分的降低,效果理想,最終對于COPD緩解期患者肺功能改善、生活質(zhì)量提升,做出保障。
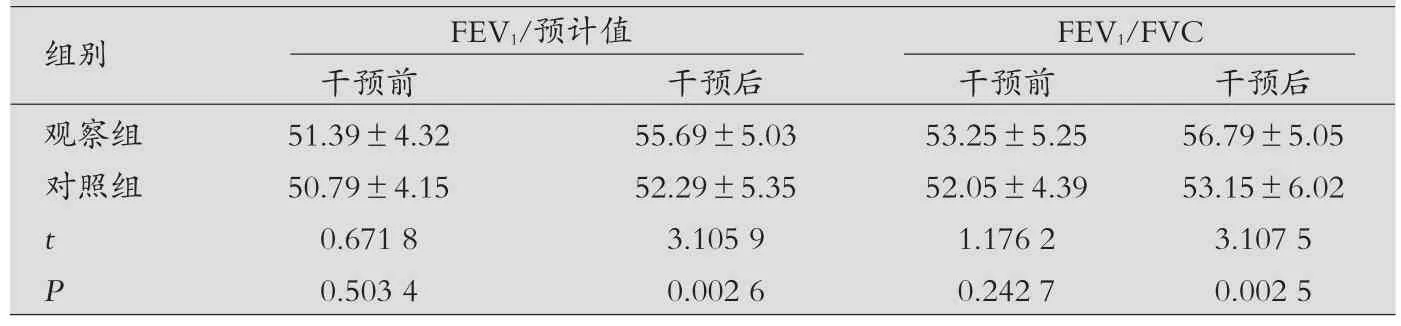
表1 兩組COPD緩解期患者肺功能臨床對比(x±s,%)
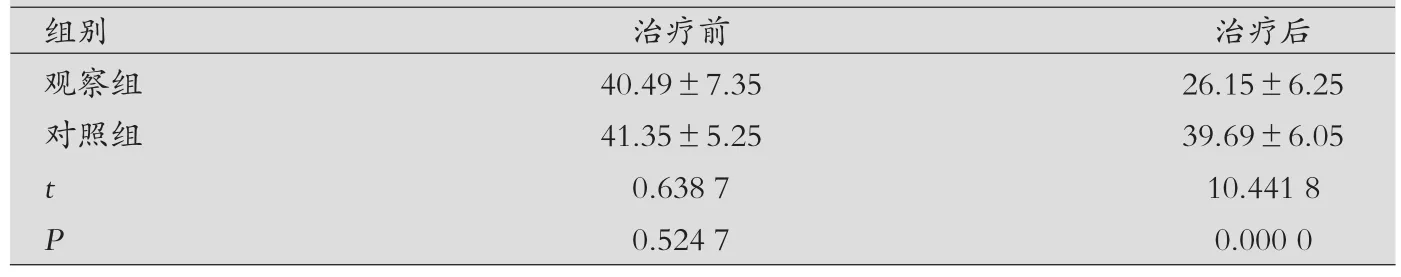
表2 兩組COPD緩解期患者SGRQ評分臨床對比(分,x±s)

