影響經皮椎間孔入路內鏡下神經根減壓治療腰椎管狹窄癥臨床療效的相關因素分析*
梁博偉,唐福興,彭遠媚,王義生,鄒崇祺
(玉林市紅十字會醫院 骨科,廣西 玉林 537000)
腰椎管狹窄癥是脊柱外科的常見病和多發病,隨著人口老齡化發展,發病率和經濟負擔逐年增加,成為中老年人殘疾、失能的重要原因[1]。對于正規保守治療無效的患者,常需手術治療。傳統手術采用腰椎后正中入路,嚴重破壞后方的肌肉韌帶復合體,影響脊柱穩定性,手術創傷大、治療費用高,且術后殘留腰背部疼痛。
近年來,脊柱微創技術迅速發展,經皮脊柱內鏡技術治療腰椎管狹窄癥日漸成熟,相繼有文獻報道其在手術創傷和康復等方面的優勢,臨床效果滿意[2-3]。然而,由于其陡峭的學習曲線,對技術要求高,適應證較難把握,仍有許多因素影響著手術療效。本研究回顧性分析2016年5月-2017年1月105例有完整隨訪記錄的單側神經根癥狀腰椎管狹窄癥患者,采取經皮椎間孔入路內鏡下神經根減壓治療,對可能影響手術療效的相關因素進行統計學分析,為臨床上對腰椎管狹窄癥的微創治療提供一定的參考依據。
1 資料與方法
1.1 病例選擇標準
1.1.1 納入標準 ①有明確腰腿痛病史,伴單側下肢放射痛及間歇性跛行;②CT及磁共振成像(magnetic resonance imaging,MRI)等影像學與臨床表現相符合,證實為單節段腰椎管狹窄;③經過嚴格保守治療6個月無效。
1.1.2 排除標準 ①腰椎X線示腰椎滑脫、腰椎失穩和退變性脊柱側彎者;②既往腰部手術史,腰椎骨折、腫瘤及感染等病史者;③馬尾神經癥狀者;④雙側神經根壓迫癥狀者;⑤發育性腰椎管狹窄癥。
1.2 一般資料
2016年5月-2017年1月符合以上選擇標準的105例有完整隨訪記錄的腰椎管狹窄癥患者納入研究,采用經皮椎間孔入路內鏡下減壓治療。其中,男43例,女62例;年齡45~76歲,平均(57.2±4.7)歲;病程6個月~3年7個月,平均(1.8±0.5)年;手術節段:L4/5節段共68例,L5/S1節段共37例。
1.3 手術方法
采取俯臥位、局麻下手術,棘突旁開10.0~14.0 cm為穿刺點,以18G穿刺針在C臂X光機透視下穿刺至相應椎體上關節突,并緊貼關節突,直至安全三角。沿穿刺針置入導絲,作一長約0.7 cm的皮膚切口,置入逐級擴張套管,環鋸逐級打磨上關節突下緣骨質,擴大椎間孔。將工作套管置入椎管內,X線透視工作套管位置滿意后,置入德國Joimax椎間孔鏡,調整工作通道及鏡頭方向,摘除突出椎間盤和髓核,部分肥厚的黃韌帶和后縱韌帶,磨除上關節突內下部、部分下位椎弓根上緣及內側緣和椎體后緣增生的骨贅,擴大側隱窩空間(神經根管側隱窩區),對神經根外側、背側和腹側進行徹底減壓,射頻電凝止血和纖維環成型,最后確認減壓充分,神經根搏動良好,結束手術,縫合切口,無菌敷料覆蓋。手術均由同一組醫生完成。
1.4 觀察指標與賦值方法
根據腰椎管狹窄癥的發病特點及相關的臨床研究,納入的臨床資料主要有年齡、性別、病程、跛行距離及術前Oswestry功能障礙指數(Oswestry dability Index,ODI),影像學資料包含病變節段分布、狹窄區域及程度(側隱窩矢狀徑和椎間孔面積)。
根據神經根走行及神經根管解剖特點,結合LEE等[4]標準,分為:1區,盤黃間隙;2區,骨性側隱窩上部(椎弓根中部以上的區域);3區,骨性側隱窩下部(椎弓根中部以下的區域);4區,椎間孔區。
椎管狹窄的程度指標包括:癥狀側的側隱窩矢狀徑和椎間孔面積。腰椎側隱窩分為盤黃間隙和骨性側隱窩區域,它們可以合并存在,也可以單獨存在[5]。側隱窩矢狀徑測量方法:①盤黃間隙按照黎江芽[6]的方法測量,見圖1A。骨性側隱窩矢狀徑選取病變間隙下位椎體層面,測量CT橫斷面椎體后緣與相應的上關節突間的直線距離,見圖1B。對于≥2個區域狹窄的側隱窩矢狀徑,選取最小直徑者納入統計學分析。椎間孔面積測量方法:選取同時顯示病變間隙椎弓根、上下關節突的旁正中矢狀位層面,采用Surgimap軟件在CT矢狀面上測量病變節段的椎間孔骨性面積。

圖1 側隱窩矢狀徑測量方法Fig.1 Measuring method for radius vector of lateral recesses
對相關觀察指標的賦值方法如下:術前ODI、側隱窩矢狀徑、椎間孔面積以具體數值表示,其余數據轉換為分類變量(記錄1、2或3)。其中,年齡:<65歲=1,≥65歲=2;性別:男=1,女=2;病程:<2年=1,≥2年=2;跛行距離:<100 m=1,100~500 m=2,>500 m=3;病變節段:L4/5=1,L5/S1=2;狹窄區域:1區=1,2區=2,1+2區=3。
1.5 療效評價指標
分別于術前、末次隨訪時采用ODI評分,評估腰椎功能改善狀況。末次隨訪時評估患者的綜合滿意度,綜合滿意度評估使用ODI評分改善率進行評定,ODI改善率=[(治療前分值-治療后分值)/治療前分值]×100%。療效評定標準:優,改善率≥75%;良,改善率50%~75%;可,改善率25%~50%;差,改善率<25%。
1.6 統計學方法
采用SPSS 19.0軟件包進行分析。計量資料以均數±標準差(±s)表示,先行單因素分析,兩樣本均數比較采用獨立樣本t檢驗,計數資料采用χ2檢驗,篩選出有統計學意義的指標,再對有統計學意義的指標進行Logistic回歸分析。以P<0.05為差異具有統計學意義。
2 結果
所有患者均獲隨訪,隨訪時間10個月~1年5個月,平均(1.1±0.3)年。術后2例患者出現一過性神經根損傷,經3個月康復治療好轉。無硬脊膜撕裂、椎間隙感染,切口均Ⅰ期愈合。按ODI改善率評定手術療效:優43例,良48例,可11例,差3例,優良率86.7%。手術前后側隱窩矢狀徑變化典型圖片見圖2。
單因素分析結果顯示,年齡、性別、跛行距離、病變節段、狹窄區域、椎間孔面積與手術療效無明顯相關(P>0.05),而病程、術前ODI及側隱窩矢狀徑與手術療效相關(P<0.05),見表1。Logistic回歸分析結果顯示,病程和術前ODI為影響手術療效的獨立預后因素,見表2。

圖2 手術前后側隱窩矢狀徑變化Fig.2 Changes in radius vector of lateral recesses pre-and postoperative
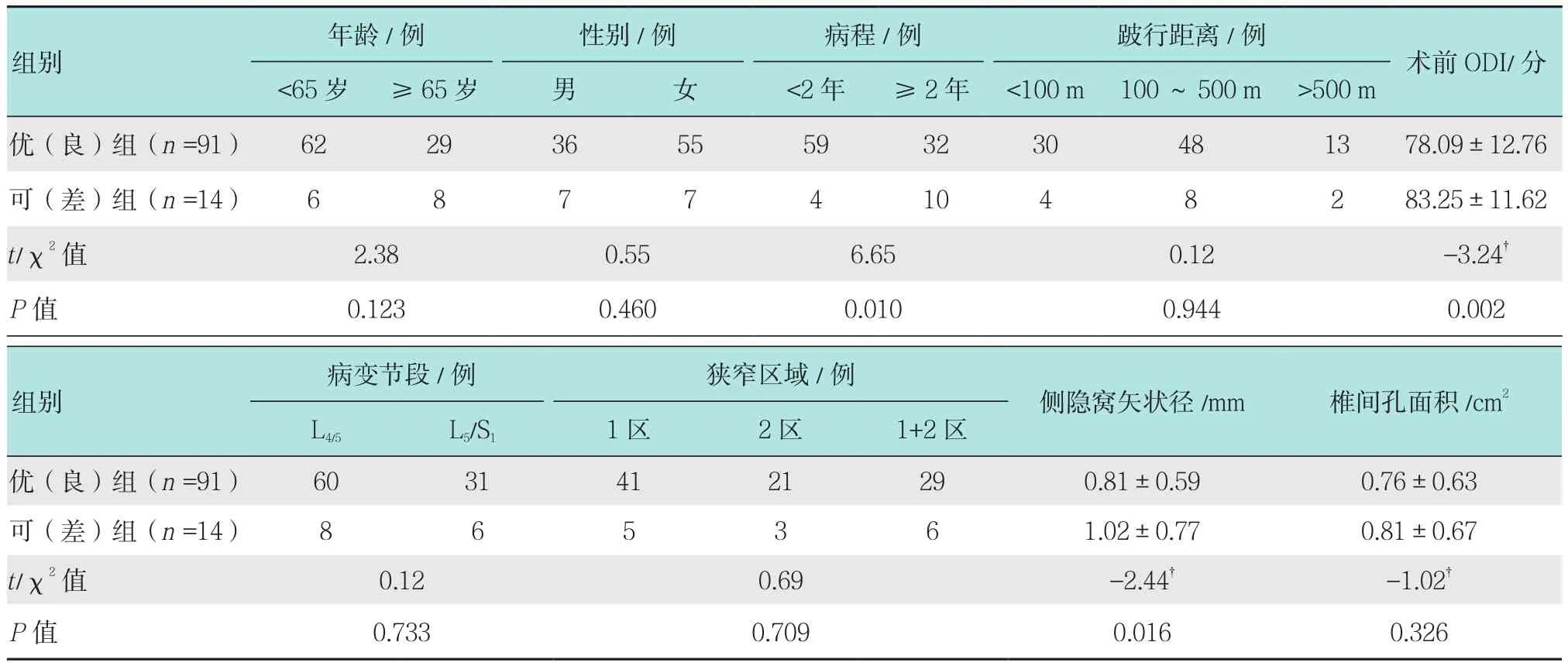
表1 單因素分析結果Table 1 Results of single factor analysis

表2 Logistic回歸分析結果Table 2 Results of Logistic regression analysis
3 討論
3.1 年齡、性別與療效的關系
目前,年齡、性別是否會影響手術效果尚存爭議,從相關到無關均有報道。FOKTER[7]和JO[8]等研究發現,老年患者(>65歲)的手術效果與年輕患者(<65歲)相同,認為年齡與手術療效無影響。THORNES等[9]前瞻性隊列研究也發現,術后隨訪1年,年齡對腰腿痛癥狀及腰椎功能無明顯影響。而KEOROCHANA等[10]則認為,年齡>65歲的患者效果較差。YAMASHITA等[11]的前瞻性研究隨訪長達5年,術后3或6個月年輕患者視覺模擬評分(visual analogue scale,VAS)顯著改善并維持穩定,一直持續到60個月;而老年患者疼痛改善僅持續至36個月,之后VAS改善率差于年輕患者。
在性別指標方面,YAMASHITA等[11]前瞻性觀察研究認為,術后5年隨訪時,老年患者復發風險增加,女性患者術后VAS高于男性。BOURAS等[12]研究也發現,男性患者術后ODI評分優于女性。但其他一些學者[7,9]則得出相反結論,認為性別與腰椎管狹窄癥手術療效無相關性。
本研究結果顯示,年齡、性別對經皮椎間孔入路內鏡下神經根減壓治療腰椎管狹窄癥的臨床療效無明顯影響,與過去的一些研究結果相似[7-9]。而其他研究[10-12]則有不同結論,認為年齡、性別與療效相關,這種結果的差異性可能受到隨訪時間長短、選擇人群的骨密度、腰椎退變程度和療效評價指標等多方面因素影響。
3.2 病程、跛行距離和術前ODI評分與療效的關系
現有研究認為,神經根受壓迫時間越長,神經組織易發生缺血變性,神經功能恢復能力下降,臨床療效會越差[10,13]。NG等[13]前瞻性研究認為,癥狀持續時間小于33個月的患者能取得滿意的療效。KEOROCHANA[10]和SIGMUNDSSON等[14]研究發現,病程是影響腰椎管狹窄癥手術療效的主要預測因素之一,病程>2年的患者腰腿痛VAS、ODI和歐洲五維健康量表(EQ-5D)較差。RADCLIFF等[15]研究也發現,病程<12個月的患者較病程>12個月者的術后癥狀改善更為明顯。本研究結果表明,病程是影響手術療效的獨立預后因素,病程長的患者,術后ODI改善率低,與以往研究結果相一致[10,13-15]。
本研究還發現,跛行距離對手術療效無明顯影響,而術前ODI評分對手術療效有顯著影響,是影響手術療效的獨立預后因素。術前ODI評分高的患者,手術療效較差,與國內外的一些研究結果相似[12,16]。KHAN等[16]的前瞻性研究結果認為,手術前的ODI評分和術前癥狀持續時間是影響預后的獨立預測因素。SIGMUNDSSON等[14]研究發現,術前功能狀況是影響手術療效的另一個主要預測因素,術前功能狀態差的患者,術后1年臨床癥狀改善欠佳,滿意度低。筆者推測,術前功能狀況差的患者,往往提示神經功能損害嚴重,雖然手術解除了神經根壓迫,但神經組織自身的潛在恢復能力低,導致術后效果差。
3.3 病變節段分布、狹窄區域及程度與療效的關系
脊神經根自離開硬膜囊到出椎間孔所穿行的孔道稱為神經根管。VITAL等[17]將神經根管分為3個部分,即椎間盤后間隙、側隱窩和椎間孔。而LASSALE等[18]則認為,神經根管只限于椎體后上緣至椎弓根下緣的范圍內,而SPIVAK[19]認為,側隱窩是指整個側椎管。盡管國內外學者對側隱窩和神經根管的定義和理解尚未統一,但對盤黃間隙和骨性側隱窩概念的理解是比較一致的[5]。根據LEE等[4]的神經根通道分區標準,分為入口區、中間區及出口區。入口區指硬脊膜到椎弓根,即盤黃間隙;中間區指沿椎弓根路徑,即骨性側隱窩;出口區,指椎弓根到關節突關節外側,即椎間孔區。骨性側隱窩狹窄通常發生在椎弓根中部以上的區域,即骨性側隱窩上部[5]。椎弓根中部以下的區域為骨性側隱窩下部。基于此,筆者將整個神經根管進一步劃分為:1區,盤黃間隙;2區,骨性側隱窩上部;3區,骨性側隱窩下部;4區,椎間孔區。
骨性側隱窩下部3面環骨,前方為椎體后面,后為椎板峽部,內為硬膜囊,外為椎弓根,臨床觀察該區域幾乎不形成狹窄[20]。因此,腰神經根管狹窄最常見于盤黃間隙和骨性側隱窩上部的狹窄,這兩個區域的狹窄可以合并存在,也可以單獨存在。本研究顯示,1區、2區和1+2區狹窄的患者手術療效相似,說明神經根管狹窄區域對手術療效無明顯影響。但是,1+2區狹窄的手術難度增加,單次TESSYS技術無法實現這兩個區域全程徹底減壓,常需多次椎間孔成形或鏡下磨鉆才能實現,易導致術中切除過多關節突骨性結構,誘發術后腰椎不穩定。王玉等[5]的研究中,在詳細研究椎間孔相關解剖結構、分析側隱窩病理機制和生物力學特點的基礎上,設計了精準的椎間孔成形減壓術,用來治療45例同時伴有盤黃間隙及骨性側隱窩狹窄的腰椎管狹窄癥患者,一次成形靶向盤黃間隙,二次成形靶向骨性側隱窩上部,實現了這兩個部位的徹底減壓,同時又盡量減少了對關節突的破壞,術后末次隨訪時Macnab評分優良率93.3%,與傳統手術的有效率相近。
本研究以側隱窩矢狀徑、椎間孔面積作為神經根管狹窄程度的評價指標,結果顯示:病變節段分布和椎間孔面積對手術療效無影響,側隱窩矢狀徑對手術療效有顯著影響,提示狹窄嚴重程度與手術療效相關,狹窄嚴重者的療效較好。SIGMUNDSSON[14]和KUITTINEN等[21]也有相似的研究結論,他們認為狹窄嚴重的患者,術后腰腿痛改善更為明顯,滿意度更高。對于椎間孔面積與療效的不相關性,推測影像學上測量的椎間孔面積雖可準確測量骨性狹窄程度,但并不能真實反映神經根受壓迫的嚴重情況。隨著脊柱屈伸體位變化,椎間孔呈現動態改變,神經根也會發生適應性變化,出現神經根逃逸現象。
綜上所述,病程、術前ODI評分及側隱窩矢狀徑是影響手術療效的相關因素,其中病程和術前ODI評分為獨立預后因素。但本研究為回顧性研究,樣本含量相對偏少,術后臨床療效評價方式單一,隨訪時間有限,未能觀察到遠期療效,結果還需大樣本、綜合的療效評定標準和長期的前瞻性隨訪研究來進一步證實。

