行為干預模式實施于非酒精性脂肪肝患者護理中的效果探究 ??
白娜
【摘要】 目的:研究行為干預模式對非酒精性脂肪肝患者的護理效果。方法:選取2015年7月-2018年3月筆者所在醫院收治的128例非酒精性脂肪肝患者,將接受常規護理的64例患者設為A組,將采用行為干預模式的64例患者設為B組。觀察比較兩組護理效果。結果:護理后,B組甘油三酯(TG)、體質指數(BMI)、谷丙轉氨酶(ALT)水平均優于A組,差異有統計學意義(P<0.05)。護理后,B組患者健康行為優于A組,差異有統計學意義(P<0.05)。結論:行為干預模式對非酒精性脂肪肝患者效果頗為顯著,可以增強其健康觀念,并促進其血脂水平獲得相應地改善,建議臨床推崇使用。
【關鍵詞】 非酒精性脂肪肝 護理 行為干預模式 效果 應用價值
[Abstract] Objective: To study the nursing effect of behavioral intervention model on patients with nonalcoholic fatty liver disease. Method: A total of 128 cases of nonalcoholic fatty liver disease admitted in our hospital from July 2015 to March 2018 were selected. A total of 64 patients who received conventional nursing were selected as group A, while 64 patients with behavioral intervention model were selected as group B. The nursing effect of two groups were observed and compared. Result: After nursing, the levels of triglyceride (TG), body mass index (BMI) and alanine aminotransferase (ALT) in group B were all better than those in group A, the differences were statistically significant (P<0.05). After nursing, the health behaviors of patients in group B were better than those in group A, the differences were statistically significant (P<0.05). Conclusion: The behavioral intervention model has a significant effect on patients with nonalcoholic fatty liver disease, which can enhance their health concept, and promote the corresponding improvement of their blood lipid level, so it is recommended to use it in clinical practice.
非酒精性脂肪肝患者大多為男性,這類患者雖然沒有較為嚴重的飲酒史,然而,其與酒精性脂肪肝間具有類似的病理改變,患者會逐步由脂肪肝進展成脂肪肝炎,再到脂肪肝纖維化,進而變成肝硬化,最終威脅到生命。所以,臨床中要對這類患者施予更為科學且高效的治療與護理,以保障其預后[1-2]。本研究特選取2015年7月-2018年3月筆者所在醫院收治的128例非酒精性脂肪肝患者進行研究,現報道如下。
1 資料與方法
1.1 一般資料
選取筆者所在醫院收治的128例非酒精性脂肪肝患者,選取時間為2015年7月-2018年3月,納入標準:(1)經過臨床癥狀觀察等聯合診斷而確診;(2)意識正常。排除標準:(1)合并有重度精神疾病、傳染疾病;(2)合并有嚴重心臟疾病、腎臟疾病、腦部疾病、肺部疾病;(3)對本次治療存在過敏;(4)中途退出者;(5)合并有嚴重血液疾病、惡性腫瘤;(6)哺乳期與妊娠期的女性患者。依據護理方式的不同進行分組,將接受常規護理的64例患者設為A組,將采用行為干預模式的64例患者設為B組。A組:男37例,女27例;年齡33~66歲,平均(49.13±2.21)歲。B組:男36例,女28例;年齡32~67歲,平均(49.25±3.82)歲。兩組一般資料比較差異無統計學意義(P>0.05),有可比性。所有患者及家屬均對本研究知情且同意。本研究獲得筆者所在醫院倫理委員會審批。
1.2 診斷
診斷方法:非酒精性脂肪肝的診斷要根據彌漫性肝細胞脂肪變的影像學或是組織學來進行,并排除乙醇濫用等容易引發肝脂肪變的其他要素。由于沒有特異性表現與體征,大多患者會由于偶然發現血清谷丙轉氨酶(ALT)與谷氨酰轉肽酶(GGT)上升,或是影像學檢測結果顯示出了彌漫性脂肪肝,而被懷疑是非酒精性脂肪肝。非酒精性脂肪肝的評價包括定量肝脂肪變與纖維化情況、是否出現代謝與心血管高危并發癥、是否出現肝臟炎癥損害或是合并其他原因的肝病。
診斷標準:(1)無飲酒史或是飲酒折合乙醇量低于140 g/周(女性低于70 g/周)。(2)除了藥物性肝病、病毒性肝炎、肝豆狀核變性、全胃腸外營養等會引發脂肪肝的特定性疾病。(3)肝活檢組織學改變與脂肪性肝病的病理學診斷標準相符。
1.3 方法
A組:施予常規護理,引導患者科學進行服藥,維持健康的飲食,嚴禁煙酒等。B組:對患者施予行為干預模式,(1)健康宣教。借助交叉理念模型中的自主鼓勵法,對患者進行健康宣教,增強與患者的交談,構建優良的醫患關系,掌握患者的身體情況、自我監管能力等,為其予以心理方面的引導,減少負性心理所帶來的影響。同時,向患者解釋非酒精性脂肪肝的患病因素、病情惡化情況與治療效果等,激發患者對于治療的信心與希冀。(2)行為干預前期。在對患者進行檢測與交流后,引導其找出在進行行為干預期間所發生的問題,并給予其相應的處理對策。在患者與其親屬加入的前提下,為患者制訂出高效且個體化的治療與行為干預規劃:①進食引導。在掌握患者進食方面的偏好后,依據患者情況調節飲食,掌握其每日所需攝取的脂肪與蛋白質等,依據“金字塔”飲食的健康框架,科學分配患者的進食規劃。同時,重視食物的變換,以保障患者每日進食的多樣化,防止浪費食物。對輕型脂肪肝患者,每日飲酒總量低于50 ml,對中重型脂肪肝患者,應嚴禁煙酒,或是在較少飲酒后,過渡地禁酒。②運動訓練。依據患者的身體情況,加之其所喜愛的運動內容,引導患者多開展促進恢復的有氧運動,例如,走步、游泳、打太極等,運動強度是耗氧總量的60%,運動4~6次/周,在進食后的60~100 min開展,時間為30~60 min,記錄每日的運動總量。(3)行為干預的實施。在開展行為干預期間,要對患者進行激勵及贊揚,多與患者進行交流,告訴患者堅持治療的關鍵性,引導患者記下在接受治療期間的進食情況、運動耗時、體重改變與休息時間等,激勵患者形成優良的生活方式,糾正原本不健康的方式,對于患者無法處理的難題,立即幫助進行解決,并予以心理方面的激勵。同時,醫護人員要加入患者處理難題的過程中,與患者一同解決。通過1周的治療與訓練,讓患者對自己所發生的改變與生活中的改變進行總結。最終,依據總結情況引導患者改正不足的地方。在行為干預得到實施后,后期的堅持十分關鍵,所以,在后期的堅持階段中,應讓患者構建自我監管與加強行為的觀念,醫護人員應與患者探討堅持的優良方法,并引導患者找出行為改變的優勢,讓患者能夠制定出適宜的堅持對策,以全方位清除不夠健康的習慣。此外,醫護人員要定時進行回訪與監督,并依據患者的情況進行優良的引導,隨時調節行為干預中所出現的問題,讓患者構建優良的行為。
1.4 觀察指標及評價標準
評估對比兩組患者護理前后體質指數(BMI)、甘油三酯(TG)、谷丙轉氨酶(ALT)水平,參考范圍,TG:0.56~1.70 mmol/L。BMI:正常18.5~23.9 kg/m2,超重≥24 kg/m2,偏胖24~26.9 kg/m2,肥胖≥27 kg/m2。ALT:5~40 U/L。評估對比兩組患者護理后健康行為,采用健康促進生活方式評定量表-Ⅱ(HPLP-Ⅱ)進行評價,包括科學進食、充足睡眠、堅持活動,每項1~4級評分法,單項總分高于3分,即可以視作科學進食、充足睡眠、堅持活動[3-4]。
1.5 統計學處理
本研究數據采用SPSS 22.0統計學軟件進行分析和處理,BMI、TG、ALT等計量資料以(x±s)表示,采用t檢驗,健康行為等計數資料以率(%)表示,采用字2檢驗,P<0.05為差異有統計學意義。
2 結果
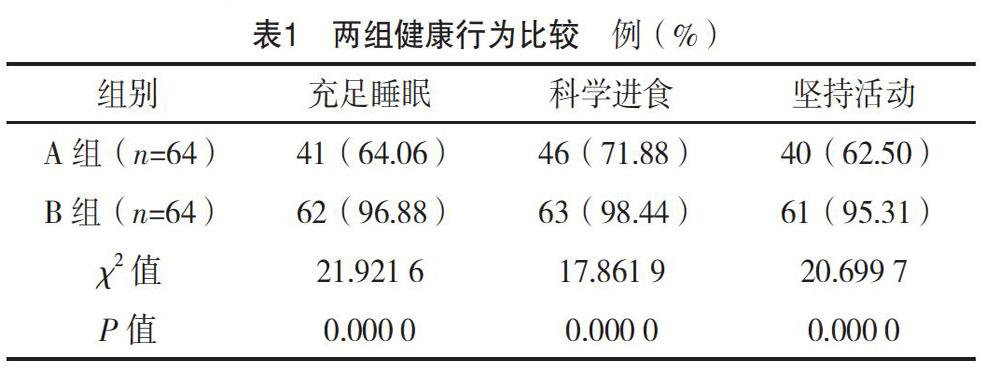
2.1 兩組健康行為比較
護理后,B組健康行為優于A組,差異有統計學意義(P<0.05),見表1。
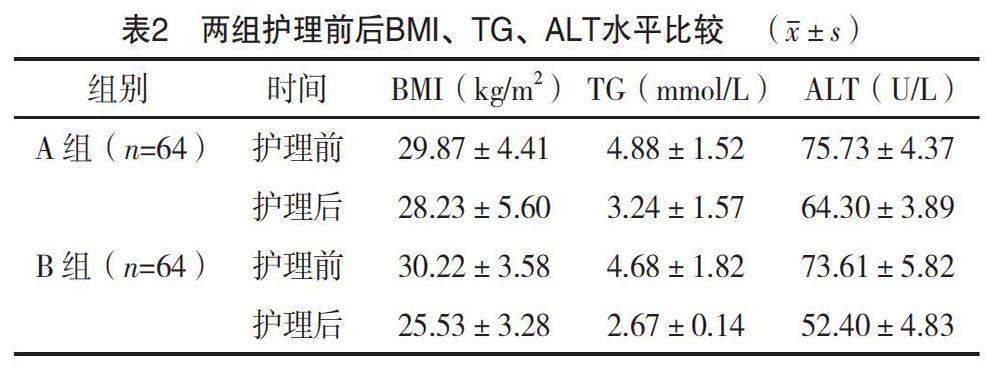
2.2 兩組護理前后BMI、TG、ALT水平比較
護理前,兩組BMI、TG、ALT水平比較,差異無統計學意義(P>0.05);護理后,B組BMI、TG、ALT水平優于A組,差異有統計學意義(P<0.05),見表2。
3 討論
非酒精性脂肪肝與飲食緊密聯結,患者在攝取了過量的熱量后,會引發肥胖,提升了脂肪肝總的發病率,肥胖會使得代謝出現紊亂,提升血脂濃度,引發高血脂,在臨床中,依舊缺少對于這一疾病具有針對性的治療藥物。所以,僅可以對患者的進食與行為方法等進行干預,控制好血脂,保持體重[5-6]。
行為干預模式指的是近幾年在臨床中獲得大量運用的一種新興的護理對策,其運用到非酒精性脂肪肝患者的護理中,效果良好。患者遵照醫囑的意識得到增強,在進食及運動方面的自我監管能力也得到了提升[7-8]。有研究指出,非酒精性脂肪肝的防控機制與肝臟中胰島素發生的抵抗相關,治療藥物也是以改善胰島素抵抗與治療肝病為主,并聯合行為干預,以降低患者的體重,減少其肝細胞中脂肪的聚集,提升治療效果[9-10]。另外,行為干預還可以增強患者自我監管能力,改變其以往不夠健康的生活與進食方式,控制好熱量的攝取,減少機體血脂水平,把體重控制到正常的范圍中。借助運動訓練,清除機體中多余的脂肪,使得各類代謝能夠回歸正常,進而改善血脂水平;借助健康宣教,能夠提升患者對于疾病的認知,增強其對于治療的依從性;制訂出優良的進食規劃,不僅能夠控制好熱量,還可以保持食物的多樣化,提升患者的接受程度;患者在選擇了喜愛的運動方式后,比如,走步、游泳、打太極等,能夠增強其運動興趣,堅持長時間的運動訓練,盡早得到恢復[11-12]。
本次研究顯示,護理后B組健康行為優于A組,差異有統計學意義(P<0.05)。護理后B組BMI、TG、ALT水平優于A組,差異有統計學意義(P<0.05)。說明行為干預模式可以改善患者健康行為及血脂水平。
綜上,行為干預模式對于非酒精性脂肪肝患者效果頗為顯著,能夠提升其健康觀念,并促進其血脂水平回歸正常,建議臨床推崇使用。
參考文獻
[1]李軍漢,蘇全生,孫君志,等.運動和飲食調整對內質網應激介導非酒精性脂肪肝大鼠模型肝細胞凋亡的影響[J].中國運動醫學雜志,2017,36(1):36-43.
[2] Dogan S,Celikbile K M,Yilmaz Y K,et al.Association between liver fibrosis and coronary heart disease risk in patients with nonalcoholic fatty liver disease[J].Eur J Gastroenterol Hepatol,2015,27(3):298-304.
[3]邢英,鄭嶸炅,李雅麗,等.白細胞介素-6、腫瘤壞死因子-α在非酒精性脂肪肝中的水平變化及與HOMA-IR關系分析[J].現代中西醫結合雜志,2017,26(9):932-934.
[4]張超,李昌平,聶嬌.槲皮素對非酒精性脂肪肝模型大鼠硬脂酰輔酶A去飽和酶1和肝X受體α表達的影響[J].中國藥理學與毒理學雜志,2017,31(8):807-814.
[5] Corey K E,Vuppalanchi R,Vos M,et al.Improvement in liver histology is associated with reduction in dyslipidemia in children with nonalcoholic fatty liver disease[J].Journal of Pediatric Gastroenterology and Nutrition,2015,60(3):360-367.
[6]張四青,習燕華,鐘樹妹,等.格列美脲聯合二甲雙胍對新診斷2型糖尿病伴非酒精性脂肪肝病患者胰島素抵抗和胰島β細胞功能的影響[J].中國全科醫學,2016,19(5):525-528.
[7] Oda K,Uto H,Mawatari S,et al.Clinical features of hepatocellular carcinoma associated with nonalcoholic fatty liver disease:a review of human studies[J].Clinical Journal of Gastroenterology,2015,8(1):1-9.
[8] Korkmaz H,Unler G K,Gokturk H S,et al.Noninvasive estimation of disease activity and liver fibrosis in nonalcoholic fatty liver disease using anthropometric and biochemical characteristics,including insulin,insulin resistance,and C-13-methionine breath test[J].European Journal of Gastroenterology and Hepatology,2015,27(10):12-21.
[9]王玉澤,張海叢,張冬,等.乙型肝炎病毒對非酒精性脂肪肝患者肝功能及血清中成纖維細胞生長因子21的影響[J].解放軍醫藥雜志,2016,28(1):62-65.
[10]袁穎,丁芳.非酒精性脂肪肝危險因素分析及護理干預[J].護理研究,2016,30(27):3380-3381.
[11]孫文靜,陳東風.非酒精性脂肪性肝病的多學科協作綜合診斷與治療[J].中華肝臟病雜志,2015,23(10):727-729.
[12]經升琴,周青,徐君鳳,等.脂肪肝病人中醫體質分布及生活方式調查[J].護理研究,2016,30(25):3167-3169.
(收稿日期:2019-07-30) (本文編輯:桑茹南)

