兩種供氧設備對ICU危重患者轉運安全性的比較
潘文彥,李菁菁,王曉容,蔡詩凝
(復旦大學附屬中山醫院,上海 200032)
危重癥患者轉運因存在較高風險,一直以來都是ICU管理的重點內容,也是保障患者安全的重要環節。目前,美國危重病醫學學會、歐洲危重病特殊護理協會、澳大利亞及新西蘭麻醉學學會,澳大利亞大學急診醫學學會、重癥監護學會等分別編制了相關轉運指南[1],試圖規范整個轉運流程。根據美國2004年制定的《危重患者院內與院際轉運指南》和我國在2017年達成的急診危重癥患者院內轉運共識——標準化分級轉運方案,由于轉運可增加相關并發癥的發生風險[2-3],患者轉運安全成為搶救危重癥患者的重要環節和基本保障。成守珍等[4]使用Delphi法和層次分析法得出:在ICU護理不良事件中,因患者轉運發生的意外位居前三。Schwebel等[5]在一項多中心支持的研究中指出,危重癥患者的轉運可增加患者產生各類并發癥的風險。有報道顯示,在轉運過程中,患者呼吸系統機能發生變化的概率占不良事件發生率的26.0%[6];院內轉運不良事件發生率為3.7%,其中35.0%發生在轉運前,50.0%發生在轉運中,15.0%發生在轉運后,且以呼吸系統和心血管系統的不良事件最多[7]。氧氣供給不足是影響患者轉運安全的主要原因之一[8]。目前,我國各大醫院對ICU危重癥患者的轉運供氧設備各不相同。此次研究對兩種不同供氧設備在轉運風險、安全管理以及維持生命體征趨勢穩定3個方面的效果進行對比分析,為ICU危重癥患者轉運安全提供參考及經驗,現報道如下。
1 對象與方法
1.1 對象 2018年4—5月選擇復旦大學附屬中山醫院重癥監護病房護士和需要轉運的重癥患者為研究對象。其中護士25名,患者120例。護士納入標準:具有2年以上ICU護理工作經驗,本機構合法護士,且未參加與本研究沖突的其他臨床研究。患者納入標準:年齡18~95歲,根據醫師醫囑需由ICU轉至普通病房,病情趨于穩定,無重度呼吸循環障礙。患者排除標準:神志不清、感覺障礙、煩躁、不能有效溝通者,且有嚴重心律失常、中重度及以上肺功能異常 (第一秒用力呼氣容積FEV1占預計值百分比≤59%[9])和使用呼吸機的患者。所有入組人員均自愿參與研究。入組的25名護士中,男4名,女21名,平均年齡為(25.80±2.36)歲。入組的120例患者中,男性72例,女性48例。采用便利抽樣法,將120例患者分為對照組(n=60)和觀察組(n=60)。兩組患者的年齡、病情分布比較,差異無統計學意義,見表1。
1.2 方法
1.2.1 干預方法 在病房的兩張轉運床上分別放置兩種不同的供氧設備。轉運過程中對照組使用常規氧氣瓶(平湖市申達氣體有限責任公司生產)吸氧;觀察組使用智能氧氣瓶【液化空氣(上海)集團AirLiquide生產的TAKEOTM醫用智能轉運氧氣瓶,壓力20 MPa,容量5 L的鋁瓶】吸氧。兩組患者轉運時間均大于15 min。
1.2.2 評價指標及方法 ①患者血氧飽和度及呼吸頻率。采用便攜式脈搏血氧飽和度儀,轉運護士在轉運前使用中心供氧時、轉運第5分鐘、轉運第10分鐘、轉運第15分鐘和轉運后接上中心供氧即刻5個時間點分別收集患者血氧飽和度數據,并進行一分鐘的呼吸頻率計數監測,呼吸頻率在16~20次/min的患者視為呼吸頻率正常[10]。同時計算血氧飽和度及呼吸頻率的變異度,變異系數=標準差/平均值×100%。此處標準差與平均值為各個時間點測量的血氧飽和度與呼吸頻率的標準差與平均值。②護士進行吸氧設備轉換的操作時間。由研究小組成員記錄轉運護士將便攜式氧氣設備轉換為呼吸機模式所需的時間。
1.2.3 統計學方法 采用SPSS 22.0進行數據錄入及分析。符合正態分布的計量資料組間比較采用t檢驗,不符合正態分布的計量資料比較采用非參數檢驗分析;計數資料組間比較采用卡方檢驗,以P<0.05視為差異有統計學意義。
2 結果
2.1 轉運各階段兩組患者血氧飽和度比較 結果顯示,轉運前兩組患者血氧飽和度無統計學差異,轉運中第5分鐘、第10分鐘、轉運中第15分鐘及轉運后,觀察組患者血氧飽和度明顯高于對照組,差異有統計學意義,見表2。
2.2 轉運前后兩組患者呼吸頻率、血氧飽和度變化情況及護士轉換吸氧設備操作時間的比較 見表3。
3 討論
3.1 ICU護理管理者應重視供氧設備在轉運過程中存在的風險因素 院內轉運對于ICU危重患者是一個關鍵流程。重癥患者在ICU因有持續的監護、藥物治療、特殊護理及輔助設備的支持,病情可持續穩定,但如因特殊需要進行院內轉運時,可能因治療環境的驟然改變很容易使患者病情發生惡化[1]。 目前,根據 Fanara 等[11]的研究,轉運過程中存在的主要風險因素為設備、人員、組織和患者病情。據相關文獻報道,院內轉運危重患者最常出現的病情變化為血壓改變和血氧飽和度下降[12],其中血氧飽和度下降的發生率高達 10.8%[13]。有研究者認為一半以上的非嚴重不良事件發生與通氣設備及氣道管理有關[12]。另有文獻報道,呼吸頻率是心率變異性的重要影響因素[14],而末梢血氧飽和度監測可反應指末端組織的血流灌注情況,常用于危重患者的搶救,具有無創、便捷、快速的優點[15]。對于ICU危重癥患者來說低水平的血流灌注會顯著增加其死亡或非死亡性不良事件的發生率[16]。因此,維持血氧飽和度和呼吸頻率在一個穩定的水平更有利于患者的安全。在危重患者轉運過程中,因周圍環境的驟變等存在許多不穩定因素,護理管理者應設法降低轉運途中供氧設備的風險,以保證患者持續、穩定的氧氣供給;同時,護士應加強觀察轉運過程中各指標動態變化的趨勢而非孤立數值。

表1 兩組患者一般資料比較
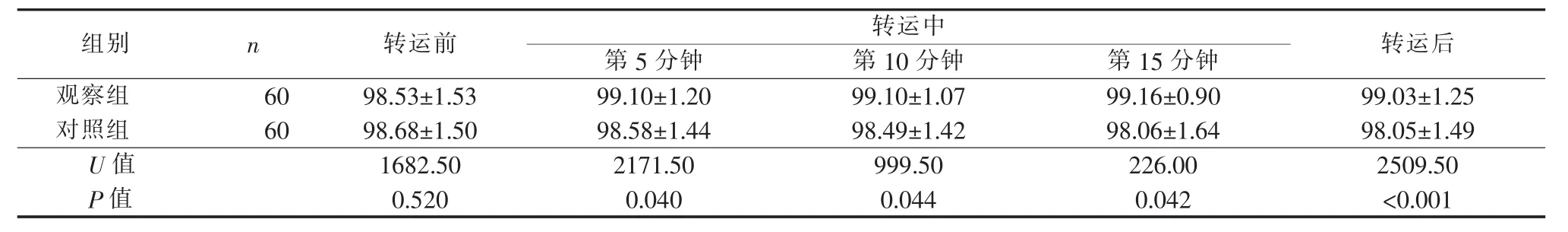
表2 轉運各階段兩組患者血氧飽和度比較

表3 轉運前后兩組患者呼吸頻率、血氧飽和度變化情況及護士轉換氧氣設備操作時間比較
3.2 不同供養設備的轉運效果
3.2.1 智能氧氣瓶有利于保持患者血氧飽和度穩定 表2結果顯示,兩組患者在轉運第5分鐘、10分鐘、15分鐘及轉運后的血氧飽和度差異有統計學意義,且智能氧氣瓶組患者的血氧飽和度和呼吸較常規氧氣瓶組更趨于穩定,在轉運的過程中波動較小。表3顯示,使用不同供氧設備時患者轉運前后的呼吸頻率均處于正常值范圍,差異無統計學意義。但轉運過程中觀察組患者的呼吸頻率及血氧飽和度變異均小于對照組,由此說明使用不同供氧設備對患者轉運途中呼吸頻率與血氧飽和度影響較大。本研究發現,在轉運過程中常規氧氣瓶在出入電梯、病房門等狹小空間時會發生誤觸流量表頭的情況,導致患者在轉運途中吸入的氧流量不恒定;而智能氧氣瓶流量表頭外加有保護罩,能保證轉運途中的氧氣恒定供給。且當智能氧氣瓶內氧氣壓力不足時會自動報警,同時數字顯示功能可顯示氧氣瓶內氣體剩余使用時間,從而能夠正確估算轉運用氧需求量。而常規瓶不能直觀顯示瓶內剩余氣體的使用時間,可能存在一定安全隱患。
3.2.2 智能氧氣瓶有利于提高護理工作效率 智能氧氣瓶可節省護士將患者的轉運供氧裝置切換至呼吸機模式的操作時間。常規氧氣瓶在每次切換至呼吸機模式時需要護士使用扳手擰下流量表再安裝減壓表頭才能配合呼吸機的使用,不僅操作過程復雜,耗費體力,還需要護士在轉運過程中攜帶扳手及匹配的減壓表,增加了轉運過程中的不便利性。而智能氧氣瓶可以自動轉換至呼吸機模式,縮短了吸氧模式轉換時間,為患者的急救提供了安全、快捷的供氧保障。雖然危重癥患者具備可以轉出ICU的條件,但也不能排除病情變化的情況發生。在轉運過程中急救物品必須呈備用狀態,且轉運過程中可能存在需要改變供氧方式的情況。因此,ICU護士須熟練掌握氧氣瓶切換至呼吸機模式的調節方法,以應對轉運途中緊急事件的發生。危重癥患者的轉運是個多環節及多流程的工作,轉運呼吸機與智能氧氣瓶的鏈接卡口處有卡槽鎖緊設計,能防止轉運過程中供氧中斷等風險。智能氧氣瓶配有專用轉運設計掛鉤,有效提高了護士攜帶供氧設備的安全性及便利度,減少了轉運過程中并發癥及護理不良事件的發生幾率,大大節省了人力資源,提高了工作效率。
3.3 智能氧氣瓶使用的注意事項 智能氧氣瓶具有數字顯示功能和自動報警提示,報警分為一級報警和二級報警。每日晨及轉運前護士均應檢查氣瓶余量,當氣瓶余量小于250 L時禁止呼吸機轉運,余量小于100 L時應及時更換氣瓶。轉運前護士應將氧氣瓶正確連接至普通吸氧模式或呼吸機模式,在轉運結束后應及時關閉流量閥及開關閥。存放氣瓶的位置應陰涼、通風、防油、防水,溫度不超過30℃,遠離火種及熱源,避免陽光直射,并貼好相應警示標簽。

