腰椎間盤突出癥術中神經根鞘內及其周圍用藥療效研究
李奕軍,唐福波,張家立*,楊輝,陳德強,鄧文仕,黃國珠,魏衛兵,陳震
本研究通過術中使用椎旁神經藥物(羅哌卡因、曲安奈德、維生素B12混合液)阻滯法治療腰椎間盤突出癥,比既往單獨使用地塞米松、利多卡因、維生素B12可能具有更強、更持久、更全面的抗炎、止痛、營養神經作用;混合液配合神經根鞘內注射可能作用更為直接,達到快速起效的目的;混合液聯合明膠海綿可能使藥物稀釋彌散的時間更久,作用時間更長,為術后神經根性疼痛患者的臨床治療、提高術后療效提供重要依據。
傳統的骶管注射或硬膜外置管用藥是治療腰椎間盤突出癥(LDH)的常用保守治療方法,且有較好的治療效果[1]。另外,已有研究證實術中使用神經阻滯藥物可以減少LDH 或神經損傷術后早期水腫反應引起的神經根性疼痛,并提高手術效果,其主要應用的椎旁神經阻滯藥物包括地塞米松、維生素B12、利多卡因和0.9%氯化鈉溶液,這些藥物分別具有局部神經根周圍的抗炎、止痛和營養神經的作用[2-3]。幾種藥物的組合符合藥代動力學和藥物個體化原則,其安全性、可行性和實用價值已被證實[4-5]。本研究組前期亦證實了神經阻滯藥物可以緩解LDH 術中引起的神經根疼痛[6-7]。然而,用于神經根及其周圍的神經阻滯藥物作用時間短。為此,本研究自制3 種藥物混合液,并觀察其神經根鞘內及其周圍用藥能否提高神經根及其周圍的藥物作用時間,延長鎮痛時間,提高術后療效,現報道如下。
1 對象與方法
1.1 納入與排除標準 納入標準:(1)患者均為具有典型神經癥狀的LDH;(2)MRI 或CT 平掃示椎間盤突出并壓迫相應神經根,有或無椎管狹窄;(3)經系統保守治療后癥狀無改善或加重。排除標準:(1)腰椎X 線動力位片示有腰椎不穩或滑脫;(2)MRI 平掃示多節段椎間盤突出;(3)術后同一椎間盤節段復發。
1.2 研究對象 根據納入與排除標準,選取2015 年3月—2018 年3 月于廣西中醫藥大學第一附屬醫院行椎板開窗髓核摘除、神經根管擴大術治療的LDH 患者90例。其中男51 例,女39 例;年齡30~85 歲,平均年齡(54.5±11.7)歲;病程3~30 個月,平均病程(13.6±4.6)個月;納入患者均為單節段椎間盤突出,并根據腰椎MRI 或CT 提示L4/5椎間盤突出49 例,L5/S1椎間盤突出24 例,L3/4椎間盤突出7 例。采用隨機數字表法將患者分為A 組(n=30,給予神經根鞘內及其周圍用藥)、B 組(n=30,給予神經根鞘內用藥)、C 組(n=30,不做特殊處理)。
1.3 治療方法 患者均全身麻醉,取俯臥位,常規行椎板開窗髓核摘除、神經根管擴大術;然后配置好3種藥物的混合液,其比例為0.2%羅哌卡因注射液1 支(10 ml∶20 mg)+曲安奈德注射液1 支(1 ml∶40 mg)+維生素B12注射液1 支(2 ml∶0.5 mg)。在關閉術口前,A 組用注射器吸取混合液0.3~0.5 ml 行神經根鞘內注射,然后將2 塊明膠海綿(6.0 cm×2.0 cm×0.5 cm)用剩余混合液浸泡后覆蓋在神經根及骨窗;B 組用注射器吸取混合液0.3~0.5 ml 行神經根鞘內注射;C 組椎間盤減壓后不做特殊處理。放置引流管后逐層縫合傷口。手術由同一組醫師(主任或副主任醫師)完成。
1.4 術后處理 術后3 組均未使用脫水、非甾體類抗炎藥和糖皮質激素。引流量<60 ml/d 時(術后2~3 d)拔除引流管。若患者腰背部疼痛不明顯,囑其戴腰圍下床活動及進行腰背肌功能鍛煉。
1.5 觀察指標 收集患者一般資料(包括性別、年齡、病程、突出節段)、術后臥床時間、術后住院時間、術后神經根性疼痛情況;記錄術前、術后第1、3、6、10天視覺模擬評分法(VAS)評分,第3、6、10 天日本骨科學會治療評估評分法(JOA)評分;觀察不良反應發生情況。
1.6 統計學方法 采用SPSS 22.0軟件進行統計學分析。計量資料以(±s)表示,重復測量資料比較采用雙因素重復測量方差分析,多組間比較采用單因素方差分析,組間兩兩比較采用 LSD-t檢驗;計數資料以相對數表示,組間比較采用χ2檢驗。以P<0.05 為差異有統計學意義。
2 結果
2.1 一般資料比較 3 組患者性別、年齡、病程,突出節段比較,差異均無統計學意義(P>0.05,見表1)。
2.2 術后臥床時間、術后住院時間、術后神經根性疼痛情況比較 3 組患者術后臥床時間、術后住院時間、術后神經根性疼痛情況比較,差異有統計學意義(P<0.05);B 組、C 組術后臥床時間、術后住院時間長于A 組,術后神經根性疼痛發生率高于A 組,差異有統計學意義(P<0.05);C 組術后臥床時間、術后住院時間長于B 組,術后神經根性疼痛發生率高于B 組,差異有統計學意義(P<0.05,見表2)。
2.3 VAS 評分比較 干預方式與時間在VAS 評分上存在交互作用(P<0.05);干預方式、時間在VAS 評分上主效應顯著(P<0.05)。B 組、C 組術后第1、3、6、10 天VAS 評分高于A 組,差異有統計學意義(P<0.05);C 組術后第1、3、6、10 天VAS 評分高于B 組,差異有統計學意義(P<0.05)。A 組、B 組、C 組術后第1、3、6、10 天VAS 評分均低于本組術前,差異有統計學意義(P<0.05,見表3)。
2.4 JOA 評分比較 干預方式與時間在JOA 評分上存在交互作用(P<0.05);干預方式、時間在患者JOA 評分上主效應顯著(P<0.05)。B 組、C 組術后第6、10天JOA 評分低于A 組,差異有統計學意義(P<0.05);C 組術后第6、10 天JOA 評分低于B 組,差異有統計學意義(P<0.05)。A 組、B 組、C 組術后第3、6、10 天JOA 評分均高于本組術前,差異有統計學意義(P<0.05,見表4)。
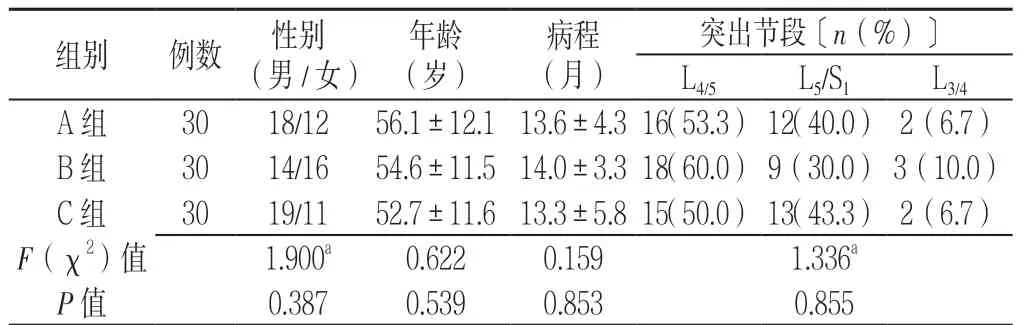
表13 組患者一般資料比較Table 1 Comparison of general data among the 3 groups
2.5 不良反應 3 組患者均無明顯不良反應。
3 討論
椎板開窗髓核摘除、神經根管擴大術是治療LDH的經典術式,其具有操作安全、創傷小、療效確切、費用低廉、復發率低等優勢。本研究結果顯示,A 組、B 組、C 組術后第1、3、6、10 天VAS 評分均低于本組術前;A 組、B 組、C 組術后第3、6、10 天JOA 評分均高于本組術前,說明傳統椎板開窗髓核摘除、神經根管擴大術治療LDH 能明顯緩解患者腰腿痛等癥狀,療效確切。
然而術后早期切口疼痛及神經根性疼痛是LDH 術后常見的癥狀,也是影響患者早期療效的主要原因之一。本研究90 例患者中有35 例(38.9%)出現術后神經根性疼痛,與其他研究結果相似[8]。目前認為,導致神經根炎癥及水腫的病因主要包括:(1)在椎間盤切除術過程中機械牽拉對神經根的刺激作用,導致炎性遞質的合成和釋放、毛細血管通透性增加,并引起局部水腫。(2)周圍炎性損傷因素的化學刺激。神經根和神經鞘在不同種類的炎性因子刺激下進行電傳導,引發神經根性疼痛。周圍骨神經根軟組織損傷產生的腫瘤壞死因子α(TNF-α)可激活單核細胞和中性粒細胞[9],也作用于神經根并誘發化學性神經根性疼痛[10-11]。(3)神經根性疼痛閾值下降,對周圍損傷因素敏感。術后產生的炎性遞質可刺激神經根和神經節的滲出,引起神經缺血和水腫,降低神經根性疼痛閾值[12]。(4)切開組織水腫、炎癥滲出增加亦可刺激神經根及腰肌引起腰腿疼痛。(5)神經根缺血再灌注損傷。此外,有研究表明,P38 絲裂原活化蛋白激酶(P38MAPK)可被局部缺血和炎性因子直接激活,從而間接刺激白介素(IL)-1、IL-6、TNF-α 和環氧合酶2(COX-2)的上調,加快細胞傳導過程中神經傳導和退變的進程,誘發神經根性疼痛,而將抑制P38 分泌的藥物注入神經根鞘內,便可減少神經根性疼痛的發生[13]。同時在炎性因子刺激下誘導產生的COX-2 可以刺激前列腺素類物質的釋放,導致神經根性疼痛的發生,將藥物注入神經根鞘內可以減少COX-2 的產生,達到阻滯神經根沖動傳導和減輕疼痛的目的[14]。

表23 組患者術后臥床時間、術后住院時間、術后神經根性疼痛情況比較Table 2 Comparison of postoperative bedridden time,postoperative hospital stay and postoperative radicular pain among the 3 groups
表33 組患者不同時間VAS 評分比較(±s,分)Table 3 Comparison of VAS scores among 3 groups at different times
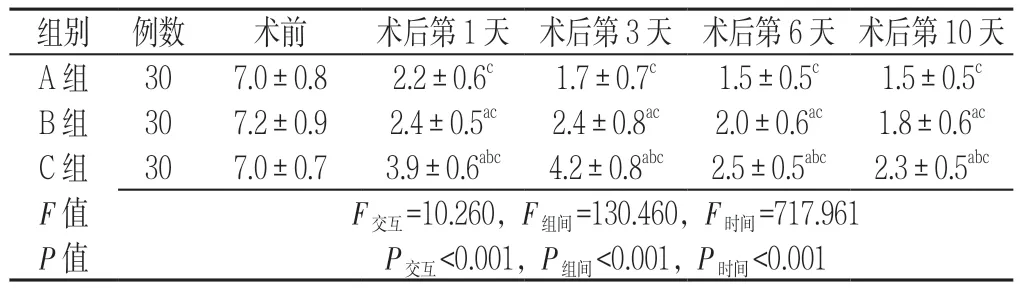
表33 組患者不同時間VAS 評分比較(±s,分)Table 3 Comparison of VAS scores among 3 groups at different times
注:與A 組比較,aP<0.05;與B 組比較,bP<0.05;與術前比較,cP<0.05
組別 例數 術前 術后第1 天 術后第3 天 術后第6 天 術后第10 天A 組 30 7.0±0.8 2.2±0.6c 1.7±0.7c 1.5±0.5c 1.5±0.5c B 組 30 7.2±0.9 2.4±0.5ac 2.4±0.8ac 2.0±0.6ac 1.8±0.6ac C 組 30 7.0±0.7 3.9±0.6abc 4.2±0.8abc 2.5±0.5abc 2.3±0.5abc F 值 F交互=10.260,F組間=130.460,F時間=717.961 P 值 P交互<0.001,P組間<0.001,P時間<0.001
表43 組患者不同時間JOA 評分比較(±s,分)Table 4 Comparison of JOA scores among 3 groups at different times

表43 組患者不同時間JOA 評分比較(±s,分)Table 4 Comparison of JOA scores among 3 groups at different times
注:與A 組比較,aP<0.05;與B 組比較,bP<0.05;與術前比較,cP<0.05
組別 例數 術前 術后第3 天 術后第6 天 術后第10 天A 組 30 10.7±1.0 21.2±0.7c 24.0±0.7c 24.5±0.7c B 組 30 10.8±0.7 21.4±0.9c 23.1±0.8ac 23.4±0.7ac C 組 30 10.6±1.3 21.3±0.9c 21.9±0.7abc 22.4±0.9abc F 值 F交互=12.446,F組間=39.693,F時間=4076.974 P 值 P交互<0.001,P組間<0.001,P時間<0.001
針對傳統椎板開窗減壓術后出現神經根性疼痛情況,目前的主要治療方法有術后甘露醇脫水療法、糖皮質激素沖擊療法和使用非甾體類抗炎藥,有些患者則需要聯合強效鎮痛藥物,但效果有限且不良反應多[15-16]。而有些學者已研究證實術中使用神經阻滯藥物可以減少LDH 或神經損傷術后早期水腫引起的神經根性疼痛,并能提高手術效果,減少全身不良反應的發生,其主要應用的椎旁神經阻滯藥物包括地塞米松、維生素B12、利多卡因和0.9%氯化鈉溶液[2-3]。然而,用于神經根及其周圍的神經阻滯藥物作用時間短、療效有限,仍有進一步研究的必要性。本研究組選擇術中神經根鞘內注射藥物及其周圍用浸泡過的明膠海綿覆蓋,達到消炎、消腫作用,而且明膠海綿浸泡藥物后,藥物能緩慢釋放,延長作用時間;同時,羅哌卡因及曲安奈德作用時間優于利多卡因及地塞米松。本研究中使用的藥物是曲安奈德注射液、羅哌卡因注射液和維生素B12注射液的混合物。曲安奈德最大的作用特點是其強大的抗炎作用,可減輕化學、免疫和物理等因素所引起的炎癥。羅哌卡因具有長期效應和強大的麻醉性能,是一種酰胺局部麻醉劑,對神經根的麻醉作用可以防止局部病灶向大腦中樞發送疼痛信號以達到止痛效果[17]。低濃度的羅哌卡因可以產生明顯的感覺阻滯和運動阻滯分離,并阻斷皮下刺激的傳導,給予神經系統休息、調整和修復的機會。維生素B12可以為神經組織提供營養,減少受損神經的異常放電,間接緩解疼痛[18]。幾種藥物的組合符合藥代動力學和藥物個體化原則,其安全性,可行性和實用價值已被以前的研究證實[4-5]。本研究結果顯示,B 組、C 組術后臥床時間、術后住院時間長于A 組,術后神經根性疼痛發生率高于A 組;C 組術后臥床時間、術后住院時間長于B 組,術后神經根性疼痛發生率高于B 組;干預方式與時間在VAS評分上存在交互作用,干預方式、時間在VAS 評分上主效應顯著,B 組、C 組術后第1、3、6、10 天VAS 評分高于A 組,C 組術后第1、3、6、10 天VAS 評分高于B 組;干預方式與時間在VAS 評分上存在交互作用,干預方式、時間在VAS 評分上主效應顯著,B 組、C 組術后第1、3、6、10 天VAS 評分高于A 組,C 組術后第1、3、6、10 天VAS 評分高于B 組;說明用羅哌卡因注射液、曲安奈德注射液、維生素B12注射液3 種混合液浸泡明膠海綿覆蓋神經根及骨窗,能夠增強鎮痛療效,延長鎮痛時間,減少術后神經根性疼痛的發生,比單純神經根鞘內注射羅哌卡因注射液、曲安奈德注射液、維生素B12注射液3 種混合液效果更優。另外,術后早期功能鍛煉能使患者快速康復,降低住院費用,提高患者滿意度。
值得注意的是,術前應嚴格控制適應證,如椎間盤突出節段不穩定,巨大椎間盤突出、開窗難以切除者,椎體后緣離斷或較大的后縱韌帶鈣化,中央管狹窄,極外側椎間盤突出等,因上述情況常需切除更多的骨質而影響腰椎節段穩定性,從而再次引起術后腰腿痛,因此常需融合固定術。術中減壓操作要動作輕柔、術野清楚、減壓徹底,對于神經根或馬尾神經損傷,一般為牽拉傷,術中助手牽拉神經拉鉤時應特別注意要領,要十分輕柔,避免過度向中線牽拉。開窗不能太小,保持術野清楚,如突出的間盤特別大,寧可犧牲部分小關節以獲得充分的側方暴露。少數為誤切損傷,如發現誤切,應盡量做端端吻合。預防該類損傷的要點是始終堅持“不見神經根不切間盤”的原則。術中使用髓核鉗切除突出、變性及游離的髓核組織時,注意一定要讓鉗口閉合后再進入椎間隙,避免損傷神經根,并且盡可能多地切除髓核組織,以防止術后復發。在手術結束前,椎間隙內應反復沖洗,取盡殘留的椎間盤碎片;松開神經拉鉤,觀察神經根的活動度,如能自由地橫向移動1 cm,表明神經根減壓充分、神經根已松弛,否則應再探查椎間盤切除是否徹底,或是否伴有神經根管狹窄。如伴有神經根管狹窄需做根管擴大,只需沿神經根走行方向切除部分下位椎骨的上關節突內緣即可。術后應囑患者積極進行直腿抬高及腰背肌功能康復鍛煉:術后第1 天即開始主動或被動地進行直腿抬高練習,2 次/d,有助于防止神經根粘連,也有助于防止股四頭肌失用性萎縮;若患者腰背部疼痛不明顯,適度的腰背肌功能鍛煉可以促進傷口局部的血液循環,減輕水腫、炎性反應及防止腰背肌的萎縮,從而減輕術后神經根性疼痛的程度。
但本研究樣本量少,研究時間較短,需進一步行多中心、大樣本、長時間前瞻性的隨機對照研究來闡述神經根鞘內注射上述3 種混合液聯合其浸泡的明膠海綿覆蓋神經根及骨窗在LDH 術后的干預療效。
綜上所述,神經根鞘內注射混合液聯合其用藥物浸泡的明膠海綿覆蓋神經根及骨窗可能通過提高藥物的作用時間,延長鎮痛時間,明顯促進LDH 術后早期恢復,減輕術后神經根性疼痛,減少臥床時間及住院時間,提高術后療效。
作者貢獻:李奕軍、唐福波進行文章的構思與設計,文章可行性分析;唐福波進行統計學處理;李奕軍進行結果的分析和解釋,撰寫論文并進行論文、英文的修訂;黃國珠、魏衛兵、陳震進行數據收集;楊輝、陳德強、鄧文仕進行數據整理;張家立負責文章的質量控制及審校,對文章整體負責、監督管理。
本文無利益沖突。

