利用超聲胃鏡評估3種早期胃黏膜相關淋巴組織淋巴瘤治療方案的療效
胃黏膜相關淋巴組織(MALT)淋巴瘤是起源于胃黏膜下層淋巴組織的結外B細胞淋巴瘤,屬于非霍奇金淋巴瘤,其被認為是一種低度惡性的惰性淋巴瘤,是胃內發病率僅次于胃癌的腫瘤,占所有胃部惡性腫瘤的3%~11%[1],其發生與Hp感染密切相關。因其病變起源于黏膜下層,故胃鏡下活組織檢查的診斷率較低。超聲胃鏡能清晰顯示胃腸組織的層次結構并探查周圍組織的侵犯情況,目前已普遍應用于消化道黏膜下病變的檢查。與普通胃鏡、CT及MRI相比,超聲胃鏡不僅能觀察胃黏膜表面,而且能清晰地顯示消化道管壁的5層結構及其周圍組織結構,能判斷腫瘤的浸潤深度。近年來有研究報道,應用超聲胃鏡引導下深挖活組織檢查或細針穿刺活組織檢查能夠顯著提高胃淋巴瘤診斷的陽性率,并可以動態觀察治療前后病變處組織結構的變化[2-3]。目前對于胃MALT淋巴瘤的治療尚無統一治療方案,因其特殊的病因、發病機制及預后,使其與其他組織學類型的淋巴瘤在治療上存在差異。根除Hp、放射治療及化學治療均能使MALT淋巴瘤達到較好的緩解效果。本研究旨在通過超聲胃鏡在早期胃MALT淋巴瘤診斷與治療中的隨訪應用,對比單純根除Hp、聯合放射治療或化學治療這3種治療方法對早期胃MALT淋巴瘤的療效差異,為早期胃MALT淋巴瘤的規范化治療提供臨床依據。
1 對象與方法
1.1 研究對象
對復旦大學附屬華山醫院2010年5月至2017年5月期間,經超聲內鏡及病理確診的28例資料完整的早期胃MALT淋巴瘤患者行回顧性分析。該28例患者均符合原發性胃淋巴瘤診斷的Dawson標準[4]:(1)全身無腫大淺表淋巴結;(2)無腫大縱隔淋巴結;(3)外周血白細胞計數和細胞分類正常;(4)病變在消化道,伴或不伴局部淋巴結受累;(5)肝、脾無原發病灶。根據2017年美國國立綜合癌癥網絡(NCCN)指南[5]中胃腸道淋巴瘤分期標準,結合胸/腹部CT或MRI、PET/CT、腹部B 超、胸片、骨髓穿刺等結果,確定本組患者的臨床分期為ⅠE1~ⅡE1期。
1.2 主要儀器
日本Olympus公司生產的環形掃描超聲胃鏡,主機型號EU-M2000,探頭頻率為20 MHz。日本富士公司生產的線陣型超聲胃鏡,主機型號SU7000,探頭頻率為5~12 MHz。穿刺針外徑19 G,由美國Wilson-Cook公司生產。
1.3 研究方法
所有患者的臨床資料均完整,接受過多次超聲胃鏡、13C尿素呼氣試驗檢測。采用病史分析結合電話回訪的方式了解每例患者的治療全過程及療效情況。根據初次治療的方案將所有患者分為單純Hp根除組、聯合放射治療組及聯合化學治療組。應用超聲胃鏡觀察病灶的范圍及對胃壁的浸潤深度,評估3種治療方法對患者的療效。確診后隨訪時間為3個月至5年。
1.4 評價標準
根據胃淋巴瘤超聲內鏡下聲像改變,可分為淺表擴散型、彌漫浸潤型、腫塊型、混合型[6]。其中淺表擴散型主要以1~2層增厚為主;彌漫浸潤型表現為胃壁彌漫增厚,以2~3層結構紊亂多見;腫塊型可見局部低回聲團塊;混合型為同時具有上述任意兩種或兩種以上表現。淋巴瘤治療后超聲胃鏡的評價:(1)完全緩解指病灶處胃壁厚度減小,層次結構基本清晰;(2)部分緩解指雖然胃壁厚度減小,但胃結構層次仍不清晰;(3)未緩解指治療后復查超聲胃鏡,病灶未見明顯變化。所有患者在治療后3~6個月及治療后1年復查超聲胃鏡并行靶向深挖活組織檢查,其中病灶處胃壁厚度減小、層次結構基本清晰者判定為完全緩解。
1.5 統計學方法
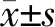
2 結果
2.1 臨床特征
28例患者中男16例,女12例,年齡32~77歲,平均年齡56.7歲。臨床表現無特異性,主要為上腹部隱痛不適24例(85.7%)、納差噯氣8例(28.6%)、消化道出血2例(7.1%)、消瘦5例(17.9%)。發生部位:胃體10例,胃竇5例,胃角2例,胃部多部位受累11例。Hp感染25例(89.3%)。胃鏡下形態:單個巨大潰瘍6例,多發潰瘍2例,隆起腫塊表面糜爛6例,黏膜粗糙糜爛充血9例,大彎側皺襞肥厚糜爛2例,多發結節樣增生3例。
2.2 超聲內鏡聲像學特征及分期
超聲內鏡下分型:淺表擴散型9例、彌漫浸潤型7例、腫塊型2例、混合型10例。其中ⅠE112例、ⅠE210例、ⅡE16例(見表1)。3組患者淋巴瘤分期的差異無統計學意義(P>0.05),具有可比性。
表1 3組患者胃MALT淋巴瘤超聲內鏡下分型及分期
2.3 不同療法在早期胃MALT淋巴瘤中的療效
單純根除Hp治療組共9例,隨訪3~6個月完全緩解3例,部分緩解6例。隨訪至1年完全緩解7例,部分緩解2例,2例均追加化學治療后達完全緩解。隨訪滿5年患者有6例,其中1例復發。
聯合放射治療組共12例,放射治療結束后3~6個月隨訪顯示12例均完全緩解,隨訪1年無復發。隨訪滿5年患者11例,無復發。
聯合化學治療組共7例,化學治療方案采用CHOP方案,化學治療結束后3~6個月隨訪顯示完全緩解5例,部分緩解1例,后追加放射治療達完全緩解,1例因嚴重骨髓抑制停止治療。隨訪1年6例達完全緩解。隨訪滿5年患者5例,無復發。
結果顯示,單純Hp根除治療組、聯合放射治療組、聯合化學治療組1年后的完全緩解率分別為77.8%、100%和83.3%。3組5年后的復發率分別為11.1%、0和0。3組5年生存率均為100%。
2.4 不同療法PFS比較
生存曲線log-rank顯著性檢驗結果顯示,聯合放射治療組的PFS顯著長于單純根除Hp組,差異有統計學意義(P=0.036)。聯合化學治療組與聯合放射治療組、聯合化學治療組與單純根除Hp組的PFS差異均無統計學意義(P=0.054、P=0.835)。見圖1~3。

圖1單純根除Hp治療組與聯合放射治療組的無進展生存曲線
2.5 不同療法的不良反應
單純根除Hp治療組無不良反應發生。聯合放射治療組有5例出現輕度乏力,3例出現惡心,放射治療結束后上述癥狀均完全緩解。聯合化學治療組有2例出現惡心、嘔吐,給予止吐對癥治療后緩解,5例出現不同程度的骨髓抑制,表現為白血病及血小板減低,其中1例因重度骨髓抑制而停止治療,給予升白細胞、血小板等對癥處理后恢復。
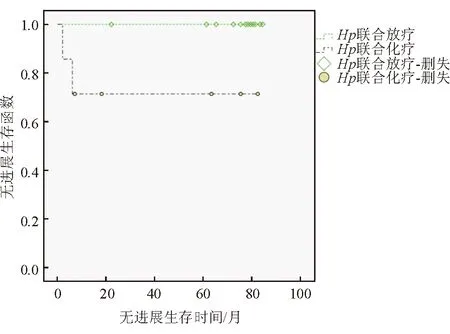
圖2聯合放射治療組與聯合化學治療組的無進展生存曲線

圖3單純根除Hp治療組與聯合化學治療組的無進展生存曲線
3 討論
原發性胃MALT淋巴瘤的病情進展緩慢,病變常局限于原發部位,甚至數年保持局限性病變。目前對于胃 MALT 淋巴瘤尚無統一的治療方案。Stathis等[7]研究顯示,對于早期低度惡性胃MALT淋巴瘤,根除Hp后腫瘤可以得到明顯緩解,完全緩解率可達 60%~80%。另有學者認為,根除Hp可以抑制淋巴瘤,但并不能完全消除腫瘤細胞[8]。Morgner等[9]認為,放射治療對胃MALT淋巴瘤高度敏感,是ⅠE/ⅡE期病變潛在的可治愈手段,且復發率低,較常見的不良反應為暫時性惡心和厭食,且沒有嚴重的長期毒性,如潰瘍或出血。國內有研究顯示,對于早期胃MALT淋巴瘤行放射治療聯合化學治療,PFS明顯高于單純化學治療,且復發率更低[10]。而Yoon等[11]研究認為,化學治療是治療早期胃MALT淋巴瘤安全有效的一線治療方案。以往胃大部切除術是胃MALT淋巴瘤診斷和治療的必要手段,術后5年生存率超過90%[12]。隨著對胃MALT淋巴瘤發病機制認識的加深和診斷技術的不斷進步,尤其是可通過內鏡活組織檢查、胸/腹部CT、B超、PET/CT等非侵入性手段進行病理活組織檢查和臨床分期,手術不再是首選的治療手段,其主要用于治療胃穿孔和嚴重出血等并發癥或上述胃保留性治療失敗的局限性病變患者。
本研究對28例早期胃MALT淋巴瘤的治療及預后進行了長期隨訪。該28例患者均進行了Hp檢測,感染率達89.3%。對于Hp檢測陰性的患者,考慮其不除外因胃內微環境改變所致檢測結果的假陰性,建議進一步查血清Hp抗體,確認既往有無Hp感染。Raderer等[13]的研究顯示,即使對于Hp陰性的早期胃MALT淋巴瘤患者,Hp根除治療仍然可以取得一定的療效。因此本研究對28例患者均給予了Hp根除治療。結果顯示,根除Hp治療是胃MALT淋巴瘤的有效治療方法,且對于早期低度惡性胃MALT淋巴瘤,可作為首選治療方法。有研究顯示,對于t(11;18)陽性患者行抗感染治療的效果較差,此類患者若Hp陽性仍首選根除Hp治療[14]。
Hancock等[15]將110例局限的胃MALT淋巴瘤根除Hp治療后病理達完全緩解的患者,隨機分入觀察組或化學治療組,結果顯示單純根除Hp治療與聯合化學治療對于預防腫瘤復發的差異無統計學意義。本研究結果指出,聯合放射治療組的PFS高于單純根除Hp組,提示聯合放射治療組的療效更好,聯合放射治療可延長早期胃MALT淋巴瘤的PFS。而聯合化學治療組與聯合放射治療組、聯合化學治療組與單純根除Hp組的PFS的差異無統計學意義,與文獻報道不相符[10],還需要擴大樣本進一步研究。
本研究結果顯示,聯合放射治療組在治療后6個月均完全緩解,隨訪5年無復發,PFS顯著長于單純Hp治療組,療效及耐受性均較好。與單純根除Hp治療組及聯合放射治療組相比較,聯合化學治療組的不良反應更多。提示放射治療對于早期胃MALT淋巴瘤的療效顯著,且局部放射治療的耐受性較全身化學治療好。因此,對于早期胃MALT淋巴瘤,放射治療可成為繼根除Hp治療后的一線治療方案。這與2017年 NCCN指南[5]提出的治療建議相符。此外,該指南還提出,化學治療可作為放射治療失敗或復發后的補救治療。本研究的6例化學治療患者中,有1例患者的活組織檢查病理提示MALT淋巴瘤伴大B細胞轉化,因其生物學行為和治療與彌漫性大B細胞淋巴瘤相似,此類患者應參照彌漫性大B細胞淋巴瘤的治療原則,選擇R-CHOP方案行化學治療。該患者在給予6個療程的R-CHOP方案后獲得完全緩解,隨訪1年無復發。但由于此類患者預后較差,目前仍在密切隨訪中。
綜上所述,對于早期胃MALT淋巴瘤的治療建議如下:對于Hp陽性的MALT淋巴瘤,首選根除Hp治療。經根除Hp治療后,如果淋巴瘤和Hp的檢查結果均呈陰性,則可進行隨訪觀察,每3~6個月行內鏡及鏡下活組織檢查,連續隨訪5年。若初次根除Hp后淋巴瘤未緩解或復發,如Hp仍呈陽性,可選擇二線根除Hp方案;若Hp陰性則可選擇局部放射治療;如有放射治療的禁忌證則可選擇化學治療聯合利妥昔單抗治療。
由于胃MALT淋巴瘤的發病率較低,本研究的樣本量較小,且為單中心的回顧性研究分析,結論可能會有一定的局限性。希望今后開展更多的多中心、大樣本、隨機對照臨床研究,為胃MALT淋巴瘤的規范化治療提供更可靠的依據。

