低血糖生成指數腸內營養素聯合瀉藥加服葡萄糖在腸道準備病人中的應用
低血糖反應可引發心肌梗死及腦卒中等嚴重心血管事件,且與心血管病不良預后具有密切關系[1-2]。張延輝等[3-4]研究顯示:行結腸鏡檢查的病人,低血糖發生概率較大,其原因可能是病人腸道清潔準備過程中空腹時間較長,通常要求病人空腹時間≥10 h,部分病人由于醫療知識缺乏,存在過度遵醫行為,可能自行延長禁食時間;同時,藥物導瀉作用也可能進一步加速營養物質丟失,導致病人低血糖發生增加,可達13.5%[5]。口服瀉藥加葡萄糖在不影響電解質代謝的同時可降低病人惡心、嘔吐癥狀,緩解病人饑餓感,能在一定程度上改善口感,提高病人耐受性[6-7]。研究者以某三級甲等綜合醫院消化內科擬行結腸鏡檢查的418例病人為研究對象,采用低血糖生成指數腸內營養素膳食的同時,在病人口服瀉藥中添加葡萄糖粉,既保證了結腸鏡病人腸道準備效果,又降低了病人低血糖發生率。現將結果報道如下。
1 對象與方法
1.1 研究對象
選取2017年3月—2017年10月某三級甲等綜合醫院消化內科病房擬行結腸鏡檢查的418例住院病人為研究對象。納入標準:①年齡≥18歲;②無精神疾病、意識障礙;③能正常溝通;④對本研究知情且自愿參加。排除標準:①存在腸梗阻、腸穿孔或嚴重急性腸道感染、中毒性巨結腸、回腸造口等情況;②有糖尿病和糖耐量異常史;③存在嚴重呼吸、循環系統疾病;④妊娠及哺乳期婦女、經期女性;⑥結腸鏡術中發生并發癥。418例病人中男240例,女178例;年齡18~79(47.92±12.39)歲。將病人隨機分為對照組(90例)、干預A組(163例)、干預B組(165例),3組病人在性別、年齡、入院時隨機血糖等方面差異無統計學意義(P>0.05),具有可比性。詳見表1。

表1 3組病人一般資料
1.2 干預方法
對照組于檢查前1 d常規進食清淡、少渣、半流質飲食,22:00開始禁食;檢查前1 d 21:00及檢查當天04:00各將兩包復方聚乙二醇電解質散溶于2 000 mL溫開水中服用。干預A組檢查前1 d常規進食清淡、少渣、半流質飲食,22:00開始禁食;檢查前1 d 21:00及檢查當天04:00各將兩包復方聚乙二醇電解質散及25 g葡萄糖粉溶于2 000 mL溫開水中服用。干預B組于檢查前1 d早餐進食少渣、半流質飲食,中餐和晚餐各口服低血糖生成指數腸內營養素120 g+開水400 mL(可提供516 kcal熱量,按照中國正常成年人每日需要1 200~1 800 kcal熱量計算,可滿足病人需要),22:00開始禁食;檢查前1 d 21:00及檢查當天04:00各將兩包復方聚乙二醇電解質散及25 g葡萄糖粉溶于2 000 mL溫開水中服用。
1.3 評價指標
①血糖:按照2010年版中國2型糖尿病防治指南將手指血糖≤2.8 mmol/L定為低血糖診斷標準[8]。分別測量病人在入院時、檢查當天04:00服用復方聚乙二醇電解質散溶液前及檢查當天08:00手指血糖。由責任護士經統一培訓后負責收集數據并統計病人低血糖發生率[9-10]。②腸道清潔度:由經驗豐富、對病人分組不知情的內鏡醫生于內鏡檢查后應用渥太華腸道清潔度評分量表(Ottawa Bowel Preparation Scale)對病人不同部位腸道清潔度進行評分。量表包括清潔程度和全結腸內液體量兩部分內容:清潔程度評估部位包括右半結腸(盲腸、升結腸)、中半結腸(橫結腸、降結腸)和乙狀結腸,評估得分由“極好”到“極差”依次為0分、1分、2分、3分、4分;全結腸內液體量評估得分由“少量”到“大量”依次為0分、1分、2分。量表最終得分為各腸段清潔程度和全結腸內液體量分值之和。總分0~14分,評分越低表示腸道清潔度越高。總分≤4分時可認為達到高質量腸道清潔效果[11]。
1.4 統計學分析

2 結果
2.1 3組病人血糖情況比較(見表2)
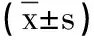
表2 3組病人血糖情況比較mmol/L
2.2 3組病人低血糖發生率比較
對照組病人和干預A組病人04:00低血糖發生率比較,差異有統計學意義(χ2=7.253,P=0.007 1);對照組病人和干預B組病人04:00低血糖發生率比較,差異有統計學意義(χ2=9.857,P=0.001 7);干預A組病人和干預B組病人04:00低血糖發生率比較,差異無統計學意義(χ2=0.349,P=0.554 8)。對照組病人和干預A組病人08:00低血糖發生率比較,差異無統計學意義(χ2=1.657,P=0.198 0);對照組病人和干預B組病人08:00低血糖發生率比較,差異有統計學意義(χ2=14.590,P=0.000 1);干預A組病人和干預B組病人08:00低血糖發生率比較,差異有統計學意義(χ2=7.590,P=0.005 9)。3組病人低血糖發生情況詳見表3。

表3 3組病人低血糖發生情況 例(%)
以對照組病人為參考類別,是否低血糖為因變量行二分類Logistic回歸,結果顯示:干預A組病人及干預B組病人04:00低血糖發生風險均低于對照組病人[干預A組:OR=0.15,95%CI(0.03,0.72),P<0.05;干預B組:OR=0.07,95%CI(0.01, 0.60),P<0.05],兩組病人低血糖發生風險與對照組病人相比,分別減少85%和93%;干預B組病人08:00低血糖發生風險低于對照組病人[OR=0.09,95%CI(0.02,0.41),P<0.01],其低血糖發生風險與對照組病人相比減少91%。進一步以干預A組病人為參考類別,是否低血糖為因變量行二分類Logistic回歸,結果顯示:干預B組病人08:00低血糖發生風險低于干預A組病人[OR=0.16,95%CI(0.03,0.71),P<0.05],其低血糖發生風險與干預A組病人相比減少84%。
2.3 3組病人腸道清潔度比較
對照組高質量腸道清潔效果病人62例(68.9%),干預A組高質量腸道清潔效果病人115例(70.6%),干預B組高質量腸道清潔效果病人119例(72.1%),3組病人腸道清潔度比較,差異無統計學意義(χ2=0.303,P=0.859)。
3 討論
3.1 口服葡萄糖降低低血糖發生率的效果分析
研究顯示:口服瀉藥中加入糖類不會改變服藥者服藥前后血液電解質濃度,對腸道清潔程度不會造成影響[12-13]。本研究干預組病人均在口服瀉藥基礎上加服25 g葡萄糖,結果顯示:干預A組病人04:00低血糖發生率小于對照組病人,差異有統計學意義(P<0.05),說明病人口服瀉藥時加服25 g葡萄糖能減少腸道準備病人低血糖發生率。干預A組病人08:00低血糖發生率與對照組病人比較,差異無統計學意義(P>0.05),可能與夜間胰島素波動變化有關。朱木蘭等[6]為探討口服瀉藥加葡萄糖在臨床應用中的有效性和可行性,在研究中單純給予對照組病人口服瀉藥兩次,干預組病人則在給予瀉藥基礎上每次加服50%葡萄糖40 mL(約20 g),結果顯示:干預組病人最終所測血糖值高于對照組病人,且血糖值波動在正常范圍,提示在腸道準備病人口服瀉藥后適當加服葡萄糖可能有利于降低病人低血糖發生風險。
3.2 低血糖生成指數腸內營養素膳食對降低腸道準備病人低血糖發生率的影響
本研究結果顯示:干預B組病人08:00低血糖發生風險低于干預A組病人,其低血糖發生風險與干預A組病人相比減少84%。同時,04:00和08:00干預B組病人血糖監測結果均顯示:血糖值整體處于正常范圍。說明低血糖生成指數腸內營養素膳食與口服瀉藥時加服葡萄糖聯合實施,比單純在瀉藥中加服葡萄糖更利于降低腸道準備病人低血糖發生率,與姚麗琴等[14]研究結果一致。同時,在干預B組病人中采用低血糖生成指數腸內營養素取代中餐及晚餐后,病人腸道清潔度與對照組和干預A組病人相比,無明顯下降,提示給予腸道準備病人低血糖生成指數腸內營養素膳食后,不影響病人腸道準備效果。此外,本研究使用的腸內營養制劑配方血糖生成指數為50.3%,攝食后消化吸收緩慢,可平緩病人餐后血糖反應,病人有明顯飽腹感,其與無渣腸內營養制劑相比,經濟實惠,口感、飽腹感更好,病人接受程度較高。
4 小結
本研究通過比較常規服用瀉藥法、瀉藥加服葡萄糖法、低血糖生成指數腸內營養素膳食聯合瀉藥加服葡萄糖法病人腸道準備過程中低血糖發生率及腸道清潔度情況,發現采用低血糖生成指數腸內營養素膳食聯合瀉藥加服葡萄糖,可以在不影響腸道準備病人腸道清潔度的情況下降低病人低血糖發生率,且本研究中使用的低血糖生成指數腸內營養素與葡萄糖粉廉價易得,口感較好,服用后病人血糖穩定,惡心、嘔吐、饑餓感降低,更符合病人生理和心理需要,體現了人性化原則,符合快速康復外科理念[15-16]。

