ICU過渡期護理模式在神經精神病專科醫院病人中的應用
腦血管病及精神病作為一種慢性病已發展成為對人類威脅最大的疾病種類之一,其高復發性、高致殘性及低依從性給社會、家庭和病人帶來沉重的負擔和巨大的痛苦。有研究顯示, 重癥監護室(ICU)過渡期護理模式(transitional care model,TCM)對改善慢性病、精神病及急危重病病人的預后具有積極意義[1]。ICU TCM是病人從ICU轉到其他護理單元的過程中獲得最佳的連續性護理,是ICU聯絡護士為確保此護理模式的協調性和連續性所采取的一系列護理行為[2-4]。目前ICU TCM已運用到多種臨床病人的康復治療中,并取得了顯著的成效[5-6],但在神經精神病醫院病人由ICU轉入普通病房中的應用尚未見報道。本研究旨在探討TCM在神經精神病專科醫院病人由ICU轉入普通病房的效果,現報道如下。
1 資料與方法
1.1 一般資料
采用便利抽樣法,選擇2016年1月—2017年12月入住某三級甲等神經精神病專科醫院ICU的150例病人作為研究對象。納入標準:①ICU住院時間≥48 h的病人;②經ICU系統治療后病情穩定需轉入普通病區繼續治療的病人;③轉入普通病區后住院時間≥1周的病人;④知情同意。排除標準:①入住ICU治療后因費用等問題未達到轉出指證即轉出至普通病區的病人;②病人家屬患有嚴重認知功能障礙;③干預過程中終止治療而提前出院者。本研究將2017年1月—2017年12月實施ICU TCM后設為試驗組,2016年1月—2016年12月實施ICU TCM前設為對照組。試驗組男48例,女31例,年齡(56.69±15.70)歲;對照組男40例,女31例,年齡(55.02±13.80)歲。兩組的一般資料進行比較,在年齡、性別、基礎疾病、危重癥(APACHE Ⅱ)評分等方面差異無統計學意義(P>0.05)。
1.2 研究方法
1.2.1 試驗組
采用ICU過渡期護理模式進行護理。
1.2.1.1 成立ICU聯絡護理小組
由ICU護士長、神經科護士長、精神科護士長、ICU專科護士2名、神經科專科護士3名及精神科護士3名組成。小組負責定期開展ICU TCM相關內容培訓、制定流程及操作規范,監督各項護理措施的實施情況,進行合理評價,動態調整計劃。
1.2.1.2 成立ICU過渡期護士崗位
選取具備ICU護理資質且工作5年以上的N2級護士2名作為ICU聯絡護士;神經科及精神科各選取本科學歷、工作8年以上且在ICU工作1年以上的高年資護士3名作為病房聯絡護士。病房聯絡護士主要負責由ICU轉入病房的病人,對其進行一系列連續性的護理,比其他責任護士負責的病人人數相對較少,在沒有需要ICU TCM的病人時,聯絡護士做責任護士的工作。在合理調配人力資源的同時,給予病人最全面的延續性護理。
1.2.1.3 實施ICU過渡期護理
①轉科前召開醫護討論會并向家屬發放宣教手冊。病人轉出ICU前1 d,由ICU管床醫生、ICU護士長及2名ICU專科護士共同召開醫護討論會,對病人進行全面評估,確定病人當前主要的醫療、護理問題及后續治療、護理的關注點。轉科當天,向家屬發放宣教手冊,并將病人個性化的交代事項記錄于宣教手冊備注一欄,同時向家屬介紹普通病房的醫療情況及環境。ICU聯絡護士對轉出前的病人評估要切合實際,便于病房聯絡護士及時制定相應的護理措施。評估內容包括:意識、生命體征的變化、營養狀況、全身管道情況、睡眠、住院期間有無突發病情變化、睡眠、家屬需求等。②轉科前填寫ICU轉科交接記錄單。病人轉出前由ICU護士填寫該記錄單。該記錄單的前半部分,如病人姓名、住院號、診斷、簡要病史、意識、生命體征、皮膚、管道等一般信息由ICU責任護士填寫,建議后半部分由課題組成員結合病人具體病情及醫護討論會的內容,給出個性化的護理建議及病情觀察要點,并記錄于轉科交接單上。病人轉至普通病房時,ICU護士和病區護士先進行常規床邊交接,然后由病區護士閱讀轉科交接單,對有疑問的部分及時給予解答,雙方確認無誤后簽名。轉科交接單一式兩份,雙方各留存一份。③轉出后病房實施過渡期護理。病房聯絡護士根據ICU聯絡護士交班內容和病人實際情況對轉出病人制定具體的護理措施,如:將病人集中安置在靠近病區護士臺的病房,方便護士及時到達病人床邊;根據病人病情適當延長心電監護時間,一般24~48 h后改為8 h測量生命體征;指導病人早期下床活動,指導未脫離心電監護的病人床上翻身,撤去心電監護及引流管的病人指導下床如廁或病房內活動,每天活動2 h左右;根據病人對營養液耐受情況制定個體化腸內營養護理措施;可以選擇宣教手冊、下載相關疾病的APP及多媒體等多元化宣教手段,讓病人及家屬理解并參與到整個護理過程中,如向家屬或陪護者解釋或舉例說明如何觀察病人意識水平下降的跡象;解釋或舉例說明如何預防跌倒等。由ICU聯絡護士制定隨訪計劃,分別于轉科24 h、72 h和1周內回訪3次。訪視內容包括病人的生命體征、血氧飽和度(SpO2)、昏迷病人的格拉斯哥昏迷指數(GCS)評分,呼吸形式、用氧方式、氧流量或濃度,特殊藥物名稱、濃度、速度,各種導管、引流管的情況,飲食、皮膚、排泄情況等。同時對家屬及病區護士給予延續性的指導。晚夜班護士按照聯絡護士制定的護理流程,結合病人的病情實施整體護理。
1.2.2 對照組
病人轉出ICU后進入普通病房,由ICU護士與病房護士進行常規交接,后病房護士進行常規護理。
1.3 評價指標
1.3.1 病人非預期重返ICU的發生率
指各種原因導致病人病情加重需返回ICU觀察治療。本次研究中病人重返ICU的發生率=各組病人重返ICU的病例數/各組病例數×100%。
1.3.2 病人不良事件的發生率
指病人轉出ICU 1周內影響病人安全的不良事件或并發癥的發生率。包括誤吸、非計劃性拔管、人工氣道堵塞、墜床等并發癥。病人不良事件的發生率=各組病人轉出1周內不良事件發生的病例數/各組病例數×100%。若同一病人發生1種以上不良事件類型,僅以1例次計算。
1.3.3 多維疲勞量表
照顧者的疲勞狀況以病人轉出后1周對其進行問卷調查。采用荷蘭Smets等[7]學者編制的多維疲勞量表(Multidimensional Fatigue Inventory-20,MFI-20)調查照顧者的疲勞狀況。該量表包括綜合性疲勞、體力疲勞、活動減少、動力下降及腦力疲勞5個維度,共20個條目。采用Likert 5級評分法,從“完全不符合”到“完全符合”分別計分為1~5分,得分越高表示疲勞程度越重。20分≤MFI總分40分表示輕度疲勞;40分≤MFI總分60分表示中度疲勞;60分≤MFI總分80分表示重度疲勞;80分≤MFI總分≤100分表示極重度疲勞。總量表的Cronbach′s α系數為0.88,效標關聯效度相關系數為0.22~0.78[8]。
1.3.4 護士自我效能感
以病人轉出后1周對普通護士進行問卷調查。采用一般自我效能感量表(GSES)。該量表只有1個維層,共10項指標,采用Likert 4級評分法,每項指標按照“完全正確”“多數正確”“尚算正確”和“完全不正確”劃分為4個等級,分別賦予4分、3分、2分、1分,總分40分。得分越高說明自信心越高。
1.4 統計學方法
采用Excel軟件獨立雙份錄入數據建立數據庫,采用SPSS 24.0軟件進行統計學分析,計量資料采用均數±標準差(x±s)描述,計數資料采用百分率(%)描述,組間比較采用t檢驗或χ2檢驗,以P<0.05為差異有統計學意義。
2結果(見表1)
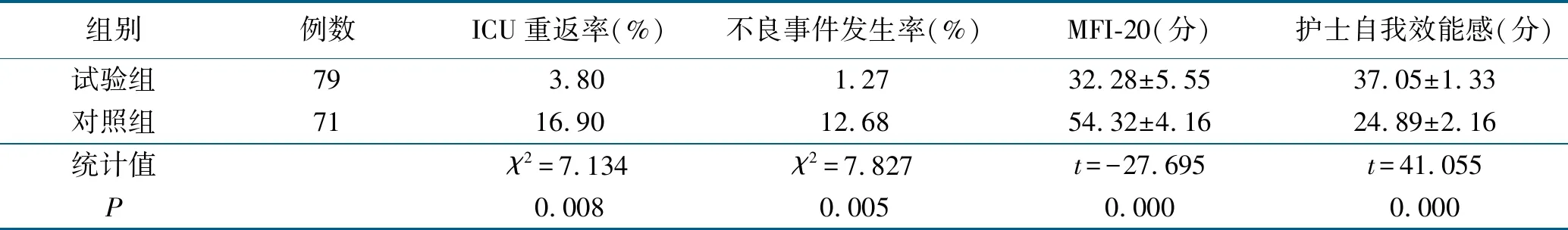
表1 兩組病人ICU重返率、不良事件發生率、照顧者MFI-20及護士自我效能感比較
3 討論
3.1 ICU轉出病人過渡期護理有效降低不良事件發生率及重返ICU率
本研究結果顯示,實施過渡護理模式后,神經精神科病人的重返ICU率為3.80%。有文獻報道,與普通病房相比,ICU硬件條件、人員配備及護理水平均略高[9]。病人由ICU轉入病房后,易產生不安全感和不信任。其次,病房護士不能完全了解病人在ICU發生的病情變化,每個病人的病情情況均不盡相同,具有一定的特異性,病房護士若不能根據病人的特異性進行個體化護理,容易造成護理不良事件的發生,甚至使病人重返ICU。TCM在過渡期起到了良好的中介作用。當病人轉出ICU后,由過渡期護士與病房護士共同評估病人、實施過渡期護理,使病人及家屬盡快適應病房的工作模式及治療環境,同時能快速提高病房護士的專科技能,從而實現護理管理的連續性和有效性。此外,由過渡期護士根據病人病情制定出個體化的護理措施,并讓病人家屬共同參與護理過程,有利于病人出院后的自我護理與家庭護理。
3.2 ICU轉出病人過渡期護理有效降低照顧者疲勞感,促進病人心理康復
在病人入住ICU期間,其照顧者所承擔的壓力大于病人,并且在病人即將轉出ICU時,許多家屬也會因為不能適應病人從ICU轉入病房這一轉變,而產生較大的情感困擾,如焦慮、恐慌,嚴重者甚至出現退縮、抑郁、妄想等。從而導致其照顧病人的能力下降,影響ICU轉出病人過渡時期的護理安全及病情恢復,稱為家庭轉科壓力綜合征[10-13]。而TCM是以病人為中心,以無縫隙的全程護理為宗旨的一個連續不間斷的護理模式。同時過渡期護士全程參與,能較好地避免轉運交接過程中信息的丟失或失真等。并定期隨訪,及時了解病人及家屬的需求并反饋給病房過渡期護士,病房過渡期護士可根據病人及家屬的需求及時調整護理方案,促進病人身體及心理康復,降低照顧者疲勞感。
3.3 ICU轉出病人過渡期護理提高了護士自我效能感
本研究結果顯示,TCM有助于提高護士自我效能。TCM強調的是醫生、護士、病人、家屬共同參與的過程,ICU聯絡護理小組會采取一系列的護理行為,一方面對病區護士的指導及培訓,使病區護士更能勝任危重病人的護理工作,使其得到家屬及病人的肯定;另一方面給病人及家屬提供有針對性的護理措施及健康宣教,預防和避免并發癥的發生,促進病人早日康復,實現了護士自我價值,提高了自我效能感。
4 小結
ICU TCM對神經精神病病人的具體實踐,使病人在轉出ICU后得到了連續、有效地護理,不僅降低了病人不良事件的發生率及重返ICU率,還降低照顧者疲勞感,有效地促進病人康復,同時提高了護士自我效能感。