螺旋CT及MRI在外傷性視神經病診斷及治療中的臨床應用研究
王垚明 張 莉 梁永碧
(1 成都市金牛區(qū)人民醫(yī)院,四川 成都 610036;2 四川省八一康復中心,四川 成都 611130)
由于多種因素的交互作用,導致外傷性視神經病的發(fā)病率相對較高。該病嚴重影響患者健康以及正常生活。其病因為相關外傷影響視神經傳導,進而造成視力下降甚至消失[1]。20世紀80年代,螺旋CT開始應用于臨床。20世紀90年代起,MRI也開始應用于臨床。針對外傷性視神經病而言,CT可以科學評估視神經管骨折情況,MRI可評估視神經損傷情況[2]。本資料分析螺旋CT及MRI對外傷性視神經病的診斷及臨床應用價值,取得了有益的經驗。
1 資料與方法
1.1 一般資料:本研究所納入對象均為我院2016年10月至2017年9月期間收治的外傷性視神經病患者,共計80例。所有患者均具有明顯的外傷性視神經病相關臨床指征并經視神經管減壓術臨床病理證實。均為單側病變及并發(fā)視神經管骨折。所有患者均符合接受視神經管減壓術相關臨床指征。已對并發(fā)其他重要系統(tǒng)嚴重病變患者予以排除。含男48例、女32例。年齡在10~71歲,平均(36.5±5.2)歲。在致傷原因方面,含:車禍30例,斗毆15例,摔傷16例,墜落15例,爆炸傷4例。所有患者均同意納入本研究。
1.2 方法:所有研究對象均于48 h內分別接受兩種影像學檢查。①螺旋CT掃描:設備選用西門子16排螺旋CT掃描儀。醫(yī)護人員協(xié)助患者擺放為仰臥位。以其聽眶線(RBL)為掃描基線。掃描上達顱頂、下達上頜骨下緣。參數:120 kV、440 mA、層厚5.0 mm。將結果數據以0.625 mm層厚及間距重建并傳至工作站進行3D重建。②MRI掃描:設備選用飛利浦1.5T磁共振掃描儀以及標準正交頭線圈。幫助患者取仰臥位,使其頭部先行進入設備。將其聽眶線(RBL)作為掃描基線,掃描范圍上至顱頂,下至其上頜骨下緣。掃描實施過程中,要盡量注意以軸位、冠狀面及矢狀面為主。參數:層厚3.0 mm、間距0.5 mm。所有研究對象均接受經鼻內鏡視神經管減壓術治療,接受相同的常規(guī)護理[3]。
1.3 觀察指標:以病理檢查結果為標準。①螺旋CT及MRI診斷檢出率。②視神經管骨折病理結果及螺旋CT判斷情況。③視神經損傷病理結果及MRI判斷情況。④術后視神經減壓MRI判斷結果。
1.4 統(tǒng)計學處理:應用SPSS18.0統(tǒng)計軟件對結果進行統(tǒng)計分析,進行t或卡方檢驗,P<0.05具有統(tǒng)計學差異。
2 結 果
2.1 外傷性視神經病80例螺旋CT及MRI診斷檢出率比較:針對病理檢查證實的80例外傷性視神經病患者,螺旋CT檢出率為90.00%,MRI檢出率為87.50%,二者檢出率無顯著性差異(P>0.05)。見表1。

表1 外傷性視神經病80例螺旋CT及MRI診斷檢出率情況比較[n(%)]
2.2 視神經管骨折病理結果及螺旋CT判斷比較:CT檢查判斷視神經管骨折部位與病理結果基本接近(P>0.05)。見表2。
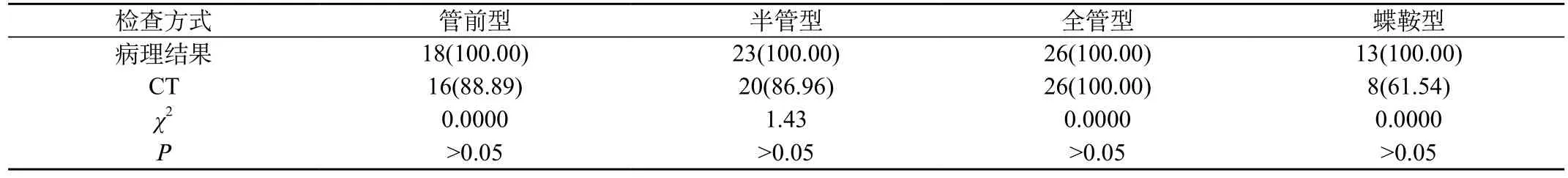
表2 視神經管骨折病理結果及螺旋CT判斷情況比較[n(%)]
2.3 視神經損傷病理結果及MRI判斷比較:MRI檢查判斷視神經損傷類型與病理結果基本接近(P>0.05)。見表3。

表3 視神經損傷病理結果及MRI判斷情況比較[n(%)]
2.4 外傷性視神經病患者術后視神經減壓MRI判斷結果:患者接受減壓術后經MRI檢查,70.00%(56/80)的患者視神經損傷情況得到了有效改善,視力得以恢復;16.25%(13/80)的患者視神經損傷有所改善,尚有部分水腫和萎縮,患者僅恢復視覺光感;其余13.75%(11/80)視神經損傷未改善,癥狀依舊。
3 討 論
外傷性視神經病為眼科常見疾病類型。如果沒有得到及時有效的干預,可造成視力明顯下降甚至失明,嚴重影響預后。近年來,社會不斷發(fā)展,導致交通事故高發(fā),高處墜落及碰撞等相關意外事件發(fā)生率上升,進而造成外傷性視神經病發(fā)病率呈現(xiàn)升高趨勢。資料顯示,外傷性視神經病在閉合性顱腦外傷患者中的發(fā)病率為0.3%~5%。其中,80%及以上的患者是因為鈍性損傷所致[4]。解剖學及生理學研究結果顯示,超過90%的視神經損傷為視神經管段間接性損傷。螺旋CT以及MRI,均屬于外傷性視神經病診斷以及術后療效判斷的重要檢測方式。積極實施三維重建CT及核磁共振掃描,有助于更加全面地評估患者管內段視神經損傷的基本情況。這可以為臨床制定診療方案提供更加科學有效的影像學支持。
臨床研究結果顯示,視神經管骨折屬于造成視神經損傷的主要因素。視神經管的解剖位置為眶上壁尖端處。其橫徑短,外觀為卵圓形。各種因素造成的視神經管骨折均可能導致視神經損傷、鞘內出血甚至于發(fā)生視神經斷裂等。一般條件下,視神經管骨折單獨發(fā)生的可能性較低,鄰近部位骨折的并發(fā)率較高。在發(fā)生外傷性視神經病后,較大比例患者發(fā)生明顯的視力改變,但其意識障礙的發(fā)生一般相對較晚,進而可能導致其最佳的治療時機被延誤。既往臨床實踐中,針對該類患者予以X線檢查,其無法清晰地顯示視神經管。CT則可以有效顯示眼部結構,能夠完整地顯示骨折線。進而較為明確地展示處骨折具體情況以及全貌,能夠較為清晰地顯示視神經管骨折的具體情況,其結果不僅立體而且相對直觀。但三維重建CT難以清晰顯示無移位視神經管骨折,導致檢查率結果相對較低。因此臨床不該僅依靠螺旋CT結果判斷是否實施相關手術治療。盡管MRI顯示骨折的效率較之于CT較差,但其對軟組織損傷具有較高的分辨率。MRI對眼眶病變以及微小損傷病變具有極高的敏感性,且其對于磁場均勻度方面的要求相對較低,且結果的準確性高。外傷性視神經病在MRI結果圖像上顯示為明顯高信號。其與正常視神經之間具有清除的界限,且對視神經旁的血腫也能夠清晰地得以顯示[5]。MRI能夠按照不同的出血信號判斷相應的出血時間。這有利于病情觀察及治療后隨訪。在實施視神經管減壓術后應用MRI掃描,可以清晰顯示視神經損傷改善結果情況,有助于評估術后效果。
本研究中,針對病理檢查證實的80例外傷性視神經病患者,螺旋CT檢出率以及MRI檢出率無顯著性差異。CT檢查判斷視神經管骨折部位與病理結果基本接近。MRI檢查判斷視神經損傷類型與病理結果基本接近。患者接受減壓術后經MRI檢查,70.00%的患者視神經損傷得以明顯改善,16.25%的患者視神經損傷有所改善,其余13.75%視神經損傷無改善。這一結果表明,CT及MRI各有優(yōu)勢,二者結合實施診斷,能夠有效地為外傷性視神經疾病臨床診療提供更加科學實用的影像學結果支持。

