輸尿管通道鞘狀態與鞘內流速變化分析*
倪穎,周金才,王啟明,姜大業,高玉龍,王崗
(南通大學附屬建湖醫院 泌尿外科,江蘇 鹽城 224700)
輸尿管通道鞘(ureteral access sheath,UAS)已廣泛應用于輸尿管軟鏡手術。2017年6月-2018年5月筆者觀察UAS 的3 種狀態與鞘內流速的變化關系,對其中1 例有腎瘺管的患者進行了腎盂內壓力測定。現報道如下:
1 資料與方法
1.1 一般資料
18 例輸尿管軟鏡手術患者根據UAS 的3 種狀態分成A、B、C 3 組,各6 例;均為單側首次治療,未預置雙J 管。其中,男7 例,女11 例,年齡28 ~63 歲,平均49 歲;腎盂腎盞結石12 例,輸尿管近端結石6例;結石最大徑13 ~28 mm,平均16 mm;術前檢查排除手術禁忌。
根據軟鏡通過鞘端口的影像,筆者將放置成功的UAS 分成3 種狀態:①鞘端口見腎盂腔或近端輸尿管管腔,≥1/3 以上視野,級別評估為滿意,見圖1A;②鞘端口見近端輸尿管管腔,<1/3 視野,級別評估為基本滿意,見圖1B;③鞘端口見輸尿管黏膜,未見管腔,級別評估為欠滿意,見圖1C。腎盂測壓的患者,男,56 歲,UAS 狀態評估為欠滿意者列入C 組,左側肋腰痛不適并畏寒發熱1 d,CT 示左側腎盂結石15 mm×12 mm,腎盂積水35 mm,行經皮腎穿刺造瘺,在左側12 肋下腋后線與肩胛線間留置COOK F8 單J 導管2 周后再入院,術前抗生素治療 1 周。
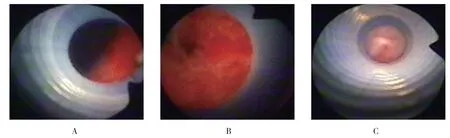
圖1 輸尿管鏡鞘端口所示Fig.1 Imaging of sheath port in ureteroscope
1.2 設備與材料
Wolf 泌尿系統專用灌注泵(2224.001),設置壓力150 mmHg;Wolf F8/9.8 輸尿管硬鏡;Olympus URF-P5 纖維輸尿管軟鏡;Lumenis 科醫人60 W 鈥激光,200μm、365μm 光纖;COOK UAS(F12/14);Bard 0.035 in 親水性導絲;Antmed 有創壓力傳感器(PT-01);Philips M8003A 監護儀;量杯;電子秤;Bard 雙J 管(F4.7×28 cm)。
1.3 手術方法
患者截石位,喉罩全麻,常規外陰消毒鋪巾。導絲引導硬鏡上鏡,見輸尿管近端結石時,用365μm光纖0.6 J×30 Hz 將其擊碎,當結石顆粒移位后,留置導絲在腎盂,退出硬鏡。沿導絲以左右旋轉擺動方式推入UAS,遇阻力即止,退出鞘芯與導絲。軟鏡入鞘,注意鞘端口狀態,進行患者分組。軟鏡進入腎盂后尋找結石。經操作通道置入200μm 光纖(0.6 J×30 Hz)將結石粉沫化,當可見顆粒<5 倍光纖直徑后退鏡,退出UAS。硬鏡下重置導絲,沿導絲推入雙J 管,確認膀胱端卷曲良好,退鏡,留置導尿。
1.4 UAS 鞘內灌注液流出速度的測定
助手用量杯采集單位時間內UAS 鞘內流出的灌注液,巡回護士使用電子秤進行量化(1次/1 min),連續3 次的平均值視為UAS 鞘內流速(ml/min)。軟鏡進入腎盂后術者尋找結石時進行第1次測定;光纖進入操作通道后術者碎石時進行第2 次測定。為提高C 組患者激光碎石時UAS 鞘內的流速,術者使用了“鞘內導絲法”(圖2),即在軟鏡鏡體外UAS 鞘內放置1根親水性導絲,軟頭端適度卷曲于腎盂,另一端則固定于布單,助手測定放置導絲后的鞘內流速(第3 次測定)。
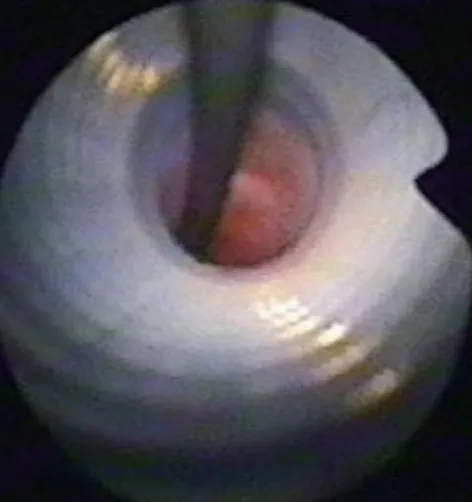
圖2 鞘內導絲法Fig.2 Guide wire-sheath technique
1.5 泵灌注時腎盂內的壓力測定
患者已有腎瘺管,將腎瘺管連接壓力傳感器,數據線連接監護儀,以腎盂平面調零,排空測壓管內氣體,注入少量生理鹽水,回抽通暢,通過屏幕讀取腎盂內壓力。
2 結果
2.1 3 組UAS 鞘內灌注液流出速度
限壓150 mmHg Wolf 泵灌注下,體外測得URF-P5 軟鏡頭端流速為(52.15±1.68)ml/min;軟鏡進入腎盂 后A、B、C 組UAS 鞘內流速(第1 次)分別為(54.22± 2.14)、(47.32±2.39)和(25.01±2.54)ml/min;置入200μm 光纖碎石時,A、B、C 組UAS 鞘內流速(第2 次)分別為(32.68±2.23)、(30.44±2.58)和(24.15± 2.22)ml/min;C 組鞘內放置導絲后的流速為(28.64± 2.18)ml/min,與放置導絲前相比增加13.0%~21.0%, 平均流速增加18.6%。
2.2 腎盂測壓結果
靜息狀態下腎盂內壓11 mmHg,硬鏡置導絲的瞬間增高至95 mmHg,軟鏡進入腎盂尋找結石時,腎盂內壓在28 ~51 mmHg,中位值38 mmHg;鈥激光碎石時腎盂內壓在55 ~72 mmHg,中位值68 mmHg;置入導絲后,腎盂內壓降到38 ~61 mmHg,中位值50 mmHg。3 組患者均在1 h 左右結束手術,結石處理滿意。C 組有1 例患者術后低熱,經敏感抗生素治療,次日癥狀消失。
3 討論
3.1 UAS 不同狀態的形成原因
輸尿管起自腎盂端,貼于腹膜后下行,終于膀胱,有3 個生理性彎曲:腎曲、界曲、骨盆曲。UAS 能幫助軟鏡順利通過輸尿管的各個彎曲與狹窄,經過多次改進,現常用的UAS 具有親水性涂層,內外層之間紡織絲具有一定的韌性,支撐管腔而不會發生折曲,具有多種型號,以保證各種情況下都能使用。UAS使用方便并促進了輸尿管軟鏡技術的推廣。一般認為,UAS 鞘端能進入腎盂或近端輸尿管即視為放置成功[1-5]。筆者常用F12/14 的UAS,鞘端進入腎盂的情況并不多見,可能與腎盂形態、位置、出口大小和結石嵌頓等相關,也由于輸尿管是一個彎曲的肌性管道,與UAS 鞘不能同軸化,導致了UAS 的不同狀態。術前預置雙J 管、口服α 受體阻滯劑、α 受體和M 受體阻滯劑2 或3 周,能提高UAS 放置的成功率、減少輸尿管管壁損傷[1-3],筆者認為,或許也能改善UAS 的狀態。本研究中的入選患者均為單側首次治療,未預置雙J 管,術前即告知患者如遇置鞘困難不勉強,留置雙J 管后延期治療。有關推送UAS 力量的研究認為[1],推送力量不應超過600 G,超過可能增加輸尿管管壁損傷,筆者把握的力度是遇阻力即停止推送動作。輸尿管軟鏡手術前是否必須預置雙J 管是個有爭議的話題[4]。2016年的美國泌尿外科學會(American urological association,AUA)指南并不推薦預置雙J 管做為術前常規,證據水平B 級[6]。盡管預置雙J 管可以提高手術成功率、術后無石率,并且減少手術時間,但不能抵消給患者帶來手術費用的增加、生活質量的影響等不足[6]。蔣立量等[5]報道,輸尿管軟鏡手術前未預置雙J 管的患者,UAS 置入成功率約83.3%,而預置雙J 管及有同側手術史的患者,UAS 置入成功率接近100.0%。
3.2 限壓泵灌注的優勢
限壓泵灌注時,管道內壓力未超過設定值時旋轉輪會持續轉動,接近設置值時轉速減緩并漸止。泵的測壓點在旋轉輪下方,屏顯數值是旋轉輪上管道內的壓力,隨著管道的延長、扭曲、手術床與泵的高度差、硬鏡與軟鏡管腔的變細等原因,患者體腔內壓力必然會小于屏顯值。除了泵灌注,輸尿管軟鏡手術常用注射器注水法、60 cm 吊袋法等。劉海超等[7]認為,注射器注水法具有壓力可控、調節迅速、必要時可變負壓吸引和高壓持續時間短等優點,但需要一位非常熟練、經驗豐富的助手配合,限壓泵灌注避開了人工操作的不可控因素,優勢明顯。
3.3 腎盂內壓力測定的意義
有研究[8-9]報道,輸尿管軟鏡鈥激光碎石術中存在腎盂內壓增高,增高與灌注壓力有關,患者術后感染與腎盂內壓力增高有關。40 mmHg[8-10]以上的壓力會引起持續的腎盂靜脈及淋巴管逆流,增加細菌、內毒素進入血循環的可能性,增加尿源性膿毒血癥的發生率。本研究將測量對象的UAS 狀態評估為欠滿意的患者列入C 組,灌注泵設定壓力150 mmHg,F8/9.8硬鏡進入腎盂時壓力最高值是95 mmHg,軟鏡進入腎盂時壓力的中位值是38 mmHg,鈥激光碎石時壓力的中位值是68 mmHg。筆者認為,如果是USA 狀態評估滿意的患者,腎盂內實際壓力應該更低,所以使用F12/14 UAS、URF-P5 軟鏡和Wolf 泵灌注設置限壓150 mmHg 是相對安全的,但手術者需注意識別UAS的狀態,當狀態不滿意時應盡可能縮短手術時間。術前明確細菌感染的患者更應引起重視。有研究[11]認為,尿液中有細菌是術后發熱的前提,腎盂內高壓及持續狀態是術后發熱的促進因素。
3.4 提高UAS 鞘內灌注液流出速度的意義
通過觀察UAS 鞘內灌注液的流出速度能間接判斷出腎盂內的壓力。當軟鏡進入腎盂,而UAS 鞘內灌注液流出緩慢或基本沒有液體流出時,提示腎盂內壓力較高,并呈持續狀態。鞘內灌注液流出緩慢的原因與近端輸尿管的黏膜遮蓋、管腔與UAS 中心軸線成角和碎石顆粒堆積等有關。筆者采用的“鞘內導絲法”,可以“挑”起黏膜,減小軸線成角,經測定能增加13.0%~21.0%的鞘內流速,平均流速可增加18.6%。NG 等[12]提出,在F10 的UAS 鞘外留置F4 導管,或在F16 的UAS 鞘內留置F5 導管,灌注流量分別提高250.0%和700.0%。但筆者做過試驗,使用COOK F12/14 UAS 鞘,鞘內不能同時通過URF-P5 軟鏡與常用的F3 導管,在UAS 鞘外放置并不韌滑的細導管也比較困難。
綜上所述,在輸尿管軟鏡手術時,UAS 的不同狀態導致了不同的鞘內灌注液流出速度,通過觀察鞘內流速變化,能間接判斷腎盂內壓力情況;使用F12/14 UAS、URF-P5 軟鏡和Wolf 泵灌注設置限壓150 mmHg 相對安全的;當UAS 狀態評估不滿意時,術者應有控制手術時間的意識,并可采用“鞘內導絲法”增加鞘內流速,降低腎盂內壓,減少手術并 發癥。

