強基層 強醫生 完善分級診療制度
張廷建,宋園園
(1.蚌埠醫學院 全科醫學教育發展研究中心,安徽 蚌埠233020;2.上海城建職業學院,上海 201415)
0 引 言
近年來,我國醫療衛生服務面臨的一個突出問題是“看病難、看病貴” ,其主要原因是居民過于集中于大醫院就醫,大大超過其醫療服務供給能力而形成“難”和“貴”問題[1]。1996年原國家衛生部推出雙向轉診分級診療制度(以下簡稱分級診療制度),意在將大部分的“小病”通過在基層醫療衛生機構中解決,使大醫院有限的“優質”醫療資源能夠為真正需要的病人服務,從而大大提高醫療資源的利用率。如今20余年過去了,盡管分級診療制度在多輪醫改中都作為重點建設內容,但是事與愿違,大醫院“人滿為患”,小醫院“門可羅雀”的現象不僅沒有改變,反而有越演越烈的趨勢。統計資料[2-3]顯示,2005~2016年間,基層醫療衛生機構診療人次占總診療人次比呈連年下降趨勢,從63.3%降到55.04%,而醫院的診療人次占總診療人次比從33.8%上升到41.22%;另外在從各級醫院診療人數占醫院總診療人數比來看,一級、二級醫院都呈下降趨勢,三級醫院呈上升趨勢,從28.64%上升到49.79%。那么,為什么國家大力推行分級診療制度,而群眾仍然涌向大醫院就醫,這是當前應當深入思考的問題,這不僅涉及醫療衛生體制改革戰略目標的實現,而且由于基層醫院的閑置會造成新的更大醫療資源浪費。
構建分級診療制度的根本目的是為了更好地滿足群眾的就醫需求,因此,本文從群眾擇醫視角來研究分級診療問題,具有重要的理論和現實意義。通過了解群眾選擇大醫院就醫行為的影響因素,進而為促進分級診療制度落實提出相關對策。
1 關于分級診療制度
1.1 國外分級診療制度相關經驗
分級診療是根據患者病情和治療難度,而分別在相應級別醫院就醫的制度,是國際上公認的高效、經濟的醫療就醫模式。現代意義上的分級診療概念起源于發達國家的醫療服務體系模式,通常是建立三級醫療預防保健網。當前各國分級診療制度運行良好的主要經驗有:① 以強基層為基礎,實現基層首診和雙向轉診,基層醫院不僅提供“六位一體”的醫療保健服務,而且決定著患者能否向上級醫院轉診。② 以高水平的全科醫學教育為重要支撐,使全科醫生能夠真正發揮居民健康“守門人”功能,主要體現在培養學制長、全科醫生準入制度嚴格、終生制學習等方面。如在英國,要成為全科醫生需經過5年醫學本科教育、1年基礎培訓、3年全科專業學習,最后還要通過理論、實踐和日常的評估等考核,并且是終生制學習;在美國,要經過4年理工本科教育、4年醫學基礎課程與臨床課程,畢業后還要經過住院醫師培訓和科室輪轉才有資格考試成為全科醫生,而且實行終身制學習,每6年參加一次全科醫師再認證考試。③ 以完善和嚴格的制度為保障。英國除了急診危重癥患者可以直接到上級醫院就診外,其他疾病必須由全科醫生首診,患者如果沒有通過全科醫生轉診直接到上級醫院就診不能直接收治,醫保也不予以支付。在德國,若病人沒有通過轉診直接到大醫院就診,保險公司對病人的醫療費用不支付,病人需要全額自付醫藥費[4]。
1.2 我國分級診療制度的實施困境
我國當前分級診療制度是在學習借鑒國外相關制度基礎上,經歷了一次次的構思與調整,是大力推行的就醫秩序。按照分級診療制度構想,絕大部分病人將被分流到基層醫院就醫,只有少部分病人經轉診到大醫院接受進一步治療,在大醫院接受治療完成后轉回社區醫院進行康復治療[5],這樣就可使就醫人群分布呈以基層醫院為基礎的正三角形,避免小病大醫現象,從而大大提高醫療資源的利用率。至今,這一構想難以實現,國家投入了大量人力、物力后并沒有達到預想的分級診療目的,就醫人群分布仍呈較為嚴重的倒三角形。為此,我國學者經過研究提出相應觀點,如梁勇等[6]認為,我國分級診療體系建設的障礙主要為基層優質醫療資源緊缺、社區首診制剛性不足、體制機制的硬約束、機構功能定位不清等,并提出了相應的改革措施。朱小強等[7]通過對比研究,建議應加強基層醫生培養、明確不同級別醫院職責、利用經濟杠桿引導患者分流等。
1.3 分級診療與群眾擇醫行為的關系
總的來說,分級診療與群眾擇醫行為之間是互為因果的復雜關系,分級診療引導群眾的擇醫行為,反過來群眾擇醫行為決定了分級診療的實現與否及實現的程度。鑒于當前分級診療制度的基礎、配套措施及保障機制等都還很不完善,我國所實施的還是比較審慎的分級診療制度,突出以人為本、群眾自愿的基本原則,而并沒有如德國、英國、日本等取消三級醫院的門診[8]。因此,當前我國分級診療制度建設,在擇醫行為決定分級診療這一層面上占據主導地位。由于醫療服務這一特殊“商品”關系到人的生命與健康,人們對于其“質量”的看重遠遠超出了一般商品,另外可能隨著我國經濟、社會的全面發展,交通、費用等可及性因素的影響作用進一步變小,因此盡管隨著醫院等級的增加,相同項目的醫療費用是遞增的,甚至是相差懸殊,而且基層首診具有方便、快捷等諸多利好,但卻無法從根本上改變人們趨向于大醫院就醫的擇醫行為,由此造成分級診療制度的難以落實。
2 調研設計
2.1 研究對象概況
根據調研目的,以某大醫院就醫行為決定人(以下簡稱擇醫行為決定人)為調查對象,主要基于3個方面的考慮:① 對就醫選擇行為進行了細化,分為首診到基層、經基層醫院轉診到大醫院、首診到大醫院、自主轉診到大醫院等幾種情況,其中后兩種情況是不符合分級診療制度設定的行為;② 群眾的擇醫行為不完全取決于主觀擇醫意愿,而是各種影響因素綜合作用的結果,因而分級診療實現與否及其程度,并不完全對應于群眾的擇醫意愿,而是擇醫行為;③ 一部分患者如兒童、老人、重癥病人等往往并沒有擇醫能力或者在擇醫行為中不起決定性作用,籠統的以病人總體作為調查對象會產生系統性誤差。綜上所述,本研究以擇醫行為決定人為調查對象,有利于提高研究的精確性。排除標準:意識不清,無法正確理解問題,或有語言表達障礙。通過了解其醫院選擇的主要原因,探尋促進分級診療制度落實難問題的解決辦法。
2.2 調研過程
選取在該醫院見習的20名臨床醫學專業學生作為調查員,并進行規范化培訓。采用自制調查表結合個人訪談方式進行現場調研,自制調查表內容包括以下4個方面:① 調查對象一般情況,包括年齡、性別、文化程度、收入水平;② 醫院選擇情況,包括首、轉診情況和選擇原因;③ 對就醫醫院醫療水平的了解渠道;④ 對分級診療制度的知曉情況。采用方便隨機抽樣法,選取在安徽省某大型綜合醫院(三級甲等)就診的擇醫行為決定人進行現場調查,共發放問卷527份,去除不合格問卷,回收有效問卷504份,有效回收率為95.6%。
3 調研結果及分析
3.1 調查對象基本情況
本次所調查的504名擇醫行為決定人,其中男性占59.3%;年齡<20歲(4.37%),20~30歲(18.25%),30~40歲(15.48%),40~50歲(21.03%),50~60歲(17.66%),>60歲(23.21%);學歷為初中及以下(38.8%),高中(中專)(28.7%),大專(高職)(20.0%),本科及以上(12.5%);家庭人均月收入為<1 000元(18.1%),1 000~2 000元(18.4%),2 000~3 000元(34.8%),3 000~4 000元(15.8%),4 000~5 000元(7.3%),≥5 000元(5.6%)。由以上分布可以看出,調查對象具有較好的代表性。
3.2 首、轉診情況及醫院選擇原因
如表1所示,在504名調查對象中,有425名為首診和自主轉診,占調查對象總數的84.33%,其選擇大醫院的主要原因為:認為大醫院技術水平高(82.12%),名氣大(49.65%),醫療安全保障好(41.41%),服務態度好(27.29%),交通方便(15.53%),價格合理(5.56%),其他方面(1.88%),認為基層醫院醫生技術水平低(83.06%),設備差(63.29%),擔心出現意外無法搶救(36.71%),衛生條件差96人(22.59%),其他原因(5.88%)、收費不合理(4.71%)。
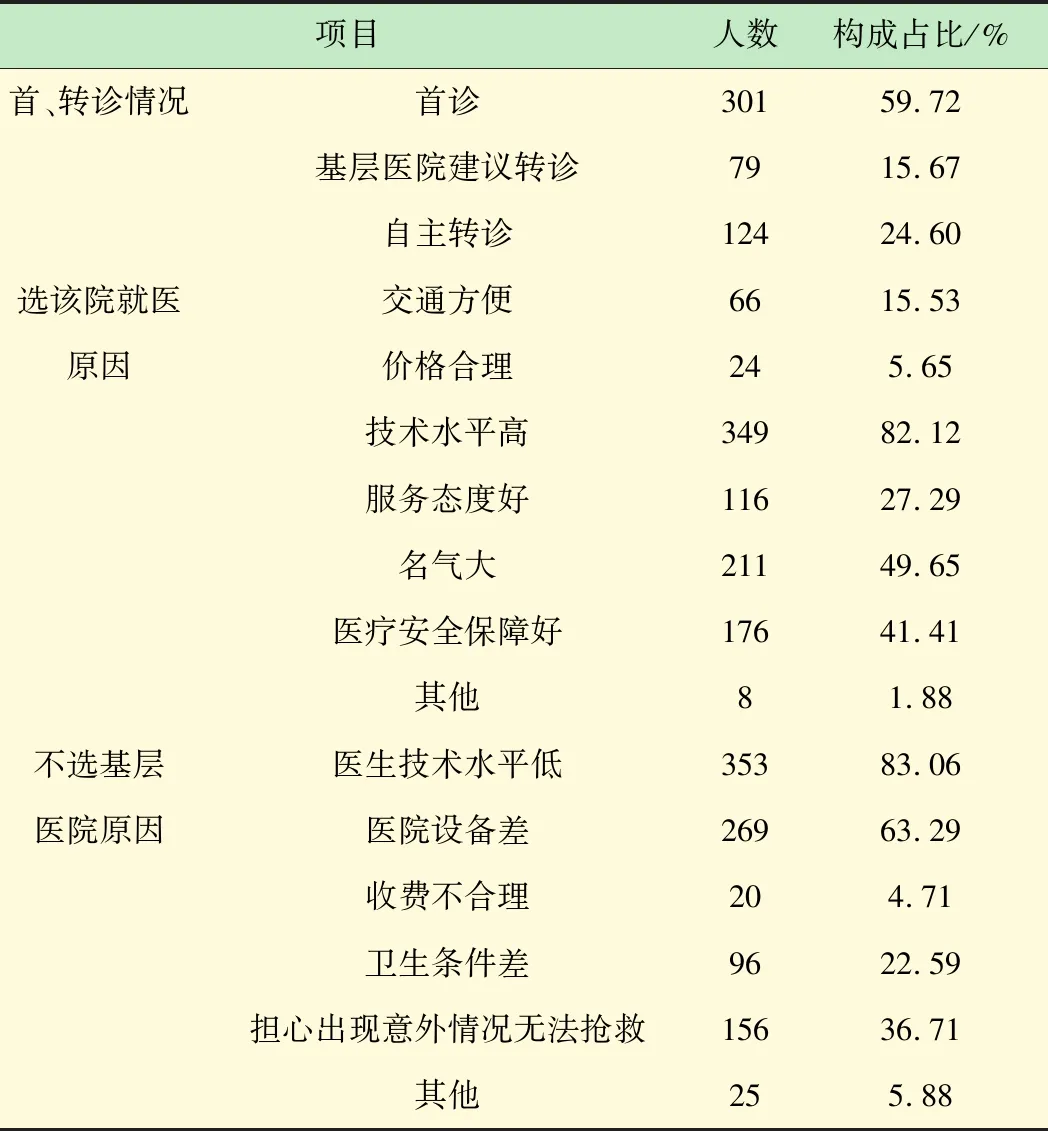
表1 就醫首、轉診狀況及醫院選擇原因
3.3 關于就醫醫院醫療水平的了解渠道
如表2所示,對就醫醫院醫療水平的了解渠道依次為:自身經驗(45.65%),親友、熟人介紹(40.00%),基層醫生推薦(9.65%),媒體宣傳(4.71%)。
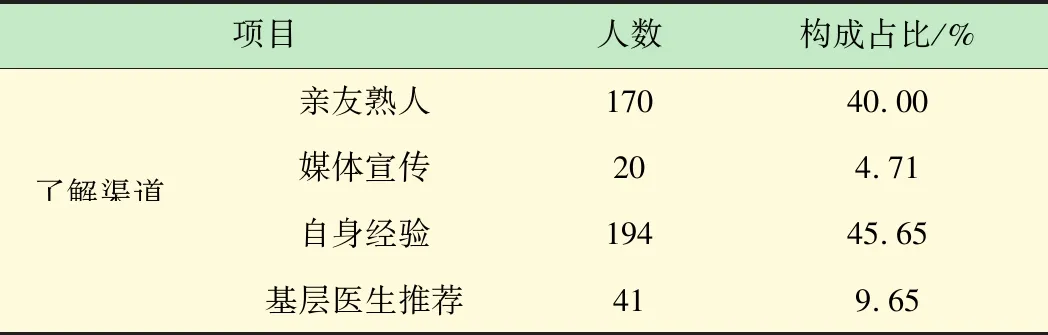
表2 關于就醫醫院醫療水平的了解渠道(n=425)
3.4 對分級診療制度的知曉狀況
如表3所示,對分級診療制度的知曉狀況為不知道(54.35%),略知道(29.88%),知道大概(14.12%),非常了解(1.65%)。
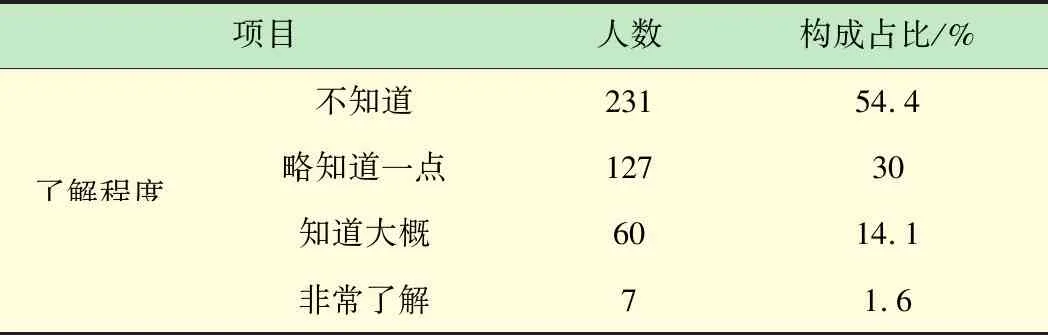
表3 關于分級診療制度的知曉情況(n=425)
4 討 論
調研結果顯示,在該三甲醫院就診的絕大部分病人(84.33%)未經基層醫院轉診或自主轉診,從而形成大醫院就診患者聚集現象。這是居民的越級診療行為,是形成到大醫院看病難、看病貴的重要原因[1]。那么,群眾“繞”過方便而便宜的基層醫療機構而涌向大醫院就醫,實際上反映了當前人民群眾對優質醫療服務的需求和優質醫療資源稀缺之間的矛盾。
綜合分析,擇醫行為的主要影響因素還是醫院的醫療技術水平,價格、交通、服務態度等方面的影響作用較小。由于當前我國采取的是較為寬松的分級診療制度,沒有硬性規定“基層首診”和取消大醫院門診,因此群眾擇醫空間較大,再加上不同級別醫療機構在服務項目上存在較多重合,從而造成大醫院和基層醫院之間實際上存在一定程度的競爭關系。盡管當前國家加大了對基層醫院的扶持力度,國家試圖通過發揮醫療服務價格和醫保報銷的經濟杠桿作用,引導患者合理有序流動[9],但是基層醫院在總體服務水平、醫療設施、學科覆蓋等方面都無法與大醫院相比,因此在激烈的市場競爭中只能處于劣勢[10]
群眾不選擇基層醫院就醫的主要原因是對基層醫療機構技術水平不信任。這其中既有現實因素:即初級醫療資源相比大醫院增長速度慢[11];全科醫生的培養質量低,以轉崗培訓為主,學歷和職稱普遍較低[12]。因而造成醫院等級差異決定醫療服務質量差異十分明顯,基層醫院醫的業務水平生往往也較低[13]。同時,也有著主觀認識因素:由于缺乏醫療服務質量第三方監管機構[14],當前群眾了解醫院醫療水平的渠道主要是個人經驗和親人熟人介紹,既不客觀、全面和準確,也不利于引導民眾改變對基層醫院的認知偏見。另一個重要原因是群眾不了解分級診療制度,這與王亞莉等[15]研究結論一致。調研顯示關于分級診療制度的知曉率,竟然有超過一半以上(54.4%)的人不知道,僅有約1.6%的人非常了解。這顯然不利于群眾分級診療自覺行為的形成,同時也容易造成群眾對分級診療制度產生認知偏見,可能只是簡單地將其理解為,花更多的錢意味著獲得更好的醫療服務,這也不利于分級診療制度的推行。
5 建議與結語
(1)通過“強基層、強醫生”的供給側改革,提高基層醫院的醫療技術水平,特別是提高以全科醫生為代表的基層醫務人員培養水平,使不同級別醫院的服務差異體現在分工上,而不是在質量上,從而吸引群眾到基層醫療機構就醫[11]。
(2)加強分級診療制度和相關保障機制建設,特別是要明確醫療機構層級功能定位[9],形成醫院間合理的分工合作與競爭關系,進一步,在同級醫院間引入適當的競爭機制,不同級醫院則是體現更多的分工合作關系。
(3)建立具有公信力的醫院服務質量信息監測和發布渠道,既能夠使群眾及時、準確地獲得醫療服務質量信息,從而培養理性就醫行為,同時也有利于督促醫院不斷提高服務質量,引入合理的競爭。
(4)加強分級診療制度的宣傳。除了可以采取傳統的電視、報紙、宣傳欄及專題講座等形式外,還可以運用微信、微博等現代媒體工具加大宣傳力度,通過宣傳使群眾能夠充分了解分級診療制度,并逐步形成新的就醫理念和習慣。

