非細菌性血栓性心內膜炎與卒中
非細菌性血栓性心內膜炎(nonbacterial thromboendocarditis,NBTE)是一種少見的臨床疾病,以心臟瓣膜上的贅生物形成為特征。贅生物由纖維蛋白和血小板聚集物組成,無炎癥和細菌,常與惡性腫瘤和高凝狀態有關,還與多種全身性疾病有關,如彌散性血管內凝血、風濕免疫性疾病等。目前的研究顯示NBTE患者卒中風險升高,通過對卒中病因的篩查,早期診斷NBTE和潛在的腫瘤非常重要。本文對NBTE相關卒中的研究現狀及進展進行綜述。
1 非細菌性血栓性心內膜炎相關卒中的臨床特點
NBTE的發生率為0.3%~9.3%[1]。Kizuku Kuramoto等[2]認為既往研究中NBTE的發生率較低,可能由于標本病理評價不足而低估了患病率。NBTE患者心臟瓣膜的贅生物大小不一,瓣膜根部幾乎沒有炎癥反應,贅生物質脆,容易脫落引起多器官栓塞。所有年齡段人群均有罹患NBTE的可能,特別是40~80歲人群,男女性患病率沒有差異[1-5]。NBTE的栓塞頻率可達50%~76%,栓塞的主要部位是中樞神經系統,但脾臟、腎臟、冠狀動脈也常受累[6-7]。有研究表明,與感染性心內膜炎(infective endocarditis,IE)患者的卒中發生率(19%)相比,NBTE患者卒中的發生率更高(33%)[8]。
NBTE缺乏特有的癥狀和體征,它的贅生物不會改變心臟瓣膜的形態,因此不會導致血流動力學障礙或出現心臟雜音。對于有不影響血流動力學的心臟瓣膜病,且無感染證據的栓塞性卒中患者,如超聲心動圖顯示有心臟贅生物,應懷疑NBTE。與IE相比,由于沒有潛在的炎癥,NBTE的心臟瓣膜贅生物非常脆弱易碎,導致栓塞發生率高,并可引起廣泛的梗死[9]。NBTE最常見的表現為全身多臟器和血管的栓塞,多為隱匿無癥狀的,約1/3的患者可發生腦栓塞,出現突發局灶或彌漫性神經功能缺損,約8%發生冠狀動脈栓塞,腦栓塞伴冠狀動脈栓塞是NBTE的典型癥狀[10]。
NBTE患者左心室瓣膜比右心室瓣膜更易受累,還能累及人工瓣膜。最常見的是主動脈瓣(46.1%)贅生物,其次是二尖瓣(40.6%),累及右側瓣膜較為少見[2,6,10-11]。在一項研究中,95%的NBTE患者左側心臟瓣膜受累,僅有極少數患者左右兩側瓣膜都受到影響[2]。
2 非細菌性血栓性心內膜炎臨床檢查特點
2.1 經食道超聲心動圖 NBTE的贅生物通常較小,直徑<1 cm,寬基底,形狀不規則。經食道超聲心動圖(transesophageal echocardiography,TEE)診斷NBTE的敏感性較高(90%),尤其對直徑<5 mm的贅生物有較高的敏感性。如臨床懷疑NBTE,應首選TEE檢查[9]。
2.2 實驗室檢查 NBTE患者的血常規和凝血功能檢查可能是正常的,但如果在惡性腫瘤的背景下,血常規和凝血功能異常則提示NBTE可能。此外,還需要進行血液細菌培養以排除感染原因。雖然抗生素治療或特殊微生物感染的IE患者血細菌培養也可以出現陰性結果,但聚合酶鏈反應可以快速、準確地檢測出血液和組織培養陰性的IE,與NBTE相區分[12-14]。
2.3 磁共振成像 目前,心臟MRI診斷心內膜炎的研究較少,已經發表的報道多用于評估NBTE患者心功能、瓣膜功能和形態特點。MRI上主動脈瓣和二尖瓣上的贅生物表現為低信號,與明亮、流動的血液形成對比[15]。以二尖瓣為例,真實穩態進動快速成像(true fast imaging with steadystate precession,TrueFISP)序列可以顯示二尖瓣前后瓣葉的贅生物,適合對心臟細小結構進行形態學檢查[16]。如心臟超聲提示瓣膜正常,但臨床又高度懷疑瓣膜異常可使用TrueFISP序列檢查,也可用于NBTE疑似病例的診斷。
MRI DWI成像可以在卒中癥狀出現后幾分鐘內顯示出缺血病灶,可以鑒別NBTE和IE引起的心源性卒中[17]。在一項對35例患者(27例IE,9例NBTE)的研究中,DWI檢查顯示NBTE與IE在卒中模式上存在明顯差異。DWI上顯示的以下4個病灶特點:單個梗死;同一動脈區域內多發性梗死;多發性小梗死,累及多個動脈區域;多發性大小不等的播散性梗死。NBTE患者的梗死更易為多發性大小不等的播散性梗死;而IE患者這4種類型的梗死均可出現。由于卒中模式的這種異質性,DWI成像可用于NBTE和IE相關性卒中的鑒別,這些差異可能是由于NBTE栓子中缺乏細胞成分,易碎而引起多種病變。
2.4 組織學 NBTE的瓣膜贅生物質地較脆,易碎,呈白色或褐色的團塊,通常位于瓣膜閉合處,從微小的病變到巨大的腫塊都有,體積差異較大。病理檢查顯示,NBTE由退化的血小板和纖維蛋白交織而成,形成一個嗜酸性團塊,含少許白細胞。在3項大樣本尸檢中發現,NBTE患者中直徑<3 mm的贅生物約占75%,多疣狀贅生物約占70%[3,18-19]。
既往NBTE的病理研究多是基于心臟瓣膜解剖的尸檢研究,NBTE顱內動脈血栓的組織學特征尚不清楚。Kyoungsub Kim等[20]報道一例以卒中起病后確診為NBTE的患者,患者出現卒中復發后行CTA檢查,顯示右側大腦中動脈近端閉塞,血管內血栓切除術后取出的血栓呈白色橡膠狀(圖1)。組織學檢查顯示,整個血栓區由細纖維蛋白絲交織的血小板組成,纖維蛋白沿血栓邊緣排列,中性粒細胞和紅細胞數量很少。這是首次報道NBTE顱內血栓的組織病理學特征,血栓與既往報道的NBTE心臟瓣膜贅生物相似,提示其源自二尖瓣或主動脈瓣贅生物。
2.5 其他檢查 近年來,氟代脫氧葡萄糖(fluorodeoxyglucose,FDG)PET/CT在鑒別NBTE和IE方面逐漸得到應用[21]。炎癥細胞在IE發病過程中起重要作用,瓣膜小葉上的炎癥細胞對FDG的攝取增加提示IE可能。由于FDG PET/CT具有較高的敏感性和特異性,有研究者建議將異常的FDG攝取納入診斷IE的主要標準[22]。FDG PET/CT除了可鑒別NBTE和IE的瓣膜不同贅生物外,還可以發現潛在的惡性腫瘤。
3 非細菌性血栓性心內膜炎相關卒中的鑒別
由于NBTE缺乏血液的標記物,其贅生物較小,質脆易碎,常常發生栓塞后在瓣膜上僅留有較難識別的小贅生物。另外,NBTE的贅生物不會導致血流動力學障礙,常缺乏IE特征性心臟雜音,超聲心動圖對NBTE的識別不如對IE敏感,因此NBTE的診斷比IE更困難。NBTE和IE相關性卒中治療完全不同,與NBTE相關的卒中一線治療是抗凝治療,而由于可能導致出血轉化,IE相關性卒中應避免抗凝治療。鑒于治療策略和結果的不同,區分NBTE和IE栓塞引起的卒中有重要的意義。
如上所述,影像學檢查可以區分NBTE和IE相關卒中的不同:NBTE多表現為病灶多發、分布廣泛、大小不等;IE病灶中單一、局限的病灶和多發、分布廣泛的病灶均可以出現。
NBTE患者的主動脈瓣和二尖瓣最易受累,贅生物常見于二尖瓣和三尖瓣的心房面及主動脈瓣和肺動脈瓣的心室面,多無瓣膜功能受損,贅生物通常較小,這些特點都可作為超聲心動圖鑒別兩者的依據,但臨床上,超聲心動圖鑒別NBTE和IE比較困難。
另外,FDG PET/CT和病理學、細菌學檢查等也可輔助區分NBTE和IE。
4 非細菌性血栓性心內膜炎相關卒中的治療
目前,NBTE的治療比較困難,其中治療原發病尤為重要。對于合并晚期腫瘤的患者,手術通常不能改善預后,也不能預防復卒中復發。對于早期的腫瘤患者,要糾正凝血功能障礙。如無禁忌,需要使用肝素抗凝,盡管目前尚無前瞻性隨機研究支持這一策略[24]。目前還不清楚新型抗凝劑如Xa因子抑制劑、直接凝血酶抑制劑等新型抗凝劑是否有效。尚無對這類患者進行血栓預防的風險及獲益比進行大規模的隨機對照研究。預防的開始時機、最佳劑量、療程和適宜的腫瘤類型仍需進一步明確。
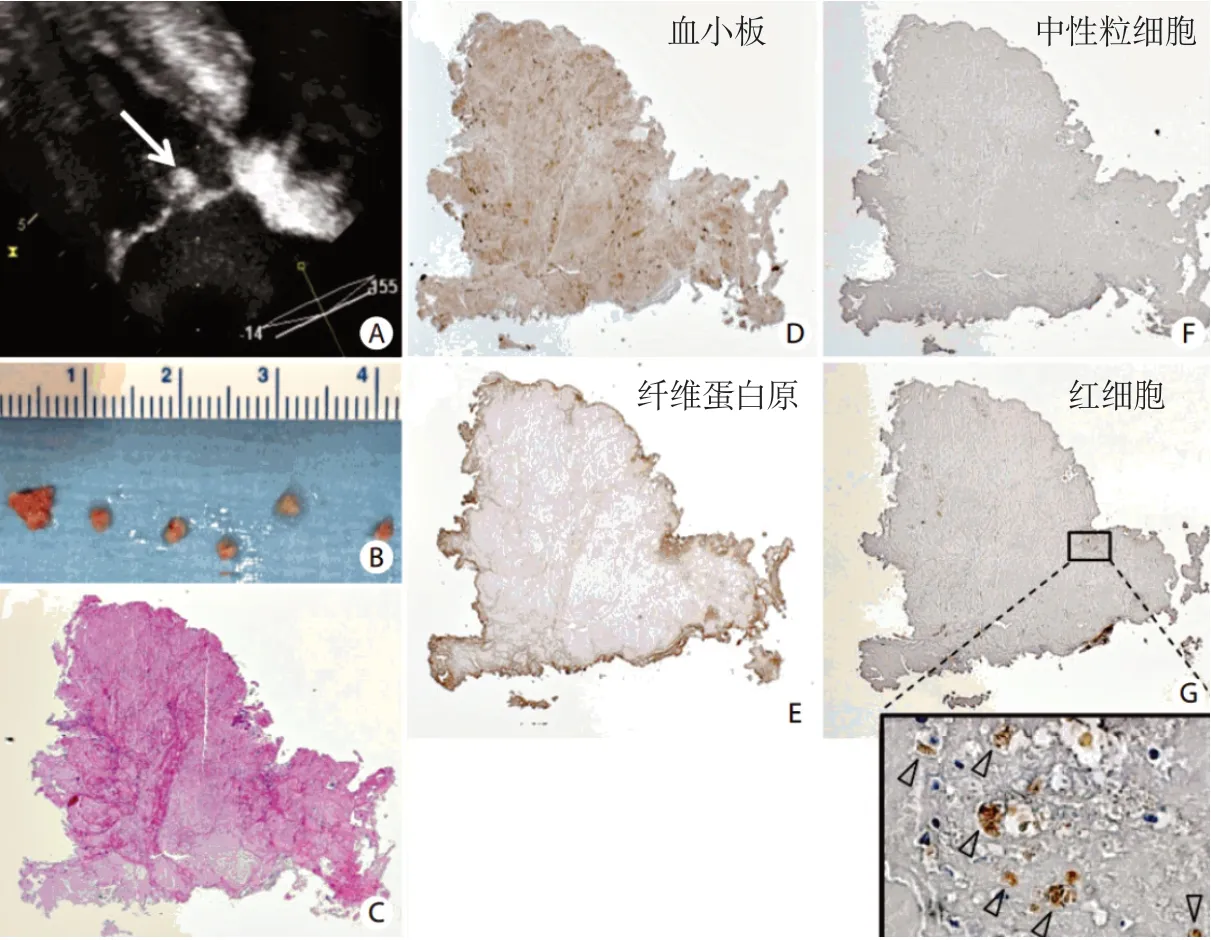
圖1 非細菌性血栓性心內膜炎的超聲和病理學表現
對于NBTE相關卒中患者,建議給予充分劑量靜脈普通肝素或皮下低分子量肝素治療。目前,其他藥物治療的依據不足,研究顯示,單獨使用華法林的患者復發性血栓形成事件風險較高,惡性腫瘤相關NBTE患者使用維生素K拮抗劑進行單藥治療的方法由于證據不足也未獲推薦[24]。
手術治療需要根據患者的臨床表現進行個體化選擇。目前還沒有針對NBTE患者的手術干預指南。由于NBTE復發率高,除非患者有嚴重的瓣膜功能障礙、失代償性心力衰竭、復發性栓塞事件或抗凝治療禁忌證,否則瓣膜手術是不必要的[25-27]。對于血流動力學穩定的患者,應盡可能避免手術干預。
總之,NBTE相關卒中多表現為大小不等彌漫性分布的腦梗死,在這種情況下,應該系統地對患者進行NBTE的檢查,TEE是檢測NBTE有效的診斷工具。一旦診斷出NBTE,就要進行潛在的惡性腫瘤的篩查。早期識別、診斷和治療,有助于降低發病率和死亡率。治療包括治療基礎疾病和抗凝治療。抗凝治療對于避免進一步栓塞和永久性神經功能障礙至關重要。手術僅限于高選擇性病例。今后還需要更多中心、更大規模的研究對NBTE進行臨床、放射學和生物學評估,識別出NBTE的高危患者,篩選出特定的生物標志物及確定最佳的治療方法。
【點睛】細菌性血栓性心內膜炎雖然發病率很低,但其卒中風險較高,且可能導致全身多器官栓塞,本文對其相關性卒中的臨床特點和治療進行了總結。

