探析發展基層醫療機構責任保險的路徑與策略
辜佳琪 夏瑾慧 廣東金融學院

近年來,國家不斷深化醫療衛生體制改革,其中醫療責任風險的防范與醫患關系的和諧是改革當中的重要議題。醫療責任保險在一定程度上轉嫁了醫療機構的醫療責任風險,有效化解了緊張的醫患糾紛,促進了醫患關系的和諧,是國家深化醫療改革的重要舉措。隨著分級診療政策的步步推進,醫療資源逐步向基層下沉,基層醫療機構數量也隨之快速增加。但是基層醫療機構診療水平與條件有限、處置突發事件與應急搶救能力不足、無證人員非法行醫等現象普遍出現,基層醫療機構面臨的醫療責任風險越來越突出。保險作為風險分散的工具,在轉嫁基層醫療機構責任風險上應發揮更重要的作用。因此,本文建議,在提高基層醫療機構執業人員醫療水平、搭建決策支持系統、借力互聯網以及財政補貼等方面加大建設與完善力度,為構建和諧醫患關系保駕護航。
一、引言
1989年,中國人民保險公司廣西支公司最先開辦醫療責任保險。此時的醫療責任保險市場尚處于空白期,還在不斷地探索1999年,云南省以行業共濟形式開展了醫療責任保險工作,開啟了全國醫療執業責任保險的新時代。從云南省醫療責任保險試點情況可見,該項目的實施在一定程度上協助政府履行社會管理的職能,在規范和妥善處理醫療糾紛、構建和諧醫患關系、維護社會穩定等方面都發揮了積極的作用,并且為醫療責任保險在全國范圍內的推廣提供了寶貴經驗。2018年,國務院辦公廳將醫療責任保險的發展部署為醫改重點工作,對推動醫療責任保險的發展提出了規范性的要求。雖然基層醫療機構的數量增速呈上升趨勢,基層醫療機構的醫患風險也層出不窮,但是基層醫療機構的風險意識仍然不夠,往往選擇自留風險,從而導致基層醫療機構成為醫療責任風險高發的重災區。因此,探索與解決基層醫患糾紛、構建和諧醫患關系的研究具有十分重要的理論與現實意義。
醫療責任保險是指投保醫療機構和醫務人員在保險期限內因醫療責任產生經濟賠償或法律費用時,保險公司將依照事先約定承擔賠償責任。郭超群(2015)反思我國醫療責任保險制度,認為存在以下不足:思想認識滯后、規則體系混亂、強制效力缺乏、操作過程僵化以及智力支持不足;認為應當借鑒美國、英國、德國和日本的制度,并提出完善我國醫療責任保險制度的若干建議:首先該制度應當是強制性且非營利性的,其次應明確投保主體、完善理賠程序、健全配套機構以及界定理賠范圍,最后應當細化規則。衛歡(2017)指出,醫療責任保險發展需創新保險公司的組織形式、明確醫療責任保險的主體、統一醫療責任保險的承保方式、規范醫療責任保險的保險責任及免責事項等。而李家鑫和楊靜(2016)肯定了醫療責任保險在解決醫患糾紛中發揮著必不可少的作用,他們認為,醫療責任保險符合當前社會的需要和需求,而且是第三方調解制度的支撐,并且對醫療機構產生保護作用。由以上學者的觀點可見,雖然醫療責任保險發展迅猛且成效不錯,但是還存在可完善和改革提升之處。
基層醫療機構醫療責任保險(以下簡稱“基層醫療責任保險”),是指當投保基層醫療機構和醫務人員在保險期或者追訴期內因醫療過錯責任依法應承擔經濟賠償或法律費用時,保險公司將依照合同約定承擔賠償責任的保險。關于基層醫療責任保險的研究,張曉利(2017)提出“小型機構或成醫療責任保險的突破口”的觀點,其通過走訪小型醫療機構,剖析了醫療責任保險在這些機構中并不“流行”的原因,即小型醫療機構認為自留風險的成本會低于購買保險的成本,風險防范意識不強;并且提出了需要通過大力發展醫療責任保險來分散小型機構的醫療責任風險,加強醫療機構的風險管理力度。廣東省家庭醫生協會會長張壽生(2018)認為,基層醫療責任保險加上保險科技是解決基層醫患糾紛的關鍵,提及廣東省推出的基層醫療責任保險中的全科信息系統,一方面可以提高基層醫生的診療能力、規范醫務人員的診療行為,從而降低醫療事故的發生率;另一方面,利用該系統可以讓醫生的歷史診療行為可追溯,為保險公司厘清醫療責任提供可靠依據。何雪華和楊清然(2017)認為,廣東省推出的個人診所醫療責任保險,無疑為醫生多點執業裝上了“助推器”,讓醫務人員再也不用擔心到社區執業會因醫療事故而承擔巨額賠款,保障醫務人員的權益。
綜上所述,學者們在醫療責任保險發展方面的研究取得了一定的共識與成就,而基層醫療責任保險正處于起步探索階段。對基層醫療責任保險的深入研究與試點推廣將有利于轉嫁基層醫療機構的醫療責任風險,分散廣大基層醫療機構的執業風險,穩定機構運營,維護患方的合法權益,科學有效地推動和諧醫患關系的構建以及幸福中國的實現。
二、基層醫療責任保險發展的背景分析
基層醫療衛生機構是指社區衛生服務中心和站點、鄉鎮衛生院和村衛生室(來源于《基層醫療衛生信息系統功能規范》)。而江泰保險經紀股份有限公司(以下簡稱“江泰經紀”)主推的基層醫療責任保險中關于基層醫療機構的劃分,是從保險行業基于醫療風險以及承保費率的差異來劃分的,即指沒有床位且沒有開展手術業務的個體診所、衛生站(室)、門診部等。從1989年至今,醫療責任保險已經存在了30年,其在解決醫患糾紛、分散醫療機構責任風險以及構建和諧醫患關系方面都發揮了巨大的作用。但是近年來,大多數基層醫療機構沒有醫療責任保險的保障,對醫療責任風險僅采取風險自留的現象愈來愈受到大眾的關注。為了構建全方位、多層次、寬領域的醫療衛生保障體系,需要在推廣醫療責任保險的基礎上發展基層醫療責任保險,分散基層醫療機構的責任風險。
(一)國家政策支持基層醫療責任保險發展
近年來,國家以及廣東省出臺了一系列關于加強醫療責任保險工作的政策,旨在進一步完善醫療責任保險制度,推動基層醫療責任保險的發展。2014年,原國家衛生計生委、司法部、財政部、原中國保監會、國家中醫藥管理局五部委下發了《關于加強醫療責任保險工作的意見》(國衛發〔2014年〕42號),提出要發揮以醫療責任保險為主要形式的醫療風險分擔機制在醫療糾紛化解、醫療風險管理等方面的作用,通過明確賠付范圍以及規范理賠流程等方式,創新醫療責任保險理賠機制,進一步健全醫療責任保險制度,提高醫療責任保險參保率和醫療責任保險服務水平,更好地化解醫療糾紛。2016年,國務院辦公廳發布《國務院關于印發“十三五”深化醫藥衛生體制改革規劃的通知》,強調了重視基層醫療機構的作用是化解醫患糾紛以及構建和諧醫患關系的重要一步,若要走好這一步,還需各地加強對基層醫療機構的扶助工作,為機構的發展排憂解難。2016年,根據廣東省人民政府辦公廳發布的《廣東省人民政府辦公廳關于印發廣東省加快推進分級診療制度建設實施方案的通知》要求,廣東省需要加快分級診療制度與基礎公共衛生的建設,解決民生問題,積極響應國家實現幸福中國的號召。2018年,國家衛生健康委員會發布《關于堅持以人民健康為中心推動醫療服務高質量發展的意見》,再次強調,鼓勵醫療機構根據醫務人員承擔的醫療服務風險,購買醫療責任保險。2018年,由國務院發布的《醫療糾紛預防和處理條例》正式實施,其中強調了政府在處理醫患糾紛中的必要性,政府應當加強對醫療糾紛預防和處理工作的領導、協調,并且將醫療糾紛納入社會治安綜合治理體系,積極構建和諧醫患關系。2018年,廣東省衛生計生委在廣東省基層衛生工作會議上提出,應當盡快落實基層衛生機構體制機制改革的重要部署。可見,發展好基層醫療責任保險,響應國家以及廣東省政府的號召,也是構建和諧醫患關系、努力建設衛生強省和健康廣東的加速器。
(二)基層醫療機構數量多、個體風險較高
近年來,基層醫療蓬勃發展,基層醫療機構數量逐年增長,醫療責任風險也隨之逐漸暴露,對于醫療責任保險的投保需求逐漸高漲,基層醫療責任保險可預期的市場發展空間巨大。以廣東省為例,根據《2017年廣東省醫療衛生資源和醫療服務情況簡報》稱,截至2017年底,廣東省基層醫療衛生機構共47071個。基層醫療機構中,衛生院1202個,社區衛生服務機構2543個,門診部(所)16867個,村衛生室26459個。與上年相比,基層醫療機構增加1038個,其中門診部(所)增加1487個,村衛生室減少427個,社區衛生服務機構減少23個。同時,基層醫療機構數量多、規模體量大,容易形成保險的“大數法則”,使得保險產品的費率厘定更具科學性。
基層醫療機構風險高、風險承受力差,迫切需要醫療責任保險保障。醫療行業本身屬于高風險行業,而基層醫療機構由于診療水平有限、檢查設備落后甚至沒有必要的醫療設備、病情診療過程簡單、診療記錄不完善、醫療意外難以預見與緊急處理,極易引發基層醫療機構執業責任風險。目前,廣東省基層醫療責任保險覆蓋面仍然不高,基層醫療機構大多屬于個體經營,自負盈虧,因此當發生醫療糾紛時,缺乏保險轉嫁,經濟賠償一般只能由醫生個人承擔。面對高額的經濟賠償,基層醫療機構常常表現為償付能力弱、風險承受力差。在發生涉及死亡或重大傷殘的糾紛時,基層醫療機構往往出現無法償付甚至是停業跑路的情形,導致醫患雙雙“返貧”的局面。再者,基層醫療機構有別于公立醫院,缺乏專門的糾紛處理部門及財政為賠償兜底的機制,難以承受醫療糾紛的壓力,或輕易妥協或逃避處理,容易造成惡劣的社會影響。如此不利于多層次多樣化醫療服務體系的建設,一定程度上也不利于公眾對于行使審批職權的衛生行政管理部門的信任,進而影響當地醫療衛生事業的穩定、和諧。
(三)賠償標準逐年遞增
隨著城鄉一體化的逐步推進和人身損害賠償標準的逐年遞增,發生醫療糾紛后基層醫療機構的賠付壓力也在逐年提高從近年廣東省高級人民法院頒布的《廣東省人身損害賠償計算標準》中可以得出,在假設損害后果為患者死亡、基層醫療機構負全部責任的情況下,僅考慮死亡賠償金這一個賠償項目,即呈現明顯的逐年遞增的趨勢死亡賠償金(農村標準或者城鎮標準)的計算公式為“死亡賠償金=事故責任人所在地上一年度人均收入×20年”。在負全責的情況下,按農村標準來計算近三年的死亡賠償金,該賠償金額2016年為26.72萬元,2017年為29.02萬元,到2018年是31.56萬元;若按一般城鎮地區標準來計算近三年的死亡賠償金,則2016年為69.51萬元,2017年為75.67萬元,2018年達81.95萬元。由此可見,逐年遞增的賠付標準加大了基層醫療機構的賠付壓力,提高了基層醫療機構的隱性經營成本,不利于長期穩定的經營。因此,通過基層醫療責任保險來轉嫁基層醫療機構執業責任風險,是化解醫療糾紛非常必要且急迫的長效機制。
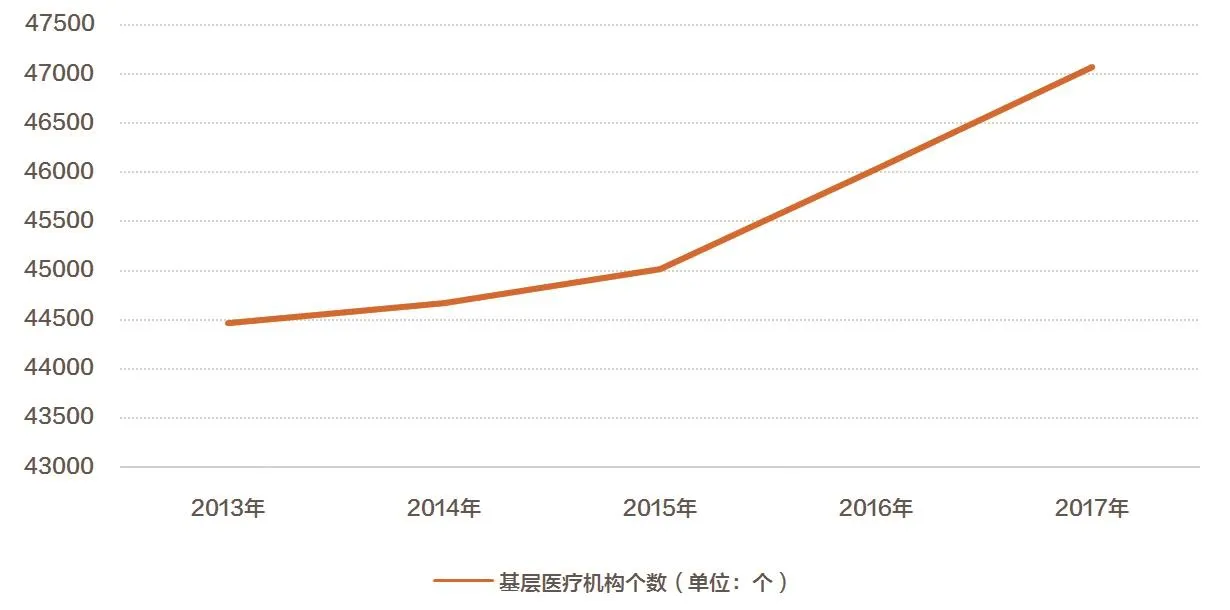
?圖1 2013—2017年廣東省基層醫療衛生機構數量
(四)基層醫療責任保險市場前景明朗
雖然基層醫療機構投保基層醫療責任保險的比率較低,但從醫療責任保險市場的總體容量來看,基層醫療責任保險仍是個急待開發的領域。因此,保險公司需要集中精力加快基層醫療責任保險的推廣與試點工作,積極推進基層醫療機構的參保協調工作,從而更好更快地搶占細分醫療責任保險市場,進而形成醫療責任保險的二次開發,完善醫療責任保險的全方位保障體系。
三、基層醫療責任保險的主要運作模式——以廣東省為例
目前,廣東省市場上基層醫療責任保險的主要運作模式有兩種。一種是由中國人民財產保險股份有限公司(以下簡稱“人保財險”)開展的人保財險模式,另一種是江泰經紀模式。這兩種模式各有其亮點,也有其不足之處。若要更好地推廣基層醫療責任保險,則需要研究這兩種運作模式,對比其優勢與劣勢,探索發展基層醫療責任保險最合適的路徑。
(一)人保財險模式
人保財險模式是由廣東省家庭醫生協會與人保財險共同推出的面向小醫院、個人診所等基層醫療機構的醫療責任保險,保障范圍涵蓋醫療責任、法律費用、精神損害賠償責任等,還附加了醫務人員遭受傷害責任、醫療機構場所責任、外請醫務人員醫療責任等保險條款,年保費為2500元/間、500元/人。
1.模式優勢
一方面,人保財險的服務網點廣布,便于向基層醫療機構普及基層醫療責任保險,投保便利。人保財險還在理賠流程中加入了人民調解機制,大大提高了理賠的效率,切實維護患者利益,及時賠付保險金。
另一方面,人保財險運用互聯網技術以及保險科技來解決傳統保險的痛點,提高保險服務質量,增強基層醫療機構的風險防范意識。人保財險與廣東省家庭醫生協會跨界合作,共同引進全科信息系統。據介紹,全科信息系統是一套面向基層醫療機構(個體診所、鄉鎮衛生院、村衛生站和城市社區衛生服務中心/站)和醫學院校在校學生的綜合應用系統,包括臨床實踐與全科能力培訓兩大板塊,便于醫務人員的理論學習以及臨床實踐。該系統的運用可大大提高診療水平、規范診療行為并且使診療行為可追溯。人保財險還通過使用Quality and Outcomes Framework系統(初級醫療質量改進和考核激勵機制,簡稱“QOF”)來解決激勵機制不足的問題,使基層醫療機構重視自身機構風險管理工作。此外,人保財險考慮到基層醫療機構與醫務人員的發展前景,特別提供附加的增值服務——中成藥推薦系統,該系統可以提高醫務人員的診療水平與速度,減少醫療事故的發生。
2.模式存在的不足
科技創新需待時間檢驗,全新的系統推廣及使用需要一段時間的緩沖。由于基層醫療機構的醫務人員一般都有自身的執業習慣,要求醫務人員使用電子系統來執業,也許短時間會對部分醫務人員的正常執業造成一定的影響。而且緩沖期的長短需要看基層醫療機構的接受程度以及保險公司和有關部門的推廣力度,具有不確定性。而基層醫療機構能否接受這種全新的模式,即“互聯網+醫療+保險”的模式,還需要一段時間的觀察。
一般情況下,基層醫療機構較少關注互聯網以及保險方面的內容。而由于近年來保險科技的興起,使得過去許多傳統保險的痛點被逐一解決,因此,若基層醫療機構能接受該種模式,必然會大大降低機構的醫療責任風險。但如何讓基層醫療機構更快更好更多地接受這種模式,暫時沒有合適的方法。再者,全科信息系統的使用只是解決了診療全過程的記錄問題以及用藥建議問題,在解決醫患糾紛的層面上效果并不顯著,醫療糾紛的處理難題仍需要由專業人員處理。
(二)江泰經紀模式
江泰經紀模式是面對基層醫療的重點扶貧項目,按照不同的需求分了4個投保檔次,每年保費最低可至2200元/間,保障額度則高達100萬元,以最大的保障為基層醫療機構保駕護航。參保方式多樣靈活,可以根據基層醫療機構的實際情況選擇。并且,江泰經紀擁有一支較為成熟且分布廣泛的調解隊伍——廣東和諧醫患糾紛人民調解委員會(簡稱“醫調委”)及其分支機構,能夠有效且快速地調解大部分醫患糾紛,保障醫患雙方的合法權益。
1.模式優勢
首先,江泰經紀采用不記名投保的方式,只登記醫護人員的數量,不具體登記姓名。這充分考慮到了基層醫療機構醫務人員流動性大和醫務人員多點執業的特點,降低了基層醫療機構醫務人員的職業風險,充分保障醫務人員的合法權益。
其次,江泰經紀采取調賠結合機制,即通過保險經紀人協調醫患矛盾、成立第三方醫調委來化解醫患糾紛,并且調解的結果可作為保險賠償的依據。若調解不成功,則可以通過無縫對接司法訴訟案件來解決醫患糾紛。并且由此發生的法律費用在保險可賠償的范圍內,醫患雙方均無需承擔。若發生司法訴訟案件,該案件將由江泰經紀公司協助指派專業律師代理,保險公司、基層醫療機構與律師簽訂三方代理合同,并約定律師費用由保險公司先行支付。
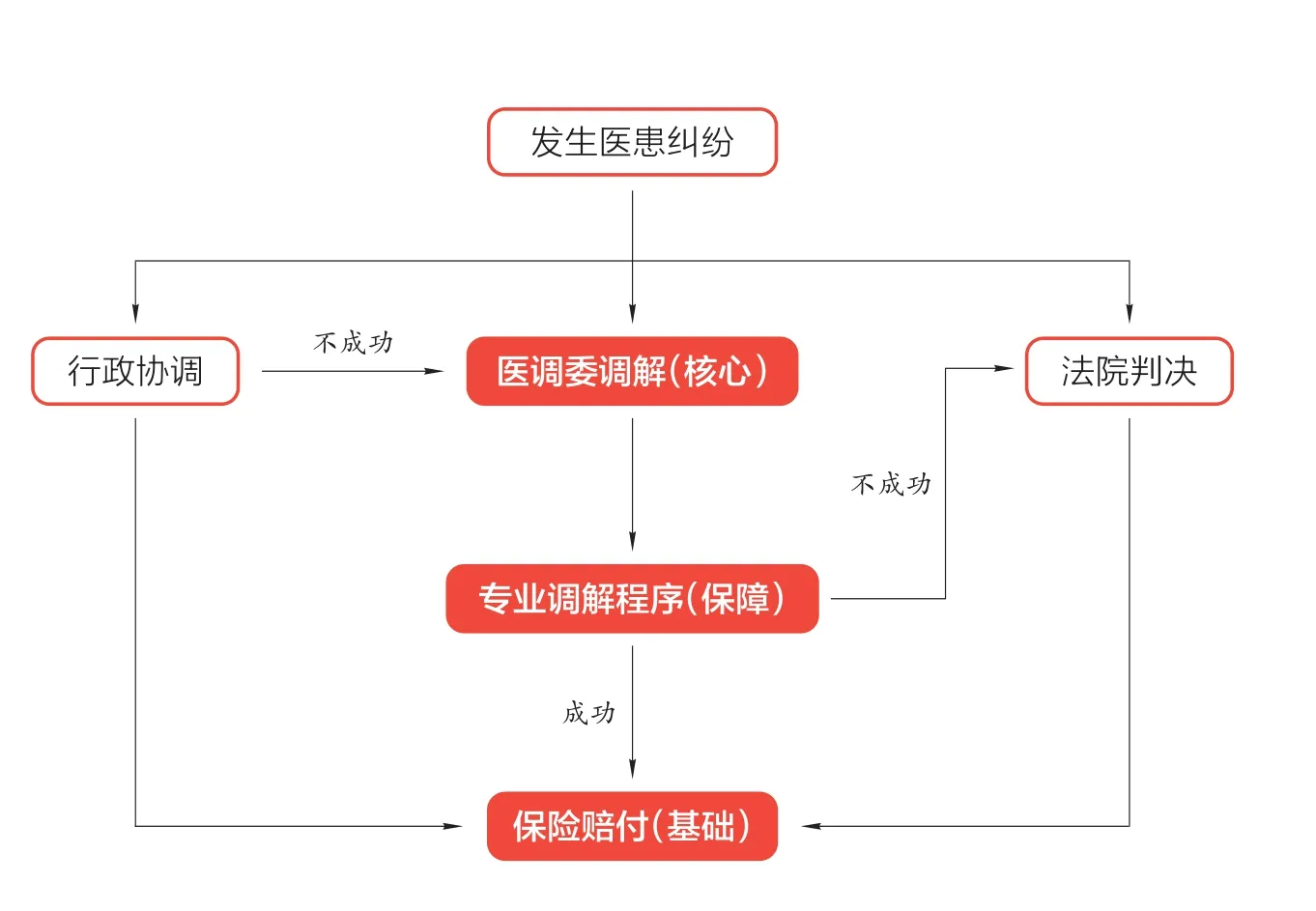
?圖2 醫患糾紛處理與保險理賠流程圖
再則,江泰經紀通過優化補償機制來提供多元化保障,拓展公平補償原則,為醫療意外買單,與《侵權責任法》第二十四條的立法原則契合;提供醫療責任風險之外的保障,附加人身損害和財產損失保障,充分保障基層醫療機構的醫務人員的人身損害以及被保險人的財產損失。
2.模式存在的不足
風險分擔機制欠完善,缺乏配套的其他保險產品。國家鼓勵推行醫療風險共擔機制,即鼓勵患者購買手術意外險,鼓勵醫師購買醫師執業責任保險,形成醫院、醫師和患者三方共擔醫療風險的機制。但廣東市場的保險產品目前仍以醫療責任保險為主,手術意外保險與醫師責任保險市場推廣工作仍未形成規模,再加上市場營銷與服務成本逐年提高,基于基層醫療機構數量多、地點分散的特點,且未能實現線上投保的情形下,基層醫療責任保險單價低,營銷服務成本高。要滿足基層醫療機構進行調解服務需求,必須要在每個縣區都覆蓋調解機構和人員,前期需投入高昂的成本,運營推廣壓力大。
四、基層醫療責任保險運作中存在的困境
基層醫療責任保險的推廣以及運行不僅需要政府、保險公司的努力,還需要醫療機構的積極配合。但是從目前市場推行的效果來看,基層醫療責任保險在運作中存在種種問題,比如政府鼓勵政策不夠、保險公司推廣力度不足以及醫療機構對自身風險不重視等。因此,需要不斷調整險種的運作模式,以適應市場的發展。
(一)供給方與需求方積極性都不高
目前,基層醫療責任保險在市場推行中反響冷清,多數基層醫療機構仍持觀望態度。基層醫療責任保險的參保率低,還未形成保費規模。保險公司運用精算技術后,評估該項目難以盈利,屬于公司核保部門不鼓勵承保的險種,嚴重打擊了業務部門的展業積極性。因此,保險公司往往會采取提高保險費率、嚴控承保條件、提高理賠門檻等措施控制項目風險,以穩定自身經營,從而導致市場供給不足。
從短期來看,基層醫療機構采取風險自留的方式比投保基層醫療責任保險的方式更能節省經濟成本。但是從長期看,基層醫療機構發生醫療糾紛會消耗更多時間成本以及經濟成本。再加上基層醫療機構對基層醫療責任保險認識的局限性,導致基層醫療機構參保基層醫療責任保險積極性較低。
(二)擅自超診療范圍執業
基層醫療機構醫療機構只能在核準登記的診療科目里開展診療活動,不能超出醫療機構執業許可證及醫師執業證登記的范圍但由于基層醫療機構缺乏相關專業的人才缺乏全科醫生,而基層醫療機構為追逐經濟利益,經常出現擅自超診療范圍開展診療活動的情形,比如內科診所看兒科病、婦科病。跨科、跨范圍執業不僅嚴重違反了《中華人民共和國執業醫師法》,也增加了該醫療機構的醫療損害風險,更加容易發生醫療糾紛。由此導致的醫療糾紛賠償,屬于保險公司明確列明的除外責任情形,不予賠償。
(三)家族式經營涉非法行醫
基層醫療機構仍大量存在家族式經營的模式,比如夫妻檔、父子檔、親戚檔等。即家庭成員中有考取執業醫師證的申請個體行醫,注冊個體診所;家庭中的其他人員做一些醫療輔助性的工作,譬如協助打針、輸液、拿藥等。而這些醫療輔助工作依法也應由符合資質的護士、藥劑師等醫務人員協助,而參與醫療輔助工作的其他家庭人員往往并沒有取得相關醫療資質。非法行醫的安全隱患巨大,是基層人民健康生活的隱形炸彈。再加上基層醫療機構數量龐大,且機構分布較為分散,衛生行政部門也難以進行實時監管一旦發生醫療糾紛,后果不堪設想。
(四)診療水平與條件有限
基層醫療機構尤其是村級衛生站(診所)診療水平有限,醫療設備簡陋,甚至沒有必要的醫療檢查設備,檢查過程過于簡單,診療記錄不規范、不完善。相比于醫院的專業儀器以及規范的就診流程,基層醫療機構容易發生漏診誤診的現象,這也是基層醫療機構執業責任風險高發的主要原因。在十八項醫療核心制度當中,首診負責制是排在第一位的,而分級診療制度要求基層醫療機構承擔基層首診任務。除“急重疑難”病癥外,患者也是首選到基層醫療機構診療。一旦出現漏診誤診的風險,按照首診將追溯至基層醫療機構。
(五)處置突發事件與應急搶救能力不足
由于基層醫療機構的設備以及技術有限,醫務人員往往缺乏急救應急處理經驗。對于突發的疾病,比如突發心梗、輸液過敏等,如果不能及時有效地處理,可能導致嚴重的醫療損害事故。若基層醫療機構選擇將需要急救的病人轉至大型醫療機構進行就診,往往會因為花費轉院就診的時間而錯過搶救治療的最佳時機,進而產生醫患糾紛,影響基層醫療機構的聲譽以及正常運營,甚至面臨機構倒閉的風險。
五、對發展我國基層醫療責任保險的對策建議
在充分認識到基層醫療責任保險發展過程中存在的問題之后,需要進一步對該發展模式進行調整,為構建和諧醫患關系、建設健康廣東提出有建設性和可行性的對策建議。
(一)使用臨床決策支持系統
隨著科學技術的發展,“互聯網+醫療+保險”模式愈來愈顯現其優勢。近年來,廣東省多個地區試點推廣臨床決策支持系統,目的在于規范跨科跨范圍執業醫師的行為,提高診療水平,減少醫療糾紛,還可以有效地監控基層醫療機構的執業規范。但推廣和使用該系統需要一段時間的適應期,一方面相對應的保費需要有所調整,另一方面基層醫療機構需要學習相關的知識來使用該系統。
(二)考核基層醫療機構參保率
一項普惠民生的措施,往往需要政府充分發揮其引導作用。一方面,可以參考美國醫療責任保險制度的改革與發展,在我國可以實行“參保執業”的措施,即基層醫療機構營業的前提是投保基層醫療責任保險;另一方面,通過基層醫療責任保險積累基層醫療風險大數據,形成地區的動態風險監控系統,將其作為衛生監管部門風險管理的抓手,便于衛生監管部門對于那些不合格的基層醫療機構采取風險管控措施。
(三)利用信息技術創新提高診療水平
互聯網技術的快速發展解決了許多傳統保險的痛點,比如信息的共享、流程的精簡等。因此,推廣類似全科信息系統的使用,可以提高基層醫務人員的執業水平。并且,政府應當承擔起基層醫療機構使用該系統的費用,以此來減輕機構的經濟壓力,而且應當主動承擔起推廣該系統的責任,比如通過分批次集中基層醫務人員進行培訓上崗、定期考核等,通過循序漸進的方式將該系統滲透到基層。信息化的系統使得基層醫療機構的診療行為可以保存記錄,是后續醫療責任認定與保險理賠的重要依據。
另外,利用近年來的快速發展的區塊鏈技術,可以將加密技術運用到電子病歷上來。在充分保障患者信息安全的基礎上,提高基層醫療機構的執業水平和保險公司的理賠速度,增加患方對醫療機構以及保險公司的信任。
(四)給予財政補貼等激勵機制
基層醫療機構大多工作條件艱苦,很多仍是傳統的“打針輸液”經營模式,機構經濟效益及醫師職業生涯發展存在很大的不確定性。因此,若要求基層醫療機構參保基層醫療責任保險、醫務人員持證上崗、學習運用互聯網系統等,需要政府相關部門的長期引導與激勵。比如考慮對符合條件的基層醫療機構,準予納入醫保結算系統;對于完成公共衛生服務的,納入財政補貼的對象;提高對基層醫師的補貼,促進基層專科醫生轉為全科醫生的培訓,增加基層醫師的執業范圍。
(五)采用浮動費率的杠桿機制
保險費率是影響基層醫療責任保險的推廣的重要因素。基層醫療機構覺得保險費率不具有吸引力,會采取風險自留的消極舉措而不會參保基層醫療責任保險。因此,保險公司應當科學設定保險費率,吸引基層醫療機構參保。比如,給予首次投保的基層醫療機構一定的保費優惠;并且參考第三次車險費率改革,采用費率浮動杠桿機制,對于醫療事故發生率低的醫療機構給予一定的保費優惠,而對于經常出險的醫療機構采取增加保費或者降低保額的措施,以此來敦促基層醫療機構重視自身的風險管理工作,達到減少醫療事故的目的。
((六))加強基層醫療風險防范
加強對基層醫療機構醫療風險的防范。比如多舉辦一些由衛生部門組織,基層醫調委協辦,醫學專家、法律專家共同參與的醫療風險防范培訓講座;通過宣傳普法、案例研討、線上交流等方式,并且結合《醫療糾紛預防與處理條例》的學習,提高基層醫療機構對醫療風險的認知水平,使其注意對醫療風險進行規避以及醫療糾紛發生后能依法處理,等等。

