快速康復外科理念在婦科老年惡性腫瘤病人圍術期的應用
趙玉梅,張月明
隨著世界人口老齡化,老年病人數量不斷增多。老年人由于生理機能逐漸衰退,器官功能發生退行性改變,身體抵抗力與免疫力下降,對手術耐受力較差,加上惡性腫瘤手術范圍大,對病人創傷大,術后容易出現并發癥。此外,手術創傷所致疼痛、禁食和大量補液,也會加重病人應激反應,影響其術后康復。為了有效減少病人術后應激反應和并發癥,使病人盡快康復,從2016年12月起,我科將快速康復外科理念應用于老年惡性腫瘤手術病人中,取得了明顯的臨床效果,現報道如下。
1 對象與方法
1.1 研究對象
選取2016年1月—2017年11月我科收治的老年惡性腫瘤病人作為研究對象。納入標準:①年齡>60歲的婦科惡性腫瘤病人;②接受開腹手術;③已知情同意。排除標準:①存在心、肺、肝、腎功能問題;②存在胃腸器質及功能性疾患。將2016年1月—2016年11月收治的76例老年惡性腫瘤病人作為對照組,將2016年12月—2017年11月收治的80例老年惡性腫瘤病人作為試驗組。對照組:子宮頸癌病人45例,卵巢癌病人10例,子宮內膜癌病人21例;年齡60~79(67.01±3.83)歲。 試驗組:子宮頸癌病人42例,卵巢癌病人12例,子宮內膜癌病人26例; 年齡60~78(67.71±3.86)歲。兩組病人一般資料比較,差異無統計學意義(P>0.05),具有可比性。
1.2 研究方法
1.2.1 對照組
采用常規方法進行圍術期護理。具體方法:術前1 d對病人及家屬進行術前指導,禁食、禁飲至少12 h;常規使用0.1%~0.2%的肥皂水清潔灌腸;術后48 h內使用自控式靜脈鎮痛泵;術后常規禁食、禁飲,待肛門排氣后再給予免糖、免奶全流食、半流食,并逐漸過渡到普食;術后3 d或4 d遵醫囑指導病人下床活動。
1.2.2 試驗組
采用快速康復外科理念實施圍術期護理。
1.2.2.1 術前護理
主管醫生、責任護士、麻醉師、手術室護士在術前共同制訂快速康復護理方案,并讓病人及家屬知曉,同時實施以下措施。①心理護理:老年病人因年齡大、手術風險較高、術后并發癥多且恢復緩慢,會對麻醉、手術產生焦慮和恐懼,對手術效果及術后恢復信心不足[1],醫護人員術前需對病人及其家屬耐心講解圍術期相關知識、快速康復基本知識及手術治療效果等,可通過講解成功案例,減輕病人焦慮和恐懼心理,增強病人治療疾病的信心,使病人更好地配合治療、護理,促進術后快速康復[2]。②健康教育:老年病人獲取疾病相關知識的途徑較少,對信息掌握、理解、分析能力下降[3],針對這些特點,醫護人員需改變傳統術前宣教模式,采取多種形式健康教育,包括個性化教育、發放健康教育手冊等,可幫助病人關注科室微信公眾號,將分段式宣教[4]貫穿于病人入院到出院的整個過程,以提高老年病人參與意識;手術室護士術前1 d需對病人進行訪視,借助圖片、視頻讓病人了解手術室環境、術中使用的儀器、設備等;麻醉師需向病人講解麻醉方式及術中配合方法,使病人能主動參與,對手術治療有足夠心理準備,減輕病人心理負擔。③飲食護理:將術前常規禁食12 h、禁飲8 h的做法調整為術前4 h口服糖類飲品400 mL以改善病人術前機體狀態,降低病人術后胰島素抵抗[5]。 ④皮膚準備:術晨病人術野處備皮,有效清潔病人手術部位皮膚及臍部,從而降低切口感染率[6]。
1.2.2.2 術中保溫
老年人對溫度的敏感性降低,體溫調節能力下降,術中低溫可以引起病人應激反應,低溫寒戰增加機體耗氧量,所以保溫尤為重要。醫護人員需將手術間溫度調節為24~26 ℃,使用保溫毯、膠套等保護病人肢體溫度,對吸入氣體、靜脈輸液、腹腔沖洗液進行保溫處理[7];護理人員需密切觀察并記錄病人生命體征。
1.2.2.3 術后護理
①疼痛護理:疼痛增加病人痛苦,使病人煩躁不安,延遲活動時間。故術后病人需持續使用48 h自控式靜脈止痛泵;病人回房后,護理人員需與麻醉師床旁交接病人,檢查止痛泵連接是否穩妥、通暢,保證鎮痛效果,增加舒適度,縮短病人臥床時間,促進器官功能恢復。②飲食護理:全身麻醉病人因氣管插管造成咽喉部不適,病人清醒后即可用溫開水濕潤口唇,完全清醒時可飲少量溫開水,之后飲水量逐漸增加;護士需及時評估病人惡心、嘔吐及腹脹情況,盡可能提高病人舒適度[8];根據病人胃腸功能情況給予進食指導,先進食免糖、免奶流食,之后逐漸恢復至普食,飲食宜遵循少量多餐,逐步增加入量的原則;注意有效緩解術后惡心、嘔吐。③活動指導:有計劃地制訂活動目標,并及時評價病人活動狀況。麻醉未清醒病人,以被動運動為主,可由護理人員或病人家屬幫助病人屈伸下肢;病人肢體感覺恢復后,指導其自主進行膝關節屈伸、踝關節環轉活動,雙足進行跖屈、背屈,同時遵醫囑每日使用1次或2次足底靜脈泵,每次1 h,以加快肢體血流速度,防止血液在深靜脈異常淤積[9];病情允許時可鼓勵病人及早下床活動,下床前先協助病人在床上靜坐片刻,若無不適再攙扶病人在床邊站立、行走,逐步增加活動量,活動量大小應以病人安全、舒適為原則。④引流管、導尿管護理:對各引流管進行二次固定,防止意外拔管及牽拉引起不適;適時拔除各引流管,拔尿管前定時夾閉以鍛煉膀胱功能,促進膀胱功能恢復,防止尿潴留。⑤出院指導:告知病人定期隨訪的重要性;告知病人如有陰道出血、異常分泌物等不適隨時到門診復查;病人出院后,護理人員可通過電話、微信等手段以及家庭訪視、來院隨訪等方法,及時了解病人身心需求,對病人進行飲食、活動、性生活等方面的恢復指導,以促進病人康復,提高病人生活質量[10]。
1.3 評價指標
①病人腸功能恢復情況:包括腸鳴音恢復時間、肛門排氣時間、術后排便時間等。②病人首次下床活動時間及住院時間。③病人術后并發癥發生率:評價時間為病人術后2個月,其內容包括惡心或嘔吐、腸梗阻、下肢靜脈血栓等。術后腸梗阻診斷標準:術后出現惡心、嘔吐、腹痛、腹脹、停止排氣、排便等癥狀;腹部觸診時有柔韌感;腹部立位片顯示腹部腸管見大量積氣;腹部CT檢查顯示存在粘連、腸管擴張等。下肢靜脈血栓形成診斷標準:患肢表現為不同程度的疼痛、腫脹、皮膚發紺、皮膚溫度降低;足背動脈搏動減弱或消失;D-二聚體>0.5 mg/L;多普勒超聲及下肢靜脈CT血管檢查輔助確診。④病人對護理工作的滿意度:在病人出院當天采用自制的滿意度調查表進行滿意度調查,包括對護士的服務態度及技術滿意度、護士能否及時巡視病房、疾病相關知識介紹、飲食活動指導、用藥指導、出院指導等20項內容,每項總分5分,≥4分判定為滿意。
1.4 統計學方法
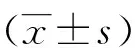
2 結果
2.1 兩組病人腸功能恢復情況比較(見表1)
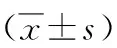

組別例數腸鳴音恢復時間肛門排氣時間術后排便時間對照組7634.54±2.4348.28±5.5060.07±7.89試驗組8026.00±2.1835.85±6.2345.68±7.60t值23.11913.17511.601P0.0000.0000.000
2.2 兩組病人首次下床活動時間及住院時間比較(見表2)
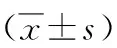

組別例數首次下床活動時間(h)住院時間(d)對照組7685.53±7.4219.24±2.27試驗組8070.35±5.8715.98±1.92t值14.1969.693P0.0000.000
2.3 兩組病人術后并發癥發生率比較(見表3)
表3 兩組病人術后并發癥發生率比較 例(%)

組別例數惡心、嘔吐腸梗阻下肢靜脈血栓試驗組8014(17.50) 0(0.00)0(0.00)對照組7625(32.89) 4(5.26)4(5.26)χ2值4.926P0.026 0.0541)0.0541)
1)為Fisher檢驗結果
2.4 兩組病人對護理工作的滿意度比較(見表4)

組別例數滿意度得分對照組7693.76±2.72試驗組8098.30±1.79
注:t=-12.376,P=0.000
3 討論
將快速康復外科理念應用于婦科惡性腫瘤手術病人,在圍術期采用一系列有效優化措施,如術前縮短禁飲和禁食時間、術中保溫、有效的術后鎮痛、術后早進食、早期下床活動等,可以減輕病人心理和生理創傷應激反應,減少惡心、嘔吐發生率,縮短病人恢復時間,提高病人滿意度(P<0.05)。與Miralpeix等[11]研究結果一致:將快速康復外科理念應用于婦科惡性腫瘤手術病人,可以使病人術后快速康復至生理狀態,對病人術后盡快接受補充放療和化療具有重要作用。長時間禁飲和禁食可降低病人舒適感,不利于病人機體恢復,其原因可能是:老年病人糖代謝能力較差,過早禁飲和禁食易導致術中低血糖;術前饑餓感可增加病人不適,影響病人睡眠及術后恢復[12];老年病人心肺機能低下,過早禁飲食可增加術中、術后輸液量,加重心肺負擔,誘發肺水腫、心力衰竭[13]。而術前縮短禁飲食時間,同時術前4 h口服糖類400 mL,可有效降低病人口渴、饑餓感及術后惡心、嘔吐發生率,增進病人舒適感,減輕病人術前應激反應,改善負氮平衡[14],并有效減少病人術中及術后補液量。快速康復外科運用最優化的手術麻醉技術,可減小術中對胃腸功能的影響,術后早進食可使病人有足夠的能量攝入,有利于促進病人體能恢復。表3顯示:術后早期活動可降低惡心或嘔吐發生率,但對腸梗阻和下肢靜脈血栓的預防作用不明顯。一般而言,老年人血管彈性差,血流緩慢,血液黏稠度高;惡性腫瘤術中行盆腔淋巴結清掃,手術范圍大,術后臥床時間較長;腫瘤病人體內凝血物質被激活、釋放,腫瘤組織壓迫使血液回流障礙,均可導致病人下肢靜脈血栓形成[15]。術后進行有計劃的早期活動,能促進病人胃腸蠕動,加快肛門排氣,并預防下肢深靜脈血栓形成及腸粘連。但本研究中兩組病人腸梗阻和下肢靜脈血栓發生率差異無統計學意義(P>0.05),可能與樣本量不足有關,提示還需增大樣本數繼續觀察。