瞬時電針刺激聯合地黃飲子對恢復期腦梗死患者神經功能重建的影響
盛鵬杰 趙娜娜 賈燕飛 范少挺 楊光銳
(深圳市羅湖區中醫院針灸推拿科 深圳 518000)
腦梗死又名缺血性腦卒中,是臨床中老年人群中常見的一種危急重癥,具有較高的發病率、致殘率及致死率,癡呆、肢體麻木、癱瘓等是處于恢復期的腦梗死患者常見的神經功能障礙癥狀,該病在影響患者生活質量的同時,還對患者家庭造成巨大的經濟負擔[1~3]。目前,西醫根據不同發病時期分別給予抗凝、溶栓、抗血小板聚集、腦保護劑,以改善患者腦血循環以及控制腦內灌注壓為主要治療策略,臨床療效有限,致殘率仍較高。同時,患者面臨進入恢復期后的治療手段仍較為缺乏的現狀,進而影響患者的康復進程,因此如何減少腦梗死患者致殘率,促進神經功能康復是當前面臨的重要課題。近年來,隨著中醫中藥在治療恢復期腦梗死疾病方面取得良好療效,已成為該病臨床重要治療手段[4~5]。本研究探討了瞬時電針刺激聯合地黃飲子對恢復期腦梗死患者的臨床療效及神經、運動功能的影響,現報告如下。
1 資料與方法
1.1 一般資料
選擇我院針灸推拿科2015年10月~2018年10月間收治的恢復期腦梗死住院患者82例為研究對象,采用隨機數字表法分為對照組和觀察組,每組42例。觀察組中男22例,女20例;年齡51~92歲,平均年齡(73.31±8.63)歲;病程1周~2個月,平均病程(1.28±0.45)月;病理部位:基底節腦梗死28例,內囊梗死8例,中腦梗死6例;臨床癥狀:肢體麻木或(和)癱瘓38例,失語10例,飲水嗆咳、吞咽困難6例,抑郁或焦慮5例;卒中危險因素:高血壓病19例,高脂血癥11例,糖尿病15例,其他9例,其中部分患者同時具有2~3種臨床癥狀及危險因素。對照組中男23例,女19例;年齡51~92歲,平均年齡(72.67±8.46)歲;病程1周~2個月,平均病程(1.31±0.44)月;病理部位:基底節腦梗死27例,內囊梗死9例,中腦梗死6例;臨床癥狀:肢體麻木或(和)癱瘓37例,失語11例,飲水嗆咳、吞咽困難6例,抑郁或焦慮5例;卒中危險因素:高血壓病,20例,高脂血癥10例,糖尿病16例,其他10例,其中部分患者同時具有2~3種臨床癥狀及危險因素。兩組基礎資料比較差異無統計學意義(P>0.05),具可比性。
1.2 納入、排除標準
納入標準:經頭顱CT 或MRI+MRA檢查證實符合為腦梗死病相關診斷標準[6],為后循環腦梗死恢復期患者,生命體征穩定,具有完整臨床病歷資料,具有腦卒中梗死史,病程1周~2個月。本研究經院倫理會批準,患者愿意進行中西醫康復治療并簽署知情同意書,在治療中均遵循科學性、計劃性、循序漸進的治療原則。排除標準:不符合納入標準,急性發作期腦梗死、出血性腦梗死及腦出血者、針刺等相關治療禁忌者。
1.3 治療方法
所有患者均給予管理血壓、腦保護劑、改善患者腦血循環、抗血小板聚集等基礎性治療。
1.3.1對照組
給予包括神經肌肉促通術、PNF等進行功能康復訓練指導,并加強護理,待患者生命體征穩定后,采取物理治療及作業治療。物理治療:由軟癱期、痙攣期、分離期先后予以床上擺放良姿位、利用健肢在床上進行主動的橋式運動、夾腿運動、自助上肢伸展和伸屈肘訓練,被動活動關節、坐位平衡、步態、上下樓梯訓練等。作業治療:早期翻身、穿衣、進食等日常生活活動再學習訓練,恢復期重點選擇性作業課題治療,患側上肢的精細活動強化訓練,自助工具、輔助工具的使用訓練及健肢的代替、代償訓練等。
1.3.2觀察組
在對照組基礎上給予瞬時電針刺激聯合地黃飲子治療。瞬時電針刺激:根據腦損部位診斷結果確定頭針、體針穴位,頭針取穴分別為頭針運動區、感覺區、顳上回、橫回及下回。體針取穴,上肢癱瘓取穴廉泉、聽宮、醫風、風池、極泉、內關,下肢癱瘓取穴腎腧、環跳、風市,委中、三陰交、太沖等。波形為疏密波,電流強度:10(2mA),儀器:SDZ-Ⅱ華佗牌電子針灸儀電針儀。操作方法:根據病情,取兩組頭針及癱瘓體針穴位,將電流強度瞬時開到10,1~5s完成,然后迅速歸零,依次進行刺激,每次治療方法刺激2~3次,刺激過程密切注意患者表情及耐受度,如出現暈針應立即停止刺激,4~5次/周。地黃飲子:熟地黃、巴戟天各12g,石斛、肉桂、山茱萸、五味子、肉蓯蓉、炮附子、白茯苓、石菖蒲、麥冬以及遠志各15g,另取生姜2片,大棗5枚,常規加水煎至300~350mL,分早、中、晚3次服用,1劑/d。兩組患者均連續治療8周。
1.4 觀察指標
1.4.1神經功能缺損程度情況
采用美國國立衛生研究院卒中量表(NIH Stroke Scale, NIHSS)[7]評估兩組治療前、治療4、8周后神經功能缺損程度情況。該量表包括語言、意識、視野、運動、肢體共濟失調等15個評分項目,NIHSS分值范圍為0~45分;評分越低則表明神經功能缺損程度越輕,患者神經功能恢復的越好。
1.4.2肢體運動功能情況
采用簡化的Fugl-Meyer評定量表(FMA)[8]評價兩組治療前、治療4、8周后偏癱肢體的運動功能恢復情況。該量表涉及感覺、平衡、運動、肢體關節活動度、疼痛等方面內容,總評分為100分,評分越高表示患者運動功能恢復情況越好。
1.4.3日常生活能力情況
采用Barthel 指數評分法[9]對兩組治療前、治療4、8周后日常生活能力情況進行評價,該評分法包括進食、穿衣、如廁、上下樓、洗澡等10項內容,總分為100分。≤40分為重度依賴,41~60分為中度依賴,61~99為輕度依賴,100分為生活自理。Barthel 指數越高表示患者日常生活能力越好。
1.5 療效評價
參照第四屆全國腦血管病學術會議通過的腦卒中臨床療效評定標準[10]評價患者的臨床療效。基本痊愈:治療后患者神經系統的癥狀及體征基本消失或消失,或NIHSS減少90%以及以上,生活完全自理;顯效:治療后神經系統的癥狀及體征明顯改善,或NIHSS減少70%~89%,生活基本自理;有效:治療后神經系統的癥狀及體征有所改善,或NIHSS減少30%~69%,生活部分自理;無效:治療后不符合以上標準或病情加重甚至死亡。
1.6 統計學方法

2 結果
2.1 兩組治療前、治療4、8周后NIHSS評分情況
治療前,兩組NIHSS評分情況比較差異無統計學意義(P>0.05);治療4、8周后,兩組NIHSS評分均顯著降低(P<0.05);觀察組治療4、8周后,NIHSS評分均低于對照組(P<0.05),見表1。

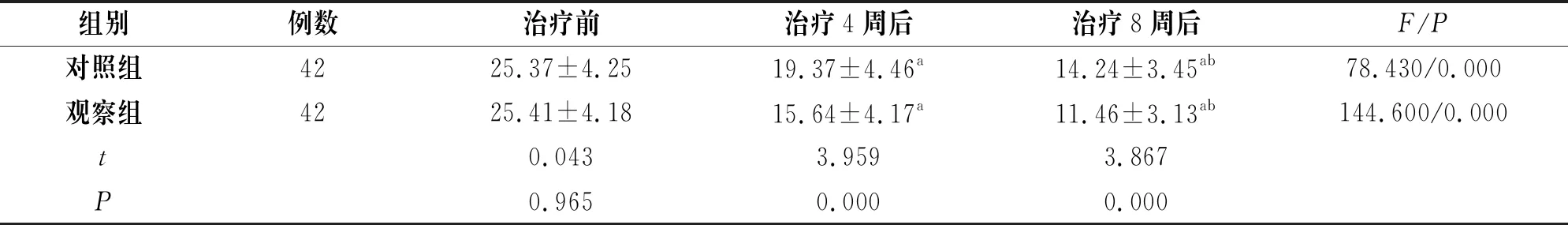
組別例數治療前治療4周后治療8周后F/P對照組4225.37±4.2519.37±4.46a14.24±3.45ab78.430/0.000觀察組4225.41±4.1815.64±4.17a11.46±3.13ab144.600/0.000t0.0433.9593.867P0.9650.0000.000
注:a與治療前比較,P<0.05;b與治療4周后比較,P<0.05。
2.2 兩組治療前、治療4、8周后FMA 評分情況
治療前,兩組FMA 評分情況比較差異無統計學意義(P>0.05);治療4、8周后,兩組FMA 評分均顯著升高(P<0.05);觀察組治療4、8周后,FMA 評分均高于對照組(P<0.05),見表2。


組別例數治療前治療4周后治療8周后F/P對照組4231.65±6.1444.56±6.37a57.67±7.65ab155.900/0.000觀察組4231.18±5.8752.34±6.53a70.23±8.96ab305.900/0.000t0.3595.5276.909P0.7210.0000.000
注:a與治療前比較,P<0.05;b與治療4周后比較,P<0.05。
2.3 兩組治療前、治療4、8周后Barthel指數評分情況
治療前,兩組Barthel指數評分情況比較,差異無統計學意義(P>0.05);治療4、8周后,兩組Barthel指數評分均顯著升高(P<0.05);觀察組治療4、8周后,Barthel指數評分均高于對照組(P<0.05),見表3。


組別例數治療前治療4周后治療8周后F/P對照組4221.87±5.5645.78±6.21a56.67±7.36ab322.900/0.000觀察組4222.18±5.7456.64±5.67a65.23±8.22ab493.000/0.000t0.2518.3705.028P0.8020.0000.000
注:a與治療前比較,P<0.05;b與治療4周后比較,P<0.05。
2.4 兩組臨床療效情況
觀察組基礎治愈16例,顯效18例,有效6例,總有效率為95.24%(40/42);對照組基礎治愈10例,顯效12例,有效11例,總有效率為78.57%(33/42)。兩組總有效率比較(觀察組95.24%:對照組78.57%),觀察組總有效率明顯更高(P<0.05),見表4。
表4 兩組臨床療效情況比較[n(%)]

組別例數基本治愈顯效有效無效總有效率對照組4210(23.81)12(28.57)11(26.19)9(21.43)33(78.57)觀察組4216(38.10)18(42.86)6(14.29)2(4.76)40(95.24)χ25.126P0.024
3 討論
由于腦梗死后在梗死區周邊組織中血液往往處于低灌流狀態,造成部分腦組織供血不足而出現腦水腫、酸中毒等,是導致不良預后的重要原因。研究表明,腦梗急性發病數周及6個月內為后遺癥過渡時期,此時患者神經、運動功能都具有很高的可塑性,臨床對于具有可塑性的這一區域稱為缺血半影區,若能通過有效改善患者該區域供血狀態,對于患者神經結構、言語、意識等神經功能及運動功能康復等具有非常重要的意義[11~12]。近年來,臨床上的一些研究顯示,處于恢復期腦梗死患者的腦組織損傷仍在繼續,因此應給予腦梗死恢復期患者進行繼續治療,以阻止患者神經及運動功能繼續損傷,同時,可造成神經及運動功能的重塑,從而最大限度地促進患者神經及運動功能重建,改善預后[13~14]。
腦梗死屬于中醫學中的“中風”范疇,其病因多而復雜,憂思惱怒、飲食不節、勞損過度、積損正衰等所致陰虧陽長、內風旋動、氣血逆行、痰火相夾、阻礙經絡、蒙蔽心竅而引起半身不遂、突發昏厥、撲倒等癥狀,進而引發中風,其中醫病機可歸納為五志化火、氣機失調、痰阻脈絡、血液瘀滯等幾種。中醫歷代醫家對于中風病的治療具有許多寶貴經驗,以祛風、除熱、逐癱、通竅、刺灸等為其主要治法,而現代中醫對于腦梗死恢復期主要以滋陰潛陽、活血通絡、平肝熄風、清熱祛痰、益氣活血等進行辯證治療[15]。地黃飲子方由于多種中藥組成,方中熟地黃與山茱萸相配,可補腎填精,麥冬、石斛、五味子壯腎水、滋陰液,肉桂溫養下元、攝納浮陽,巴戟天、肉蓯蓉溫腎壯陽,以上均為治本之要藥;白茯苓、石菖蒲、遠志合用可交通心腎、化痰開竅,炮附子回陽救逆、溫里逐寒、溫經通絡。以上諸藥共奏,具有滋陰補腎、化痰開竅、溫經通絡的功效。該方在臨床治療中風病中已有廣泛應用且療效確切[16]。
中醫學認為,督脈為手足六陽經之人會,陽脈之海,具有維系全身元氣的重要功能和作用。腦梗死患者神經、運動功能障礙其病在于陽損,故通過刺激頭部運動區、感覺區、顳上回、橫回、下回以及上、下患肢各腧穴,有利于患者神經及運動功能的恢復,進而改善預后,提高患者生活質量。電針刺激療法為中醫針灸的重要分支之一,其作用機制為通過外加電流針刺頭穴、體穴,刺激大腦皮層中樞神經細胞的興奮性,刺激中樞神經遞質的釋放,糾正抑制性泛化,使受抑制的神經細胞覺醒或是可逆的神經細胞復活,增加神經元及神經纖維數量,進而改善患者神經、運動功能,起到促進神經重建的作用[17~18]。相關研究顯示[19],應用瞬間電針對急性腦梗患者神經功能康復的療效顯著。本研究結果顯示,觀察組聯用瞬時電針刺激與地黃飲子治療后取得顯著的臨床療效,在患者神經功能、運動功能及日常生活能力的改善效果方面均優于對照組。結果提示,瞬時電針刺激聯合地黃飲子治療恢復期腦梗死患者神經功能重建中具有重要的作用效果。
綜上所述,在基礎性治療基礎上,應用瞬時電針刺激聯合地黃飲子可顯著改善恢復期腦梗死患者神經、運動功能,提高患者日常生活能力,臨床療效確切,具有重要的臨床應用價值,可進一步應用和推廣。