維持性血液透析患者的營養現狀、人體成分分析及其影響因素
董冠楠,王 愷,楊玉鵬,劉 瓊
(河北省人民醫院:1.營養科;2.口腔科;3.腎內科,河北石家莊 050061)
慢性腎臟病在我國的發病率高達10%,隨著病情的演變,最終會變成終末期腎病[1]。終末期腎病患者的治療方法有腎臟移植和血液透析,腎臟移植雖然是一個有效的手段,但由于合適的腎源較少,以及體內免疫排斥等因素,使得維持性血液透析(MHD)成為了主要的替代療法[2]。采用MHD方法的透析患者約有93%,這種方法雖能夠延長終末期腎病患者的生命,提高患者的生活質量,但是不能完全達到正常腎臟對代謝物的清除的效果,經過長期治療,體內也會堆積不少代謝產物,容易產生營養不良等并發癥[3]。由MHD導致的營養不良發生的概率高達60%~80%,其典型特征是以肌肉組織為主的瘦組織大量丟失,因此及早的對患者的營養狀況及其影響因素進行研究,可以盡快地找到應對措施,具有十分重要的臨床意義[4]。本文選取70例在本院接受MHD治療的患者,采用改良定量主觀整體評估表(MQSGA)表評價患者的營養狀況,及檢測人體成分及影響因素,現報道如下。
1 資料與方法
1.1一般資料 選取2015年8月至2016年12月在本院治療的MHD患者70例,其中男性39例,女性31例;年齡28~82歲,平均年齡(60.9±5.6)歲;原發病:慢性腎小球腎炎26例,糖尿病腎病25例,不明原因腎病13例,多囊腎5例,高血壓腎病1例。納入標準:(1)透析時間>3個月,透析頻率3次/周,4h/次;(2)生活能自理;(3)無水鈉潴留和慢性心臟衰竭;(4)患者及家屬知情同意。排除標準:(1)有惡性腫瘤、嚴重肝病、急慢性感染、消化道潰瘍、血液系統疾病、腹腔積液等;(2)有心臟起搏器或支架或身體中有其他金屬。
1.2方法 采集患者血液透析治療前、后空腹靜脈血各5 mL送檢,使用全自動生化分析儀檢測患者前白蛋白(PA)、白蛋白(Alb)、血紅蛋白(Hb)、TC、TG;電子醫用秤(Seca-704,德國賽康)測量體質量和身高,并計算BMI;蛋白質含量、骨骼肌量、體脂采用人體成分分析儀Inbody s10進行測量。
1.3資料收集 將患者的臨床資料進行回顧性分析,將以下因素納入并分析影響MHD患者營養狀況原因:性別、年齡、受教育年限、透析時間、婚姻狀況、是否有高血壓史和糖尿病史、家庭收入、有無醫療保險、血管通路等。
1.4營養狀況評估 采用MQSGA評估,該量表包括飲食、體質量、生理功能、胃腸道、皮下脂肪和肌肉消耗及合并癥等7個項目,總分7~35分,總分越高,則患者營養狀況越差,分數≥11分則為營養不良。
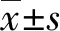
2 結果
2.1MHD患者營養狀況 經MQSGA量表評估,70例MHD患者中,營養不良患者45例,營養不良率為64.3%;營養不良患者年齡明顯高于營養正常患者(P<0.05);營養不良和營養正常患者性別和受教育年限比較差異無統計學意義(P>0.05)。見表1。

表1 營養不良和營養正常患者一般資料比較
2.2營養不良和營養正常患者營養狀況、人體成分比較 營養不良患者BMI、PA、Alb、Hb、蛋白質含量、骨骼肌量和體脂百分比明顯低于營養正常患者(P<0.05)。見表2和圖1。

表2 營養不良和營養正常患者營養狀況、人體成分比較

圖1 營養不良和營養正常組患者BMI、PA、Alb、Hb、蛋白質含量、骨骼肌量和體脂百分比柱狀圖
2.3營養不良和營養正常患者臨床資料比較 營養不良患者透析時間、有糖尿病比例、家庭月收入<5000元比例明顯高于營養正常患者(P<0.05)。見表3。
2.4多因素分析 將是否發生營養不良作為因變量,年齡、透析時間、糖尿病和家庭月收入作為自變量進行Logistic回歸分析,結果顯示:年齡和透析時間是MHD患者發生營養不良的危險因素(OR=1.960和2.275,P<0.05),而家庭月收入是保護因素(OR=0.725,P<0.05)。見表4。

表3 營養不良和營養正常患者臨床資料比較

表4 多因素分析結果
3 討論
作為終末期腎病患者替代治療的主要方法MHD,已經在臨床上應用廣泛,雖然MHD較腎移植能減少器官排斥,但是血液透析仍比不上正常的腎臟的清除能力,導致清除不徹底而使體內代謝產物的蓄積[5]。此外還會營養攝入不足,造成營養不良,引起肌肉分解、體質量下降,患者常常會感覺到疲勞,嚴重影響了患者的代謝功能,也會增加患者感染的風險,延長住院時間[6-7]。要想充分的了解患者的營養狀況以及疾病狀況,需要精確的測定人體成分,只有準確的知道各種成分的正常范圍,才能評估患者的身體狀況[8]。本文采取MQSGA表對患者的營養狀況進行評估,可以多角度的了解患者疾病的發展進程,從而為患者制定營養方案[9]。據研究[10],營養不良是導致MHD患者死亡的主要原因之一,所以評價腎病患者的營養狀況具有十分重要的意義。
本文的實驗數據表明,70例MHD患者發生營養不良的有45例,約占64.29%,且發生營養不良的MHD患者的平均年齡都高于營養狀況良好的患者,進一步證實了MHD患者發生營養不良的概率很高,這與國內外研究的結果一致,此外也說明了年齡是影響MHD患者發生營養不良的因素之一,老年MHD患者是發生營養不良的高發他人群,原因可能隨著年齡的增長,機體的攝入能力下降,導致無法攝入足量的能量和營養[11-12]。營養不良患者BMI、PA、Alb、Hb、蛋白質含量、骨骼肌量和體脂百分比明顯低于營養正常患者,原因可能MHD 患者厭食或其他消化道癥狀的存在導致無法攝入食物中足量的蛋白質,導致肌蛋白消耗增加,進而BMI、蛋白質含量、骨骼肌量和體脂百分比都會降低,又由于營養不良的患者體內熱量提供不足,蛋白質丟失明顯,進一步導致PA、Alb和Hb下降[13]。根據實驗結果顯示營養不良患者的透析時間、有糖尿病比例、家庭月收入<5 000元比例明顯高于營養正常患者,原因可能是透析時間的長短直接影響患者體內代謝產物的清除程度,腎臟的一系列分泌物有助于營養吸收和毒素清理隨著透析時間的增加,但是血液透析沒有此功能,因此體內沒有被充分清除的代謝產物會發生堆積,導致支鏈氨基酸分解代謝增加、肝臟蛋白合成下降,患者容易發生營養不良,通過回歸分析的結果也進一步表明了透析時間是患者發生營養不良的危險因素[14-15]。若患者有既往的糖尿病史也會增加患者發生營養不良的概率,或許是糖尿病本身就使的機體代謝消耗過大,發生消瘦,所以會造成營養不良[16]。接受MHD治療的患者除了終身透析之外,還需要定期進行檢查治療,患者不管有沒有醫療保險,其家庭都需要承受巨大的經濟負擔,因此一個人的家庭月收入直接影響著患者的透析時間的長短以及透析的質量,當其家庭月收入<5 000元,難以支付高額的透析費用,也沒有多余的錢購買營養品,所以相對來說營養不良的患者的家庭月收入少,通過回歸分析,也證明了家庭月收入是保護因素[17]。
4 結論
綜上所述,年齡較大的MHD患者的易發生營養不良,且發生的營養不良的概率與患者家庭月收入、透析時間長短有著密切的關系。

