湖北地區無創產前基因檢測結果分析*
黃景濤,張 艷,呂志華,童永清,李 艷
(武漢大學人民醫院檢驗科,湖北武漢 430060)
染色體非整倍體異常是導致新生兒缺陷的主要原因之一,常見的染色體異常有21-三體綜合征、18-三體綜合征、13-三體綜合征和性染色體異常等等。1997年,有學者發現孕婦外周血中存在有胎兒的游離DNA[1],結合近些年來高速發展的高通量測序技術,逐步開辟了無創產前檢測技術(NIPT)。大量研究表明,NIPT對胎兒染色體非整倍體異常具有良好的檢測效果[2],可以準確、安全、快速地檢測胎兒染色體非整倍體異常,在世界范圍內都得到了廣泛的應用。本研究選擇了2016年1月至2017年12月在湖北省人民醫院行NIPT的孕婦9 584例,對其基本資料(戶籍、年齡、孕產史、胎兒DNA濃度、孕周等)及檢測結果進行回顧性分析,探討NIPT技術在臨床中的應用價值。
1 資料與方法
1.1一般資料 將2016年1月至2017年12月在湖北省人民醫院就診,自愿接受NIPT檢測并簽署知情同意書的早、中期孕婦9 587例納入研究。篩查孕周范圍為12至33+6周,年齡16~51歲。排除標準:雙胎以上妊娠,夫妻雙方或之一具有明確的染色體異常,1年內接受過異體輸血、免疫治療、干細胞移植、移植手術的孕婦。
1.2方法
1.2.1NIPT檢測 獲得孕婦知情同意后,取孕婦外周血5 mL,置于EDTA抗凝管中,4 ℃保存,8 h內分離血漿。采用磁珠法核酸提取試劑盒提取孕婦血漿中的游離DNA,以胎兒染色體非整倍體(T21、T18、T13)檢測試劑盒(博奧基因公司)、Ion OneTouchTM2和Ion OneTouchTMES儀(One Touch公司)進行文庫構建,BioelectronSeq 4000基因測序儀(博奧基因公司)進行上機測序,每個樣本的reads數必須大于3 M,胎兒DNA濃度必須大于4%。
1.2.2介入性產前診斷 NIPT檢測結果為低風險孕婦,建議孕期隨時進行超聲檢查排除胎兒畸形,若發現異常,建議進一步產前診斷;對于NIPT檢測結果為高風險的孕婦,建議行染色體核型分析或采用染色體微陣列分析(CMA)進行產前診斷。其中染色體核型分析采用羊水或臍帶血樣本,按照細胞培養、制片、閱片過程進行核型分析;CMA采用CytoScan 750K(Affymetrix公司)芯片進行檢測,操作參照說明書,結果分析采用Chas軟件。
1.2.3隨訪 對于在本院產檢及生育的孕婦,收集臨床資料進行隨訪;在外院產檢及生育的孕婦,采用電話隨訪。
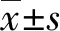
2 結果
2.1湖北地區NIPT結果 2016年1月至2017年12月,本院共檢測了湖北地區孕婦9 584例,平均年齡為(30.5±5.2)歲,平均孕周(18±2.8)周。9 584例孕婦中,NIPT提示高風險120例,陽性率為1.25%;其中21-三體高風險32例,18-三體高風險11例,13-三體高風險10例,性染色體異常36例,其余染色體異常31例。分析9 584例孕婦信息發現,來源武漢地區的孕婦為主,占52.6%(5037/9 584),然后依次為黃岡[7.8%(752/9 584)]、襄陽[7.6%(724/9 584)]、孝感[6.8%(656/9 584)]、宜昌[6.2%(594/9 584)]、咸寧[5.8%(553/9 584)]、荊州[5.5%(528/9 584)]、恩施[2.5%(235/9 584)]和其他[5.3%(505/9 584)],見表1。χ2檢驗發現,湖北各地區21-三體、18-三體、13-三體、性染色體異常和其余染色體異常高風險率差異無統計學意義(P>0.05),湖北地區NIPT檢測21-三體、18-三體、13-三體、性染色體異常和其余染色體異常高風險率分別是0.33%、0.11%、 0.10%、0.38%和0.32%。

表2 孕婦指征對NIPT結果影響[n(%)]

注:合計指具有任意染色體非整倍體異常;*表示P<0.05;#表示P<0.001
2.2孕婦指征對NIPT結果影響 將收集的孕婦樣本按照年齡(<35歲和≥35歲)、有無不良孕產史、孕周(<18周和≥18周)和胎兒DNA濃度(4%~10%和大于10%)進行分組[3],探究不同孕婦指征對于NIPT結果的影響,見表2。高齡(≥35歲)和有不良孕產史會導致NIPT高風險概率顯著提高(P<0.05),在<35歲的孕婦中,21、18、13-三體高風險、性染色體異常以及其余染色體異常的概率分別是0.20%、0.07%、0.07%、0.32%和0.25%,遠低于高齡孕婦的高風險概率,見圖1。另外,具有不良孕產史的孕婦,其21、18、13-三體高風險、性染色體異常以及其余染色體異常率分別是0.54%、0.25%、 0.18%、0.61%和0.64%,遠高于無不良孕產史的孕婦,見圖1。而孕婦孕周以及胎兒DNA濃度對于NIPT檢測結果無影響。
2.3介入性產前診斷結果 本研究中共有120例孕婦NIPT檢測結果為高風險,遺傳咨詢后,43例孕婦明確拒絕接受介入性產前診斷,其余77例孕婦接受染色體核型分析或染色體微陣列分析,見表3。介入性產前診斷發現21-三體、18-三體、13-三體、性染色體異常和其余染色體異常的陽性預測值分別是95.8%、85.7%、62.5%、53.8%和33.3%。隨訪至今未發現假陰性病例。

表3 介入性產前診斷結果
3 討論
我國是出生缺陷的高發國家之一,資料顯示每年新增的出生缺陷數大約為90萬例,出生缺陷發現率約為5%[4]。最常見的出生缺陷原因是胎兒的染色體非整倍體異常,主要是21、18、13-三體和性染色體的非整倍體異常,占出生后染色體異常缺陷的85%。對于21、18、13-三體以及性染色體異常的早期篩查是十分必要的,傳統的血清學篩查和超聲篩查對于胎兒染色體異常風險的檢出率為50%~90%,其中假陽性率約為5%,擴大了介入性產前診斷的范圍,加重了孕婦的心理負擔[5]。近年來伴隨著二代測序技術的發展,NIPT-廣泛應用于孕婦產前篩查過程中,可以有效地減少大量不必要的有創性產前診斷[6]。
在之前的研究中,NIPT對染色體高風險檢出率不等,羅麗雙等[7]對于5 756例孕婦外周血進行NIPT篩查,結果提示21-三體、18-三體、13-三體和總高風險率分別是0.54%、0.21%、0.09%和1.08%;王德剛等[8]對4 271例孕婦進行NIPT篩查,總高風險率是1.83%;段紅蕾等[9]對13 041例孕婦進行NIPT檢測,結果發現21-三體、18-三體、13-三體和性染色體高風險率分別是0.67%,0.15%,0.07%和0.49%。本研究發現湖北地區孕婦21-三體、18-三體、13-三體、性染色體異常和其余染色體異常高風險率分別是0.33%,0.11%,0.10%,0.38%和0.32%[7-9],NIPT篩查胎兒非整倍體的總高風險率為1.24%,結果與之前的結果類似。筆者發現湖北各地區的NIPT檢測結果不具有差異性,湖北地區染色體非整倍體異常分布均一。
在國家衛計委發布的《孕婦外周血胎兒游離DNA產前篩查與診斷技術規范》中,明確孕婦高齡(≥35歲)為NIPT慎用指標,但是在臨床研究中發現,近些年來高齡產婦占產前診斷的主導地位,其中21-三體、18-三體、13-三體、性染色體異常占所有染色體異常的90%以上[10]。在本研究發現,高齡(≥35歲)指征會帶來孕婦21-三體、18-三體、其余染色體異常和總高風險率顯著上升;其中21三體高風險率從0.20%上升為0.74%,18三體高風險率由0.07%上升為0.25%,其余染色體高風險率由0.25%上升為0.54%,胎兒染色體非整倍體高風險概率由0.91%上升為2.27%。在高齡指征下,NIPT對胎兒染色體非整體異常檢測性能良好。此外,不良孕產史也是影響胎兒染色體非整體異常的指征之一,具有不良孕產史孕婦的21-三體、18-三體、性染色體異常、其余染色體異常和總高風險率顯著升高,其中21三體高風險率由0.25%上升為0.54%,18三體高風險率由0.06%上升為0.25%,性染色體高風險率由0.28%上升為0.61%,其余染色體高風險率由0.19%上升為0.64%,胎兒染色體非整倍體高風險概率由0.85%上升為2.22%,提示具有高齡和不良孕產史的孕婦應該行NIPT篩查。
本研究中NIPT對胎兒染色體非整倍體異常檢測的檢出率為100.00%,特異度在99%以上,均優于傳統的血清學篩查和超聲篩查,可以極大地減少漏診和介入性產前診斷[9,12]。研究發現21-三體、18-三體、13-三體、性染色體異常和其余染色體異常的陽性預測值分別是95.8%,85.7%,62.5%,53.8%和33.3%,與之前的研究結果一致,21-三體、18-三體的陽性預測值較高,13-三體、性染色體異常和其余染色體異常的陽性預測值顯著下降,提示NIPT對21-三體、18-三體的檢測假陽性率低,對于13-三體、性染色體異常和其余染色體異常假陽性率高,在遺傳咨詢中應該予以注意。
NIPT檢測的對象是母體的外周血的游離DNA(cfDNA),通過高通量測序和生物信息學計算分析其中胎兒游離DNA(cffDNA)比例[13],評價胎兒染色體非整倍體異常。cffDNA主要來源于胎盤滋養層細胞,胎兒胎盤嵌合體會導致NIPT出現假陽性[14]及假陰性[15],NIPT僅反映滋養層細胞的核型,而不是胎兒核型,當出現嵌合體時可能出現與胎兒核型結果不一致的情況,應進行介入性產前診斷。此外,母體染色體異常也會影響NIPT的結果,現有的NIPT檢測未將母體的cfDNA分離,若出現母體染色體異常,會影響NIPT結果判讀。母體染色體拷貝數異常[16]、非整倍體、嵌合以及孕期腫瘤[17],由于母體cfDNA異常,會導致NIPT出現假陽性或假陰性結果。在遺傳咨詢中應明確NIPT是一項篩查技術而非診斷技術,存在其方法的局限性,需要充分結合胎兒超聲結果綜合考慮,必要時選擇介入性產前診斷幫助確診。
4 結論
高齡和不良孕產史是湖北地區孕婦NIPT高風險的危險因素, 21-三體和18-三體具有較高的陽性預測值,但是13-三體、性染色體異常和其余染色體異常的陽性預測值較低,均表明NIPT是一項篩查技術,高風險孕婦仍需要進行介入性產前診斷確診;低風險孕婦也應該重視包括超聲學在內的其他孕期檢查,用以彌補NIPT的局限性。在臨床應用中,應結合孕婦的個人情況,充分告知孕婦NIPT的檢測范圍和局限性,根據臨床需要合理應用。

