孕中期FSG及HbA1c與妊娠期糖尿病的關系研究
項蘭蘭,朱怡恬,丁文艷,徐宜清,陳亞軍,曾 玉
(南京醫科大學附屬婦產醫院檢驗科,江蘇南京 210003)
妊娠期糖尿病(GDM)是指妊娠前糖代謝正常,妊娠期才出現的糖尿病,是孕期常見的一種內分泌代謝紊亂性疾病。參照國際糖尿病和妊娠研究協會制定的診斷標準,一項來自40個國家、225個參與機構的孕婦隊列研究結果顯示GDM的發病率高達17.8%,且GDM對于孕婦和胎兒可造成不同程度的近期或遠期不良影響[1]。隨著生活條件的改善,GDM的發生率在我國也不斷增加,人們對GDM發病、不良母嬰結局以及高危因素干預的關注日益增加。本文通過嚴格納入研究人群,分析GDM孕婦一般情況、妊娠合并癥與并發癥以及母嬰結局情況,分析孕婦中孕期建卡時空腹血糖(FSG)和糖化血紅蛋白A1c(HbA1c)水平并評估這兩個指標單獨檢測和聯合檢測在診斷GDM中的應用價值,旨在為孕期保健及GDM的早期發現、診斷、干預和治療提供有益的指導。
1 資料與方法
1.1一般資料 對2018年4月1-30日在南京市婦幼保健院住院并分娩的孕婦資料進行回顧性分析。納入標準:(1)臨床資料完整;(2)年齡大于18歲;(3)孕期在本院行產前保健;(4)胎齡符合孕周;(5)妊娠前無糖尿病、肝病、腎病、高血壓、冠心病、結締組織病、多囊卵巢綜合征等病史;(6)單胎活產。根據上述納入標準共篩選出納入研究的孕婦1 750例,其中診斷為GDM的孕婦525例(GDM組),非GDM孕婦1 225例(非GDM組)。GDM組孕婦年齡21~43歲,平均(30.91±4.13)歲,分娩時孕周33~42周,平均(39.34±1.16)周;非GDM組孕婦年齡19~44歲,平均(29.66±3.87)歲,分娩時孕周32~42周,平均(39.50±1.21)周。獨立樣本t檢驗結果顯示,GDM組孕婦年齡和分娩時孕周分別大于和短于非GDM組孕婦,差異均有統計學意義(t=5.921,P<0.001;t=2.374,P=0.018)。通過查詢產檢檔案,獲取兩組孕婦妊娠合并癥與并發癥、分娩方式及產時狀況、新生兒體質量及異常狀況等。
1.2儀器與試劑 主要檢測儀器包括貝克曼公司AU5800全自動生化分析儀和日本ARKRAY公司ADAMSTM A1c HA-8180型全自動糖化血紅蛋白分析儀。FSG、果糖胺(FRU)和HbA1c測定試劑盒分別購于貝克曼公司、寧波瑞源生物科技有限公司和愛科來國際貿易有限公司。FSG和FRU質控品購自貝克曼公司,HbA1c質控購自Randox公司。
1.3方法 按照標準操作規程,所有納入研究者均在孕24~28周建卡時進行生化檢測,檢測前3 d禁止高脂飲食,保持正常活動和飲食,抽取空腹靜脈血5 mL于干燥試管,2 h內3 000 r/min離心5min收集血清,采用貝克曼AU5800型全自動生化分析儀檢測FSG和FRU;同時抽取靜脈血2 mL于EDTA-K2抗凝管,用ADAMSTM A1c HA-8180全自動糖化血紅蛋白分析儀檢測HbA1c。FSG、FRU和HbA1c檢測分別采用己糖激酶法、四氮唑藍法和高效液相色譜分析法。
1.4質量控制 樣品分析前,儀器用試劑配套校準品進行校正,分析過程中使用低、中、高三種不同濃度質控品進行質量控制。在同一條件下,由專業的檢驗技師進行所有操作。
1.5診斷標準 參照我國2014年GDM診斷標準[2]:孕24~28周孕婦禁食8 h以上,行75 g口服葡萄糖耐量試驗(OGTT),空腹、服糖后1 h和2 h的血糖水平的臨界值分別為5.1、10.0和8.5 mmol/L(92、180和153 mg/dL),其中任何一項血糖水平達到或超過上述標準即可診斷為GDM。前置胎盤、胎膜早破、早產等診斷標準參照《婦產科學》第8版。
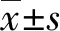
2 結果
2.1兩組孕婦妊娠合并癥與并發癥比較 本研究共納入研究1 750例孕婦,其中診斷為GDM的孕婦525例,GDM發生率高達30.0%。GDM組孕婦妊娠合并橋本氏病、妊娠期高血壓、高脂血癥的發生率均高于非GDM組孕婦,差異有統計學意義(χ2=5.792、13.064、4.420,P<0.05);GDM組孕婦妊娠期貧血發生率低于非GDM組,差異有統計學意義(χ2=6.803,P<0.05);GDM組孕婦妊娠期亞臨床甲狀腺功能減退、甲狀腺功能減退、甲狀腺功能亢進及前置胎盤的發生率與非GDM組比較差異均無統計學意義(P>0.05)。見表1。
2.2兩組孕婦和新生兒異常情況比較 1 750例孕婦中高齡(≥35歲)孕婦共計258例,占14.74%(258/1 750)。與非GDM組相比,GDM組的高齡、高齡初產比例均顯著增加(P<0.05),GDM組新生兒出生體質量顯著高于非GDM組(P<0.05),但Apgar評分(1 min和5 min)兩組間比較差異均無統計學意義(P>0.05)。GDM組孕婦剖宮產率和產后出血發生率均顯著高于非GDM組(χ2=17.165、5.052,P<0.05),但孕婦胎膜早破和早產發生率與非GDM組比較差異均無統計學意義(P>0.05)。GDM組巨大兒發生率高于非GDM組(χ2=18.539,P<0.05),但低出生體質量兒、新生兒窒息、胎兒宮內窘迫發生率與非GDM組比較,差異均無統計學意義(P>0.05)。見表2。

表1 兩組孕婦妊娠合并癥與并發癥發生率的比較[n(%)]

表2 兩組孕婦和新生兒異常情況比較

表3 兩組孕婦孕中期FSG、FRU和HbA1c水平比較
2.3兩組孕婦孕中期FSG、FRU和HbA1c水平比較 孕24~28周建卡時,GDM組FSG和HbA1c水平均顯著高于非GDM組孕婦(P<0.05);而FRU水平比較,差異無統計學意義(P>0.05),見表3。進一步分析FSG、HbA1c及兩者聯合檢測在GDM診斷中的靈敏度、特異度及曲線下面積(AUC),結果顯示,FSG和HbA1c聯合檢測AUC最大且達到了0.829,靈敏度和特異度分別為72.4%和79.6%,均大于70.0%,見表4和圖1。

表4 FSG、HbA1c單獨及聯合檢測在GDM診斷中的價值
2.4按孕中期HbA1c水平分組比較妊娠期合并癥和母嬰結局 將納入研究的孕婦按HbA1c水平進行分組,妊娠期高血壓的發生率(χ2=22.099,P<0.001)、孕婦年齡(χ2=39.719,P<0.001)、高齡初產孕婦所占比率(χ2=9.806,P=0.020)以及剖宮產率(χ2=19.795,P<0.001)均隨著HbA1c的增加而增加,見表5。

表5 孕中期HbA1c水平按百分位數分組比較妊娠期合并癥和母嬰結局

圖1 GDM診斷中FSG和HbA1c聯合檢測的ROC曲線
3 討論
GDM是常見的妊娠并發癥,西方人群中的發病率為7.6%[3],大約20~50%的GDM孕婦在孕后10年之內進展成2型糖尿病[4]。近年來GDM患者呈現增多的趨勢[5],已經成為全球關注的公共衛生問題。在我國,隨著經濟社會的快速發展,越來越多的女性因生活工作壓力不斷增大而選擇晚婚晚育,女性平均分娩年齡不斷增高,導致高齡初產(≥35歲)孕婦比例不斷增多;另一方面,隨著二孩政策的實施,很多女性妊娠年齡超過40歲,甚至少數達45歲及以上。本研究表明,本院分娩的高齡孕婦比例高達14.74%,與鄒曉萍等[6]天津地區研究報道的17.15%接近。另外,本研究結果顯示GDM孕婦年齡顯著高于非GDM孕婦,充分說明了年齡是GDM的重要危險因素[5,7]。2013年全國13家醫院17 186例孕婦數據顯示,GDM發病率已達17.5%[8]。本院此次調查GDM發病率為30.0%,高于全國水平,這一方面可能是由于調查的時間節點不同,另一方面是由于南京地處我國東部發達省份,而本院地處城市中心地段,就診人群多為生活條件較好、生育年齡較大的人群。因此更應加強此類人群的孕期管理和宣教。
GDM對母兒影響極大,且近、遠期并發癥和合并癥發生率較高。GDM孕婦易出現妊娠期高血壓、羊水過多、剖宮產率增高、產后出血、胎兒窘迫、早產及巨大兒出生率增高等[9-10]。本研究中GDM組孕婦妊娠期高血壓、妊娠合并高脂血癥、產后出血發生率及剖宮產率均顯著高于非GDM組孕婦。可能的原因:高血糖可導致小血管內皮細胞受損,廣泛的微血管病變,體內血管內壁彈性減弱,供血不足,產婦的血管出現痙攣及妊娠期高血壓綜合征;糖脂代謝異常相伴而生,高血糖引起胰島素在體內分泌旺盛,導致脂肪酶分泌過少和脂肪酸酯化增多進而引發妊娠合并高脂血癥;GDM孕婦年齡相對較大,身體機能(如子宮肌層收縮能力、骨盆關節擴展能力)有所下降,以上多種因素增加了巨大兒出生率、剖宮產率和產后出血發生率[9]。本研究顯示,其他妊娠合并癥和新生兒異常情況,如胎膜早破、早產、低出生體質量兒、新生兒窒息、胎兒宮內窘迫發生率,兩組間比較差異均無統計學意義,與之前的報道存在一定差異,分析原因,可能是由于本院為三級甲等專科醫院,近年來開展了孕前飲食和運動綜合管理模式治療GDM,通過系統管理后,部分不良母嬰妊娠結局在一定程度上有所改善。
目前診斷GDM的“金標準”是75 g口服葡萄糖耐量試驗(OGTT)。但由于OGTT花費時間長且孕婦不適反應較重,有些孕婦無法完全服下足量的葡萄糖粉或服用后嘔吐導致血糖檢測結果不準確,因此OGTT應用于GDM診斷并不完美,且易發生GDM漏篩[11]。HbA1c具有如下優點:反映人體近3個月左右的平均血糖水平,個體變異率小,日間差<2%;血中濃度在取血后保持相對穩定;不受急性(應激反應、疾病相關)血糖波動的影響;無需空腹或特定時間取血,檢測更便捷[13]。本研究結果顯示,在孕24~28周時GDM組孕婦FSG和HbA1c顯著高于非GDM組孕婦,這與車榮華等[12]和吳紅麗等[13]的研究結果相似,提示中孕期較高水平的FSG和HbA1c水平與GDM的發生相關。本研究還顯示,聯合FSG和HbA1c診斷GDM的AUC達到了0.829,較單一指標診斷的靈敏度和特異度均有不同程度的提高,分別達到了72.4%和79.6%。這說明聯合FSG和HbA1c作為GDM的篩查手段是可行的。本研究按HbA1c水平分組進行比較,進一步說明了HbA1c升高與妊娠期并發癥和不良母嬰結局密切相關。此外,FSG和HbA1c檢測快捷、簡單,標本量需求少,不易受其他因素干擾,為中孕期常規產檢項目,不增加孕婦的額外檢查費用,各級醫院均能完成,表明聯合預測方法具有良好的臨床推廣價值及應用前景。但本研究為回顧性研究,樣本來源于同一家醫院,因此所得結論還需要進一步的前瞻性研究來驗證。
4 結論
從臨床工作方面,提高育齡婦女對GDM的認識,全面了解GDM的高危因素,早期發現高危人群以改善妊娠結局;從實驗室檢測方面,聯合檢測FSG和HbA1c對GDM診斷有較高的靈敏度和特異度。這兩方面的工作對降低GDM的發病率,早期診斷并干預GDM,改善妊娠結局以及達到優生優育的目標均有十分重要的意義。

