探討幽門螺桿菌感染與過敏性紫癜(HSP)的相關性
213000南京醫科大學附屬常州市第二人民醫院,江蘇南京
過敏性紫癜也被稱之為自限性急性出血,屬于過敏性血管炎,目前醫學界對于過敏性紫癜發病原因尚無統一定論,大多數學者認為疾病的發生與病原體感染、過敏、藥物作用等有關。過敏性紫癜的臨床表現為紫癜、關節痛、腹痛、腎損害等,但不會導致機體血液中血小板數量減少。疾病易發人群為學齡期兒童,有研究報道稱,幽門螺桿菌可能與過敏性紫癜的發生存在直接或間接聯系[1]。也有研究報道證實,在腹性過敏性紫癜的治療中,抗幽門螺桿菌藥物具備較好效果[2]。本次研究就通過前瞻性研究,探討了幽門螺桿菌感染與過敏性紫癜的相關性。
資料與方法
2015年1月-2019年1月收治過敏性紫癜患者100例,男61例,女39例;年齡2~12歲,平均(7.1±2.1)歲;將其中50例Hp-IgG陽性患者隨機分為兩組,各25例。常規組男15例,女10例;年齡2~11歲,平均(7.1±1.8)歲。研究組男15例,女10例;年齡2~12歲,平均(7.2±2.1)歲。兩組一般資料比較,差異無統計學意義(P>0.05),具有可比性。
方法:過敏性紫癜患兒均接受Hp-IgG抗體檢查,采集靜脈血2 mL,離心后取上層血清。檢測方法為酶聯免疫吸附試驗,應用的檢測試劑盒購自上海諾威生物科技公司,檢測步驟根據試劑盒說明書進行操作。對Hp-IgG陽性患者進行隨機分組后,常規組接受常規藥物治療,研究組在常規組基礎上加用抗Hp藥物治療,包括阿莫西林、奧美拉唑腸溶膠囊以及克拉霉素,劑量分別為30~50 mg/(kg·d)、0.8~1.0 mg/(kg·d)、15~20 mg/(kg·d)。2周為1個治療周期,當檢查結果為陰性時,則停止應用抗Hp 藥物,治療2個周期后若檢查結果為陰性則表示幽門螺桿菌被根除。
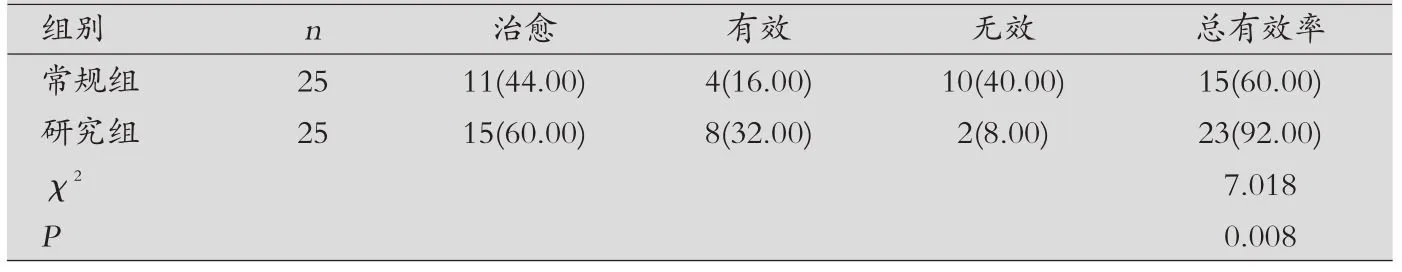
表1 兩組患者臨床療效比較[n(%)]
觀察指標:①過敏性紫癜患兒Hp-IgG陽性率;②常規組與研究組臨床療效及復發率。
療效判定標準:①治愈:接受1 周治療后癥狀全部消失,接受2周治療后Hp-IgG 陽性轉陰;②有效:接受1 周治療后癥狀明顯改善,接受2周治療后Hp-IgG 陽性轉陰;③無效:接受1 周治療后癥狀無改善,接受2周治療后Hp-IgG 陽性未轉陰[3]。總有效率=(治愈+有效)/總例數×100%。
統計學處理:數據應用SPSS 17.0 軟件處理;計數資料以[n(%)]表示,采用χ2檢驗;P<0.05為差異有統計學意義。顯高于Hp-IgG 陰性患兒腹痛發生率的20.00%(10/50),差異有統計學意義(P<0.05)。
兩組患者臨床療效比較:研究組治療總有效率高于常規組,差異有統計學意義(P<0.05)。見表1。
兩組患者復發率比較:常規組復發10例,復發率為40.00%;研究組復發4例,復發率為16.00%。相較于常規組,研究組復發率更低,差異有統計學意義(P<0.05)。
結 果
過敏性紫癜Hp-IgG陽性率與腹痛發生率:過敏性紫癜患兒中50例為Hp-IgG陽性,50例 為Hp-IgG陰性。Hp-IgG陽性患兒腹痛發生率為60.00%(30/50),明
討 論
有資料顯示,感染為誘發過敏性紫癜的主要誘因,同時大量臨床研究發現,過敏性紫癜的發生與幽門螺桿菌感染存在一定聯系。幽門螺桿菌屬于螺旋狀革蘭陰性微需氧菌,其主要聚集于機體胃幽門部位,幽門螺桿菌雖僅在胃黏膜發生定植,但其可對炎性介質與反應物的釋放起到誘導作用,從而導致機體出現免疫反應及慢性炎性反應,由此引發機體出現腸外疾病[4]。幽門螺桿菌在健康人群中也具備較高感染率,本次研究中過敏性紫癜患兒中50例患兒為Hp-IgG陽性,50例患兒為Hp-IgG 陰性。Hp-IgG陽性患兒腹痛發生率高于Hp-IgG陰性患兒。據研究,幽門螺桿菌感染誘發過敏性紫癜的機制可能為:幽門螺桿菌及其代謝產物持續刺激會導致一系列免疫反應,生成免疫復合物,并使其在機體毛細血管基底膜發生沉積,同時促使補體C3 發生活化,形成C3a、C3b、C5a 等過敏毒素,形成膜攻擊單位;一方面免疫復合物會被中性粒細胞吞噬,引發組織損傷,使小血管受到損害出現壞死;另一方面會促使炎性遞質釋放,將機體胃黏膜所具備的屏障功能被削弱,將過敏反應放大,由此更容易發生過敏性紫癜。
本研究結果顯示,相較于常規組,研究組具備更高的總有效率及更低的復發率,提示抗Hp藥物的應用可有效提升過敏性紫癜治療效果,同時可有效預防疾病復發。有報道稱,復發性過敏性紫癜的發生和幽門螺桿菌感染存在密切關聯[5]。而本次研究也證實了其報道。
綜上所述,過敏性紫癜的發生可能受到幽門螺桿菌感染的影響,抗幽門螺桿菌藥物的應用可使過敏性紫癜治療效果提升,同時可預防疾病再次復發。

