Nd:YAG激光儀治療白內障手術后后囊混濁效果及參數設定
孫建初 郭建勛 冉甜甜
(無錫新視界眼科醫院 江蘇 無錫 214001)
后發性白內障是指白內障術后晶狀體上皮細胞在后囊膜上的移行、增殖,形成后囊膜的混濁(posterior capsular opacification,PCO)。成人后發性白內障的發生率高達30%~50%,兒童則為100%[1]。其發病率與年齡、手術技巧、術后眼內前節反應、人工晶體(IOL)的材質等因素有關。傳統的治療方法為手術切開PCO,盡管手術并不復雜,但仍有發生眼組織的損傷、感染、IOL移位等并發癥的可能。Nd:YAG激光切開后囊膜因其不需要切開眼球,具有療效確切、風險小、費用低、無痛苦、安全簡便等優點,已成為治療后發障的主要方法[2]。本院自2017年7月—2019年1月進行PCO激光治療144例共174眼,取得明顯效果,現報告如下。
1.資料與方法
1.1 一般資料
我院自2017年7月~2019年1月使用Nd:YAG激光治療144例共174眼,單眼114例,雙眼30例;其中男性60人,女性84人;年齡36~91歲。根據PCO形態分為Elschnig珍珠樣小體型PCO 78例(102眼);纖維化型PCO 66例(72眼)。所有患者均接受視力、電腦驗光、非接觸式眼壓測量、裂隙燈檢查確診為PCO。患者病史最長5年,最短2月,平均1.5年。后囊膜混濁分級:0級:后囊無混濁;1級:后囊輕度混濁,眼底能看清;2級:后囊中度混濁,眼底部分模糊不清;3級:后囊明顯混濁,眼底不能窺見或周邊部環狀皮質增生[3]。
1.2 治療方法
采用法國光太OPTIMISⅡNd:YAG激光機。術前滴復方托吡卡胺眼液散瞳,1%奧布卡因表面麻醉,置入接觸鏡;激光選擇單脈沖能量1.0~1.5mj,調整激光焦距離:將He—Ne激光指示點聚焦到后囊膜,先在旁中心擊穿一點以確定實際與設定的誤差后,再進行點擊切開。可采用開罐式環形切開法或環形帶蒂切開法進行激光,操作過程中盡可能以單脈沖較小的能量開始并逐漸增大,直到恰好能擊開囊膜為止,逐步擴大到后囊激光孔直徑達3~4mm左右,一次激光總能量控制在150mJ以內,所有病例均為一次性完成激光治療。
1.3 術后處理
術后給予滴非甾體類眼液4次/天,使用1周;如眼壓偏高者給予β-腎上腺素能受體阻滯劑眼藥水滴眼液2次/天,觀察眼壓至平穩為止。術后觀察:激光前后的矯正視力、眼壓、房水閃輝、有無IOL損傷和玻璃體前界膜破裂等并發癥等情況;并于術后3天、1周、1個月、3個月、半年復查1次。
1.4 統計學方法
應用SPSS13.0軟件進行統計學分析。激光術前、術后的視力比較采用t檢驗,激光術前、術后的眼壓比較采用卡方檢驗,P<0.05差異有統計學意義。
2.結果
2.1 Nd:YAG激光174只眼術后隨訪3~6個月,其中170只眼術后視力均有明顯的提高,增視率為97.7%;其余4例視力提高幅度不大的均為有眼底疾病(如黃斑變性、視神經萎縮、視網膜色素變性)占2.3%。激光術前術后視力變化見表1。
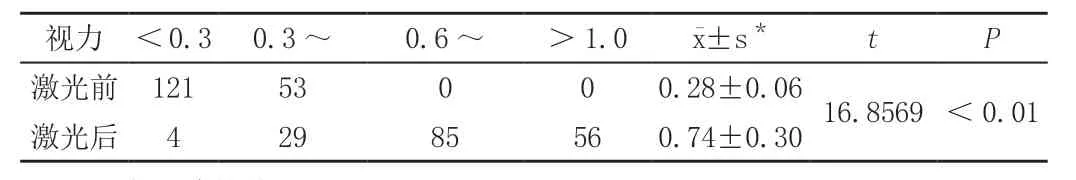
表1 174只眼激光治療前后視力比較
2.2 174只眼Nd:YAG激光術前、術后1 h,3 d、1周平均眼壓分別為(16.6±1.88)mmHg,(18.2±1.35)mmHg,(17.8±1.50)mmHg,(16.4±2.55)mmHg,差別無統計學意義(P>0.05),見表2。
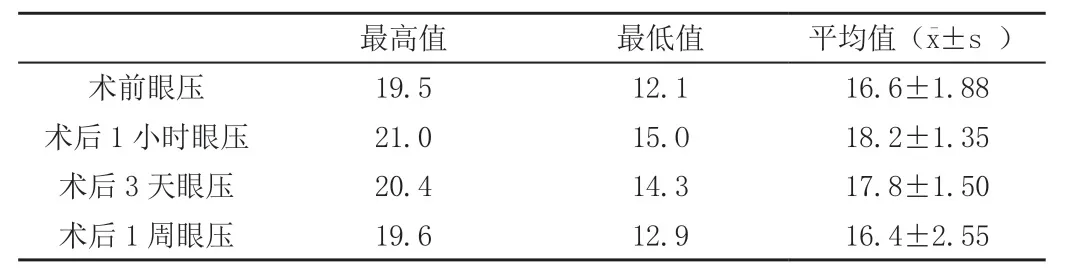
表2 激光截囊前后眼壓變化(mmHg)
2.2 并發癥
本組激光術后未見嚴重并發癥發生。174只眼發生玻璃體混濁22例占12.6%;玻璃體前界膜破裂9例占5.17%;眼壓升高1例占0.57%(見表2);IOL周邊后表面損傷6例占3.54%,均為點狀小凹 ,對視力、視野無影響,也無炫目癥狀。
3.討論
隨著白內障超聲乳化摘除+IOL植入術的普遍開展,PCO已成為白內障術后常見的并發癥。
而后囊膜混濁主要有兩種形態:①赤道部的上皮細胞(E細胞)向后囊移行增殖并聚集成簇,呈Elschnig珍珠樣小體,稱為珍珠型PCO。②前囊下的晶狀體上皮細胞(A細胞)纖維化生并向后囊移行,使后囊膜纖維化皺縮,稱為纖維型PCO[4]。Nd:YAG激光為這類患者提供了一種無痛、安全、便捷的治療方法,激光后囊切開后的增視率及成功率已得到普遍的公認。
3.1 影響精準激光的因素
3.1.1 醫患溝通的重要性:①對激光過程的理解;②術中激光時眼球的固視和激發光時產生強光對眼的刺激;③取得患者的理解和密切配合。
3.1.2 頭位固定的重要性:當激光作用于靶組織而產生能量爆破時的響聲可引起患者的恐懼而 使頭位移動,導致激光點不能精準的激射在靶組織上,或對非目標眼組織周圍區域造成損傷。如誤傷到IOL,可在IOL后表面形成點狀小凹,導致炫目的癥狀,直接會影響視覺的效果[5]。
3.1.3 安置接觸鏡的必要性:①固定眼位;②放大靶組織的倍率,使術者能更清晰的看清靶組織;③提高激光的精準性。
3.2 激光瞄準光點及能量的設置
3.2.1 激光He-Ne瞄準光點設置:①首先要熟悉自己使用的激光儀的性能及準確聚焦、嚴格掌握激光能量是保證治療成功和減少術中術后并發癥的關鍵。激光屬紅外光為不可見光,需通過瞄準光來指導激光擊射的部位,不同品牌激光機激光束的焦點與瞄準光的焦點也不一樣:如美國Coherent(科以人) EPIC型激光器激光束的焦點0檔位則為后落于瞄準光焦點50μm;法國OPTIMIS(光太)Ⅱ型激光器0檔位則為后落于瞄準光焦點30μm;德國ZEISS(蔡司)VISULAS Ⅲ型激光器0檔位則為二焦點同步聚焦在靶面。這在治療PCO時可防止激光損傷IOL,但在激光治療前囊膜混濁時術者應充分清楚這一特點,以免造成IOL的損傷。②確認準確聚焦的狀態也很重要,特別是在使用瞄準光以旋轉雙光點方式指示的激光儀時(如美國Coherent(科以人) EPIC型激光器),有時由于受IOL折射及后囊膜混濁表面高低不平的影響,焦點很難形成一清晰的園點,這就靠術者在臨床操作中摸索規律。激光能量不論在治療IOL前膜還是后囊膜均應以低能量開始,同時激射點應避開瞳孔中央區,特別是在治療PCO緊貼IOL的病例,先在周邊作一小的激射孔,房水可通過這小孔流至混濁囊膜與IOL之間而增加后發障與IOL的空間,此時再向瞳孔區擊射,這樣可避免損傷IOL。
3.2.2 激光能量的設置 根據后囊膜的厚薄和后囊膜混濁的部位不同,選擇設置不同的單脈沖激光能量:①如后囊膜混濁較輕,通常較薄,激光能量選擇可較低,通常<1mj;反之則激光能量選擇可稍高點。②如后囊膜混濁雖呈珍珠狀改變,但其囊膜卻較脆,如能量設置較大,激光爆破時后囊膜極易向周邊爆裂。③如后囊膜混濁呈機化膜樣改變,其囊膜較厚及堅韌,通常>1.5mj;如能量設置過小則不易被激開。總之激光能量的設置要因地制宜,原則上是從低能量開始,由最初設定的安全值逐漸增加到有效的治療值[6]逐步加以調整。
我們通常在選用:①低能量激光束,選擇在瞄準光束后方30μm處聚焦;②一般能量激光束的選擇,通常在瞄準光束后方100μm處聚焦較為安全;③高能量激光束,則在瞄準光束后方200μm處聚焦為宜。④激光時要調試激光儀使裂隙燈焦點、He—Ne指示激光焦點與Nd:YAG激光焦點同時準確聚焦在后囊膜上;⑤激光點應避開視軸區,選擇周邊切割,以防誤傷IOL而引起炫目。⑥對后囊膜較厚的病例,將激光焦點向后囊膜后移動,但不要使激光發射后產生玻璃體內氣泡,以減少IOL損傷和玻璃體前界膜破裂[7]。
3.2.3 激光的總點數及總能量:①完成Nd:YAG激光的總“點數”/次:原則上所使用激光束的最小數量應當保證可以獲得足夠大的開口;盡管用于膜組織的光束的數量可能>100點/次,但平均光束以50點/次±為宜。②完成Nd:YAG激光的總“能量”/次:一般用于膜組織的光束的能量可能<150mj/次,但平均能量以50mj/次±為宜。隨著使用能量和激光束的數量的增加,則對IOL造成損害和激光術后引起眼內反應的風險也可隨之增大。
3.3 后囊膜切開的不同方法,形態和直徑
3.3.1 激光切開的方法:①開罐環形切開法:首個激射點選擇在后囊膜的上部,將He—Ne激光瞄準精確聚焦在后囊膜平面,以最低能量開始激射,逐漸提高能量,選擇剛好切開后囊的最低單脈沖能量,以順/逆時針方向環形切開后囊膜,大小以視軸為中心,切開直徑約3~4mm。②環形帶蒂切開法:在開罐環形切開法的基礎上,只是在下方6點方位的后囊膜不切開,以保留“蒂”狀的鏈接,是被激開的后囊膜瓣帶“蒂”沉向下方。③十字形切開法:即選擇9→3點水平位激開后囊,再12→6點垂直位激開后囊,即可見被激開的后囊膜端點向4象限卷曲,后囊中央即被激開形成直徑3~4mm的透光區。
3.3.2 后囊膜激光切開的直徑:一般認為以稍大于非擴瞳孔狀態下的瞳孔直徑為宜,約4mm直徑大小。如①激光孔過大:易出現后囊膜放射狀裂口及玻璃體的嵌頓;或引發IOL向后方移動,后囊膜切開區的面積越大,IOL向后移動的距離越大,即IOL的向后移動的距離與后囊切開區的大小呈正相關[8]。尤其是水凝膠IOL的攀較軟,甚至IOL有脫位到玻璃體腔的可能,因此在確保視功能有效恢復的前提下盡量減小后囊切開區的面積,以避免IOL過度移位甚至脫位的隱患。②激光孔過小:術后有可能產生炫光,尤以夜間瞳孔大時更為明顯。
綜上所述,Nd:YAG激光是治療PCO的首選療法,能明顯提高PCO患者的視功能,是一種簡便、安全、價廉、療效確切的適宜技術,能避免傳統術式帶來的一些并發癥,目前已成為后發障的首選療法。正確的掌握適應證,選擇治療時機及精準熟練地掌握激光儀的操作技巧是保障治療成功的必要因素,同時病人和醫生的良好配合也是治療成功的關鍵。在臨床具體應用時還應注意不同類型后發障及并發癥的處理。

