甲胎蛋白和膽堿酯酶在肝衰竭臨床結局預測中的應用價值探討
尹萌,秦曉松,劉勇
(中國醫科大學附屬盛京醫院,遼寧 沈陽 110004)
肝衰竭是以肝干細胞大面積受損為直接原因的嚴重肝病癥候群,病死率極高[1]。在病因相同的情況下,患者的預后均有所不同,故準確預測患者預后對治療方案的調整極其重要[2]。目前尚無公認的可良好預測肝衰竭患者預后情況的評估方法,現階段常用模型主要有Child-Turcotte-Push 模型(CPT 模型)[3]、終末期肝病模型(model for end stage liver disease, MELD)等。其中MELD 因受主觀因素影響較小近年來被廣泛應用[4],但仍有研究表明其在肝衰竭患者預后的評估中優勢并不明顯[5]。白蛋白(Albumin, Alb)因可反映肝臟合成功能而在臨床上被作為估計患者預后的參考指標,但其實際值易受補充凝血因子、血漿置換等治療措施影響[6],進而無法真實反映患者肝功能及肝衰竭嚴重程度。研究表明甲胎蛋白(alpha fetal protein, AFP)、膽堿酯酶(Cholinesterase, ChE)除能反映肝臟的合成及再生功能外,還不易被短期干預措施所影響,故可能成為預測患者臨床結局的指標,且其指標的明顯異常可能與患者病情嚴重程度具有一定相關性,但目前此類研究較少。基于此,本研究收集肝衰竭患者的相關生化指標,篩選出影響患者臨床結局相關的危險因素,并分析其對患者臨床結局的評估效能,以期為臨床肝衰竭治療提供指導作用。
1 資料與方法
1.1 一般資料
選取2014年1月—2018年6月中國醫科大學附屬盛京醫院肝衰竭179 例患者的臨床資料,采用2012年 中華醫學會修訂的《肝衰竭診療指南》[7]對患者進行評估并分期,將符合該指南的患者納入研究。排除標準:①年齡<16 歲或>75 歲;②合并肝癌患者;③其他系統或器官良、惡性腫瘤患者;④嚴重心血管、腦血管、腎、造血系統原發疾病患者;⑤精神系統原發疾病患者;⑥妊娠期、哺乳期婦女;⑦數據不全者。其中,男性142 例,女性37 例,年齡(38.6±7.9)歲。根據患者死亡或出院轉歸,分為生存組(82 例)和死亡組(97 例)。研究方案及實驗設計經本院醫學倫理委員會批準,患者家屬知情并簽署知情同意書。
1.2 研究方法
根據患者住院號統計患者初始入院未進行治療時臨床基本情況,包括年齡、性別、有無肝臟基礎疾病、肝衰竭分期、有無肝性腦病及肝性腦病分期、有無上消化道出血、腹水、感染等并發癥。并統計各項實驗室指標:國際標準化比值(international normalized ratio, INR)、總膽紅素(total bilirubin, TBIL)、AFP、ChE、Alb、血清總膽固醇(total cholesterol, TC)、尿素(Urea, U)、丙氨酸氨基轉移酶(glutamic pyruvic transaminase, ALT)、門冬氨酸氨基轉移酶(glutamic oxaloacetic transaminase, AST)、纖維蛋白原(Fibrinogen, FIB)、血氨(Annibua, NH3)。其中INR 由凝血酶原時間(prothrombin time, PT)和檢測試劑的國際敏感指數(ISI)推算,PT 和FIB 均采用美國貝克曼公司的ACL-TOP 全自動凝血分析儀檢測,AFP 采用德國羅氏公司的CobasE 602 全自動免疫分析儀檢測,NH3采用德國西門子公司的Dimension X Pand 全自動生化分析儀檢測,其他指標的檢測采用美國雅培公司的I16200 全自動免疫生化分析儀。
1.3 統計學方法
數據分析采用SPSS 19.0 統計軟件。計量資料以均數±標準差(±s)表示,比較采用t檢驗;采用Logistic 多因素回歸分析肝衰竭的預后;采用Spearman 相關分析潛在指標與肝衰竭分期的相關性;繪制ROC 曲線,比較各潛在指標對肝衰竭臨床結局的預測能力,并探索聯合指標預測肝衰竭臨床結局的可行性。P<0.05 為差異有統計學意義。
2 結果
2.1 患者入院時基線資料
納入的179 例肝衰竭患者中,73 例合并肝臟基礎病。肝衰竭早期71 例,中期69 例,晚期39 例。其中,Ⅰ、Ⅱ期肝性腦病41 例,Ⅲ、Ⅳ期10 例。47 例合并感染,21 例合并上消化道出血,30 例合并腹水。
2.2 兩組患者相關實驗室指標比較
兩組患者TC、AST、ALT 和NH3 比較,差異無統計學意義(P>0.05);兩組TBIL、INR 和U 水平比較,差異有統計學意義(P<0.05),生存組低于死亡組;兩組AFP、Alb、FIB 和ChE 水平比較,差異有統計學意義(P<0.05),生存組高于死亡組。見表1。
2.3 影響肝衰竭臨床結局的多因素Logistic 回歸分析
將TBIL、INR、Alb、AFP、U、FIB、ChE 納 入多因素Logistic 回歸分析,結果顯示:INR [=4.393,(95% CI:2.174,8.879)],Alb [=1.956,(95% CI:1.184,3.231)]、AFP[=1.371,(95% CI:1.075,1.748)]和ChE(=5.276,(95% CI:3.586,7.762)]對肝衰竭臨床結局有影響。見表2。
2.4 不同分期患者ChE、AFP、Alb、INR 的相關性分析
分別對所有患者的ChE、AFP、Alb、INR 與患者病情分期進行相關性分析。其中ChE、AFP、ALB與病情分期呈負相關(rs=-0.616、-0.756 和-0.399,均P=0.000);INR 與患者病情分期呈正相關(rs=0.548,P=0.000)。
表1 兩組患者實驗室指標比較 (±s)
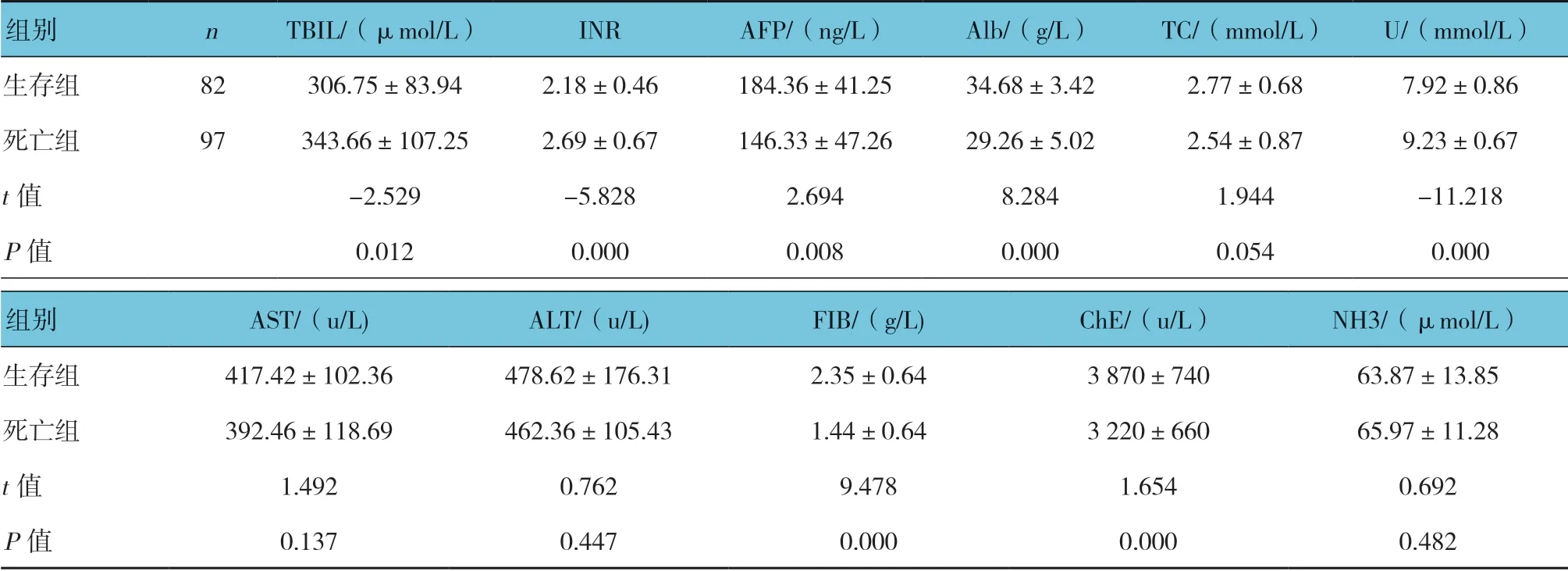
表1 兩組患者實驗室指標比較 (±s)
組別 n TBIL/(μmol/L) INR AFP/(ng/L) Alb/(g/L) TC/(mmol/L) U/(mmol/L)生存組 82 306.75±83.94 2.18±0.46 184.36±41.25 34.68±3.42 2.77±0.68 7.92±0.86死亡組 97 343.66±107.25 2.69±0.67 146.33±47.26 29.26±5.02 2.54±0.87 9.23±0.67 t 值 -2.529 -5.828 2.694 8.284 1.944 -11.218 P 值 0.012 0.000 0.008 0.000 0.054 0.000組別 AST/(u/L) ALT/(u/L) FIB/(g/L) ChE/(u/L) NH3/(μmol/L)生存組 417.42±102.36 478.62±176.31 2.35±0.64 3 870±740 63.87±13.85死亡組 392.46±118.69 462.36±105.43 1.44±0.64 3 220±660 65.97±11.28 t 值 1.492 0.762 9.478 1.654 0.692 P 值 0.137 0.447 0.000 0.000 0.482
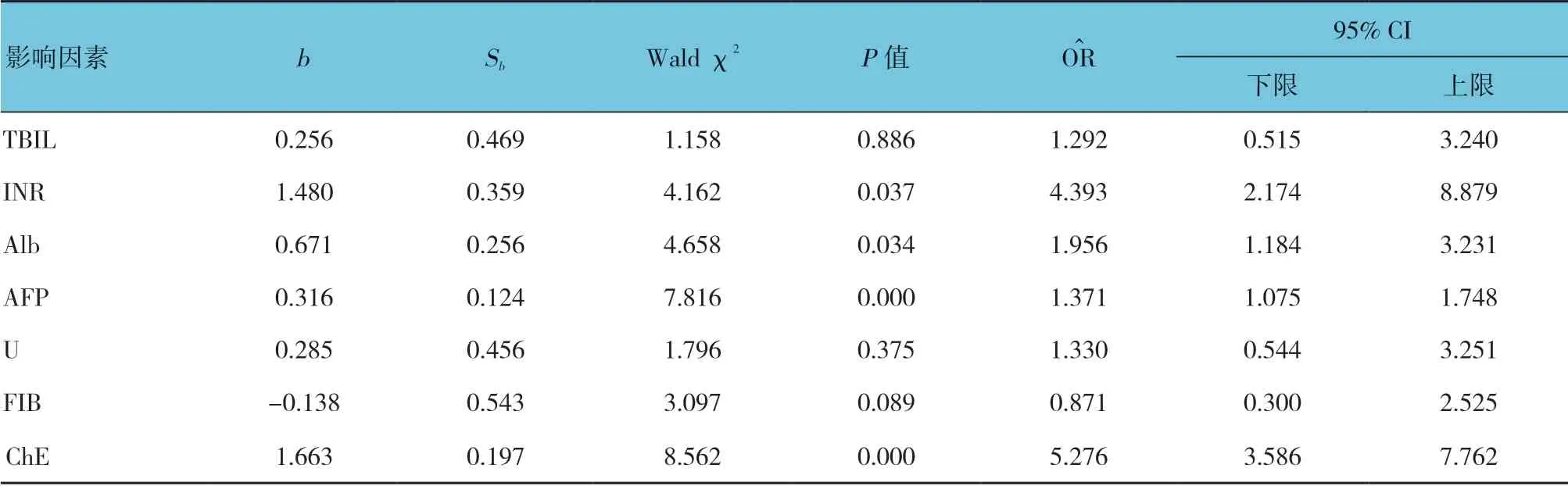
表2 影響肝衰竭臨床結局的多因素Logistic 回歸分析參數
2.5 AFP、ChE 對肝衰竭預后的預測能力分析
AFP、ChE 對肝衰竭預后預測的ROC 曲線下面積 (area under curve, AUC)分別為0.808和0.802。兩者比較,AFP 的AUC 較高,其最佳診斷點為140.7 μg/L,其敏感性為86.6%(95% CI:78.2%,92.7%),特異性為63.4% (95% CI:52.0%,73.8%);ChE 最佳診斷點為3.9 kU/L,敏感性為53.6%(95% CI:43.2%,63.8%)、特異性為92.7%(95% CI:84.8%,97.3%)。利 用Logistic 回歸進行AFP 聯合ChE 預測肝衰竭臨床結局,AUC 為0.872,高于AFP 和ChE 單獨預測肝衰竭的AUC(AFP:Z=3.084,P=0.002;ChE:Z=2.945,P=0.003),其最佳診斷點為0.573,敏感性為84.5%(95% CI:75.8%,91.1%),特異性為76.8%(95% CI:66.2%,85.4%)。見圖1。
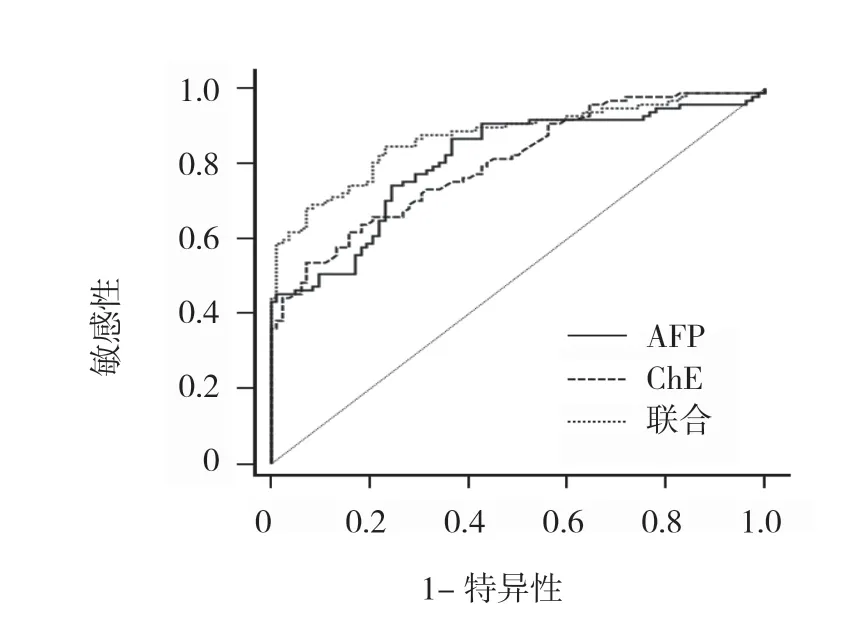
圖1 AFP、ChE 及其兩者聯合預測肝衰竭患者 臨床結局的ROC 曲線
3 討論
肝衰竭是指各種原因所致的肝細胞大面積受損、肝功能極度不全所致的臨床癥候群,病死率較高,酒精及慢性病毒性肝炎是肝衰竭的常見病因[8]。病因相同的情況下,不同患者的臨床表現、病情嚴重程度以及疾病的預后均有所不同[9]。故準確評估患者病情嚴重程度并預測患者預后情況對肝衰竭治療方案的選擇有著至關重要的作用。目前用于評估肝衰竭預后的模型及標準有很多,但尚無公認的可以準確評估模型。ALT、AST 僅能夠反映肝臟是否受損[10],尚無研究證實其與肝衰竭患者臨床結局有關。Alb 可反映肝臟合成功能而常被作為預測肝衰竭患者臨床結局的實驗室指標[11],但易受治療方案的影響而無法反應患者的真實情況。本研究通過對肝衰竭相關實驗室指標進行篩選,希望找出影響患者臨床結局的相關危險因素,并進一步分析其對患者臨床結局的預測效能,為肝衰竭治療提供參考方向。
在對生存組與死亡組患者的相關實驗室指標比較,然后進一步進行Logistic 多因素回歸分析可以發現,INR、Alb、AFP 和ChE 是肝衰竭臨床結局的危險因素。AFP 作為肝癌的腫瘤標志物在生存組中高于死亡組,這與VARSHNEY 等[12]的研究結果一致,其可能原因是AFP 可反映肝臟再生能力[13],與死亡組比較,生存組中AFP 較高表明肝臟具有較好的再生能力,故而臨床結局較好。ChE 是由肝臟產生的一種水解酶,是肝臟合成功能的評估指標之一[14],其血清水平下降表明肝臟合成功能受損。本研究中生存組ChE水平高于死亡組,此結果與SATO 等[15]的研究一致,即ChE 水平下降可能意味著肝衰竭結局不良。INR 與Alb 均可作為肝臟合成功能的指標,在本研究中兩者也是肝衰竭臨床結局的危險因素,但補充凝血因子及血漿置換等肝衰竭治療的常用方法會明顯影響兩者水平使其無法準確反映患者的真實狀況。
進一步對肝衰竭不同分期患者INR、Alb、AFP和ChE 進行比較可見,隨著肝衰竭患者臨床分期的進展,ALB、AFP 和ChE 逐漸降低,INR 逐漸增高,且ChE、AFP 與肝衰竭臨床分期進展相關性較高。其可能原因是肝衰竭患者病情進展過程中所進行的各種治療如補充凝血因子、營養支持等影響凝血功能及AB水平,使兩者不能反映肝臟真實狀態,而ChE 與AFP受治療等干預影響較小,故與肝衰竭臨床分期相關性較高。
AFP 與ChE 均同時是肝衰竭預后及嚴重程度的危險因素,因此,本研究進一步對兩者評估肝衰竭預后的能力進行評估。在肝衰竭預后情況中可以得出AFP和ChE 的AUC 均不高,AFP 的敏感性較高、ChE 的特異性較高,所以兩者分別作為單一指標評估肝衰竭預后的臨床應用價值不大。但是當利用Logistic 回歸模型將AFP 和ChE 進行聯合預測時,其AUC 比兩者單獨預測均有提高。聯合檢測的敏感性可達84.5%,同時特異性為76.8%。提示雙指標的聯合評估能夠較好預測肝衰竭患者的預后。
本研究以本院為唯一中心進行實驗對象采集,可能具有一定的局限性。但各組間AFP 與ChE 有差異,故仍可一定程度上反應兩者肝衰竭患者臨床結局的關系。在接下來的研究中可聯合多地區多中心進行合作,擴大樣本量并提高樣本代表性使研究結果具有更高的可信度。
綜上所述,本研究通過對肝衰竭相關實驗室指標進行回顧性分析,得出AFP 與ChE 是影響肝衰竭臨床結局的危險因素,兩者聯合可以對肝衰竭臨床結局情況作出較為準確的預測,并對臨床肝衰竭治療方案的選擇起到一定指導作用。

